乳腺癌患者综合治疗的疗效及预后分析
沈伟娟,凌立君
1.南京医科大学,江苏南京 210029;2.南京医科大学第一附属医院乳腺外科,江苏南京 210029;3.江苏大学附属武进人民医院乳腺外科,江苏常州 213000
影响乳腺癌患者预后的因素较多,其中,主要因素有年龄、绝经与否、原发肿瘤大小、腋窝淋巴结转移数目、TNM分期、雌孕激素受体表达、CerbB-2、内分泌治疗、化疗、放疗与否等。综合治疗对乳腺癌患者的疗效将直接影响患者的预后和生活质量。本文通过对236例可手术乳腺癌患者在经过综合治疗后的随访资料进行回顾性分析,旨在根据影响患者预后的各种因素,选择合理的治疗方法。
1 资料与方法
1.1 一般资料
收集2002年1月~2005年12月在江苏大学附属武进人民医院诊治、病理组织学明确为乳腺癌,并行乳腺癌手术治疗的患者共236例,全部患者均进行过5年以上的随访,患者年龄26~83岁,中位年龄52.5岁;其中76例已经绝经。肿瘤大小、肿瘤分期、受体阳性检测结果见表1。病理类型:导管原位癌5例,浸润性导管癌217例,小叶原位癌2例,浸润性小叶癌5例,浸润性髓样癌2例,浸润性黏液腺癌3例,浸润性小管癌2例。
1.2 治疗方法
全部患者均经手术治疗,手术方式包括乳腺癌典型的根治术26例,改良根治术153例,乳腺单纯切除术27例,保乳手术30例。根治术的切除范围包括乳腺组织、胸大小肌、腋窝及锁骨下淋巴结的清扫;乳腺癌改良根治术切除范围包括乳腺组织、腋窝淋巴结的清扫,保留胸大小肌,腋窝淋巴结清扫第Ⅰ组和第Ⅱ组,保留第Ⅲ组。保乳手术即保留乳房的乳腺癌切除术,要求患者自身有强烈的保留乳房的愿望,一般原发肿瘤不能太大(≤3 cm),离乳头较远。绝对禁忌证:多发病灶,且位于乳腺不同象限,或有弥漫性钙化。患乳曾接受过放射性治疗,患者有胶原血管病变。
术后是否进行辅助化疗,一般分为低危复发风险,中危复发风险和高危复发风险,低危复发风险患者可以不用化疗,但需满足以下要求:淋巴结阴性,肿瘤<2 cm,组织学分级为Ⅰ级,年龄>35岁,肿瘤无外周血管浸润,HER-2无过度表达。术后有201例有辅助化疗指征,其中,181例行辅助化疗4~6疗程,20例未行辅助化疗。化疗方案以蒽环类药物为主,包括CEF、CAF、AC方案,有部分腋窝淋巴结阳性的患者选用了包含紫杉类药物的方案,包括TAC、TA方案。有136例ER(+)或PR(+)的患者有内分泌治疗的指征,其中84例进行了内分泌治疗,有60例服用了三苯氧胺3~5年,有24例服用了芳香化酶抑制剂(来曲唑)。150例术后有放疗指征,其中116例行术后放疗。放疗的适应证:行保乳手术的患者;原发肿瘤≥5 cm;腋窝淋巴结转移数目≥4个;手术切缘阳性。
1.3 统计学处理
应用SPSS 11.0软件进行数据处理,计数资料采用χ2检验,生存分析采用Kaplan-Meier法及Cox模型进行各因素与预后相关性分析。以P<0.05为差异有统计学意义。
2 结果
2.1 月经状况及发病年龄对5年生存率的影响
发病年龄和绝经与否对乳腺癌患者5年生存率无影响。见表1。
2.2 病理学特征对生存率的影响
236例患者中浸润性导管癌217例,5年生存率为69.2%;导管原位癌5例,小叶原位癌2例均无复发生存,浸润性小叶癌5例,其中2例因骨转移死亡,浸润性髓样癌2例,浸润性黏液腺癌3例,浸润性小管癌2例,其中有3例死亡。
2.3 TNM分期对患者生存率的影响
本组资料显示,肿块大小、腋窝淋巴结转移的数目以及TNM分期均与患者5年生存率相关。原发肿块越大、腋窝淋巴结转移越多、TNM分期越晚的乳腺癌患者其5年生存率越低(P<0.001)。见表 1。
2.4 乳腺癌组织ER、PR、CerbB-2表达状况对生存的影响
术后标本采用免疫组化法对相关受体进行检测。结果显示,患者5年生存率与雌激素、孕激素受体以及CerbB-2表达与否无关。42例三阴性乳腺癌患者的5年生存率明显低于非三阴乳腺癌患者,差异有统计学意义(P=0.022)。

表1 236例乳腺癌患者相关因素分析
2.5 治疗手段对生存率的影响
本组26例患者行典型根治术,153例行改良根治术,乳腺单纯切除术27例和保乳手术30例。术后181例患者进行了术后辅助化疗,其5年生存率为70.8%,高于未行化疗的5年生存率54.6%,差异有统计学意义(P=0.037)。术后服用内分泌治疗药物的84例患者,5年生存率为83.3%,较未服用内分泌治疗药物的5年生存率60.5%明显升高(P=0.011)。116例行术后放疗的患者,5年生存率为65.5%,34例未行术后放疗者5年生存率为35.3%,差异有统计学意义(P=0.048)。
2.6 Cox模型多因素分析
以上述7个因素(肿块大小、腋窝淋巴结转移数目、TNM分期、三阴性与否、术后化疗、内分泌治疗、术后放疗)建立多因素Cox比例风险模型,采用筛选法进行分析研究。结果显示,原发肿块大小、腋窝淋巴结阳性数目、TNM分期进入模型,回归系数为正值,表明三者与生存率呈负相关,即原发肿块越大、腋窝淋巴结阳性数目越多、TNM分期越晚者生存期越短,三者均为影响乳腺癌患者预后的独立危险因素。见表2。
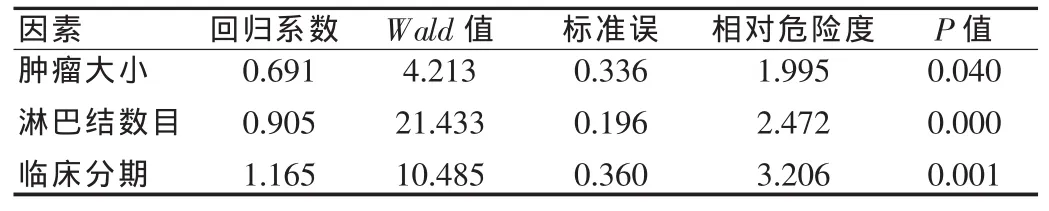
表2 Cox比例风险模型预后分析情况
3 讨论
乳腺癌是近年女性最常见的恶性肿瘤之一,发病率逐年递增,发病率为10%~15%[1]。随着人们生活水平的提高,常规体检日益普及,使很多患者得到了早期发现、早期治疗;与此同时,放疗设备的改进和技术的普及,新的化疗药物的问世和优选方案的运用,内分泌治疗的应用,使乳腺癌已成为实体瘤中疗效最佳的肿瘤之一[2]。根据乳腺癌患者术后病理分期,以及激素受体的免疫组化表型等因素选择术后化疗、放疗以及内分泌治疗等辅助治疗,制订合理的综合治疗方案变得愈来愈重要[3]。
近年来,乳腺癌的发病年龄有年轻化的趋势,很多学者开始关注年龄问题。年龄因素是否会对乳腺癌患者的预后产生影响,还没有定论。Han等[4]认为,青年乳腺癌患者因乳腺组织比较致密,早期容易造成漏诊,发现时常常肿瘤体积比较大,临床分期比较晚,激素受体的阳性率低,CerbB-2阳性的比例比较高,淋巴结转移的比例高且阳性数目多,肿瘤的侵袭性强,转移复发的几率高。青年乳腺癌中病灶位于内乳区的比较多,癌细胞容易经胸导管或右淋巴导管侵入静脉,容易引起早期转移,所以认为青年乳腺癌患者的预后比较差,年龄是乳腺癌的独立预后因素。但Khanfir等[5]认为青年乳腺癌患者的预后与其他各年龄组之间的差异无统计学意义。本组资料显示:在不同的年龄组,乳腺癌患者的5年生存率差异无统计学意义(P>0.05)。乳腺癌高发于女性围绝经期,亚洲地区的发病高峰在40~50岁之间,而且自绝经后5~10年也有一个小高峰。大部分研究都证实,是否绝经与乳腺癌患者预后无明显联系,本文也得出了同样的结论。
乳腺癌是激素依赖性肿瘤,ER/PR阳性的肿瘤一般组织学分化好,发生内脏转移的概率低,不容易血管浸润,腋淋巴结转移较少,对内分泌治疗比较敏感,转移和复发率较低,生存率高,预后一般比较好;阴性者通常分化较差,异倍体多见,增生分数较高,肿瘤生长较快,容易发生内脏及脑转移,对内分泌治疗反应较差。很多研究认为HER-2的表达是预后不良的指标,而且是第一个用来预测化疗疗效的因子。目前大多数回顾性研究认为HER-2蛋白过度表达的患者对CMF方案不敏感,而对紫杉类化疗药物比较敏感[6]。本组资料显示,ER、PR、CerbB-2阳性与否对患者5年生存率并无影响(P>0.05),这个结果与大部分研究结果不符,分析原因可能是:有资料表明ER阴性的乳腺癌患者对蒽环类为主的化疗方案较阳性患者更敏感,而本组所用化疗方案(CEF、CAF、AC、TA、TAC)中均含有蒽环类药物,所以对生存率的影响有所抵消。免疫检测的精准性还不够,缺乏严格质量认证的实验室控制体系,检测人员的不同或标本处理的差异均会导致结果的不同,而且随着新技术的诞生,Her-2基因的扩增现在大部分采用荧光原位分子杂交(FISH)检测,这个检测结果更精确,但对病理实验室的要求也很高,在我院还没能达到。
乳腺癌患者的预后指标一直是一个传统的研究课题,腋淋巴结转移与否以及转移的数目被认为是最重要的预后指标之一,患者的生存期、局部复发、复发的时间、远处转移以及治疗失败都与腋窝淋巴结的数目密切相关[7]。腋窝淋巴结阴性患者10年无瘤生存率为70%~80%,而腋窝淋巴结阳性患者10年无瘤生存率在30%以下,生存率随着阳性淋巴结数目的增多而下降。所以在行腋窝清扫手术时,应尽量清扫彻底,减少残留。作为病理科医生,也应尽量多地查找淋巴结,获得的淋巴结数目越多,对术后评估也更精确。原发肿瘤大小也已经被大量研究证实为乳腺癌患者重要的预后指标,许多研究均表明患者的生存期随肿块体积的递增而缩短,即肿块越大,生存期越短。Ⅰ期病例中,肿瘤直径<1 cm的患者,其20年的无瘤生存率为88%,其发生腋窝淋巴结转移的概率为10%,而肿瘤直径为1~2 cm的患者,20年的无瘤生存率为68%,发生腋窝淋巴结转移的概率则高达60%~70%,所以肿瘤的大小也决定了腋窝淋巴结转移的概率大小,是非常重要的预后指标[6]。
综上所述,原发肿瘤大小、腋窝淋巴结转移情况及TNM分期是影响预后的重要的独立因素,需重视体检,能尽量早期发现、早期治疗,这才是解决问题、提高生存率的关键。
[1]Chow LW,Loo WT.The differential effects of cyclophosphamide,ep irubicin and 5-fluorouracil on apoptotic marker(CPP-32),pro-apoptotic protein[p21(WAF-1)]and anti-apoptotic protein(bcl-2)in breast cancer cells[J].Breast Cancer Res Treat,2003,80(3):239-244.
[2]Jacobs JR,Bovasso GB.Early and chronic stress and their relation to breast cancer[J].Psychol Med,2000,30(3):669-678.
[3]Recht A,Edge SB,Solin LJ,et al.Postmastectomy radiotherapy:clinical practice guidelines of the American Society of Clinical Oncology [J].J Clin Oncol,2001,19(5):1539-1569.
[4]Han W,Kang SY.Relationship between age at diagnosis and outcome of premenopausal breast cancer:age less than 35 years is a reasonable cut-off for defining young age-onset breast cancer[J].Breast Cancer Res Treat,2010,119(1):193-200.
[5]Khanfir A,Frikha M,Kallel F,et al.Breast cancer in young women in the south of Tunisia[J].Cancer Radiother,2006,10(8):565-571.
[6]沈恩超,王水,凌立君,等.芳香化酶抑制剂在乳腺癌内分泌治疗中的研究进展[J].江苏大学学报:医学版,2006,16(5):456-458.
[7]沈镇宙,邵志敏.乳腺肿瘤学[M].上海:上海科学技术出版社,2005:302.
- 中国医药导报的其它文章
- 奥曲肽和洛赛克合并治疗肝硬化并上消化道出血临床探讨

