老年急性心肌梗死患者入院即刻血糖水平与住院期间心功能的关系
田 婷, 郭丹杰, 马凤云, 罗 维, 赵希哲
(1首都医科大学电力教学医院心内科, 北京 100073; 2北京大学人民医院心内科, 北京 100044)
急性心肌梗死(acute myocardial infarction, AMI)是严重危害人类健康的疾病之一。老年人是AMI的高危人群, 亚太地区心脏病学界将老年人定义为年龄>60岁的人群。现有研究表明, 不论是否合并糖尿病, AMI患者入院时即刻血糖升高与预后不良密切相关。Killip分级是用于评价心肌梗死患者急性期心功能的指标, killip分级操作简便易行, 每天都可以对患者心功能情况进行再评价, killip分级也是AMI短期和长期死亡率的重要预测指标。本研究探讨老年AMI患者早期血糖增高与住院期间最差心功能(killip分级)的关系, 以期为临床提供治疗依据。
1 对象与方法
1.1 对象
连续入选2009年1月至2010年8月因初次发生 AMI经急诊收入首都医科大学电力教学医院心内科住院的老年患者93例, 排除合并慢性阻塞性肺病、慢性心力衰竭、慢性肾功能不全(男性血清肌酐水平(creatinine, Cr)≥133µmol/L, 女性 Cr≥124µmol/L)、肿瘤、结缔组织病的患者。所有患者均符合中华医学会2010年制定的AMI诊断和治疗指南中的诊断标准。男性46例, 女性47例, 年龄 61~89岁, 平均年龄(71.8±7.1)岁。
1.2 方法
所有患者均于抵达急诊室时测定静脉血糖(葡萄糖氧化酶法), 根据血糖水平三分位数将患者分为 3组。A组: 入院即刻血糖<7.69mmol/L; B组:7.69mmol/L≤入院即刻血糖<11.36mmol/L; C组: 入院即刻血糖≥11.36mmol/L。心功能分级采用Killip分级法。所有患者入院后给予积极内科治疗, 早期绝对卧床休息、心电监护、吸氧、保持大便通畅, 并给予肠溶阿司匹林、波立维、低分子肝素、他汀类药物、酌情应用β受体阻滞剂、ACEI类药物。
收集所有患者一般临床资料, 包括年龄、性别、糖尿病病史、高血压病史、血脂水平、白细胞计数、肌酸激酶同工酶峰值(creatine kinase-MB, CK-MB)、是否行急诊介入治疗(pecutaneous coronary intervention, PCI)。对患者住院期间心血管事件进行分析,包括各种严重心律失常(室性早搏lown分级4级以上、Ⅱ度Ⅱ型及Ⅲ度房室传导阻滞、短阵或持续性室性心动过速、心室颤动)、梗死后心绞痛、心功能分级、死亡。
1.3 统计学处理
采用SPSS13.0统计软件进行数据处理, 计数资料采用χ2检验。计量资料以均数±标准差(±s)表示, 3组间比较采用单因素方差分析。采用有序多分类logistic回归模型分析心功能的影响因素。P<0.05为差异有统计学意义。
2 结 果
2.1 各组患者临床资料比较
各组患者在性别构成、年龄、高血压病史、吸烟史、血脂水平、非ST段抬高心肌梗死、CK-MB峰值、Cr、血尿酸水平、急诊PCI比例等差异无统计学意义。白细胞计数 C组显著高于 A组(P<0.05), 糖尿病患者比例C组显著高于A、B组(P<0.01; 表 1)。
2.2 各组患者住院期间心血管事件比较
C组患者心功能分级明显高于A组(P<0.01); B、C两组患者严重心律失常发生率明显高于A组(P<0.05); 三组患者死亡率差异无统计学意义(表2)。

表1 三组患者临床资料比较Table 1 Clinical characteristics of subjects (n=31)
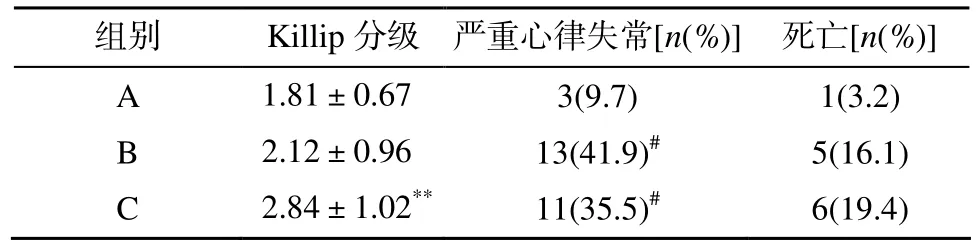
表2 三组患者住院期间心血管事件比较Table 2 Cardiac events during hospitalization
2.3 有序多分类logistic回归分析
将住院期间最差心功能killip分级作为因变量,年龄、性别、吸烟、高血压病史、甘油三酯、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、入院即刻血糖水平、急诊 PCI、Cr作为自变量, 进行有序多分类logistic分析。结果显示, 入院即刻血糖水平、性别、CK-MB峰值、入院时心率是心功能的影响因素(表3)。
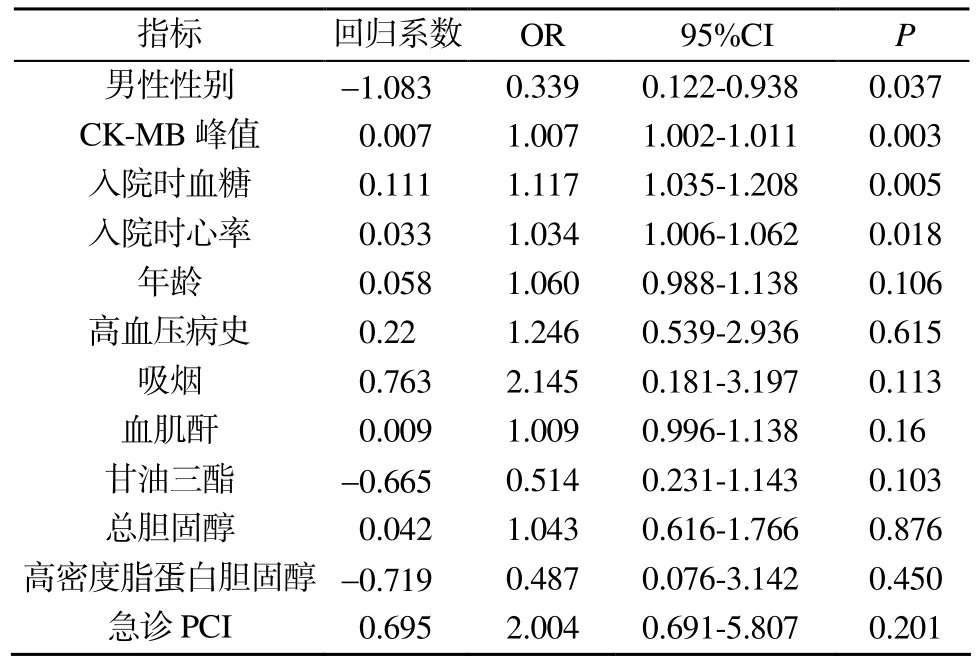
表3 心功能分级的多分类logistic回归分析Table 3 Ordinal logistic regression analysis for killip classification
3 讨 论
AMI患者常伴有血糖升高。据统计, AMI患者25%~50%合并血糖升高[1]。早期血糖升高一方面与部分患者合并糖尿病有关, 但更重要的是AMI时的高度应激反应所致。国外研究发现, 不论有无糖尿病, AMI患者入院即刻血糖升高均与近、远期不良预后相关, 其中也包括死亡[2,3]。Mansour等[4]连续入选287例AMI患者, 将其按照入院即刻血糖是否>7.8mmol/L分成两组, 结果发现, 住院期间心力衰竭的发生率在入院即刻高血糖组显著高于入院时无高血糖组, 入院即刻血糖水平与住院期间心力衰竭独立相关(OR=2.1344, 95%CI=1.0282-4.4307)。本研究结果与之一致, 在老年 AMI患者中也发现入院即刻血糖水平是住院期间心功能的独立预测因素。
本研究显示, 血糖水平处于最高三分位数组的患者住院期间最差心功能分级显著高于血糖水平处于较低三分位数组的患者。入院即刻血糖是心功能的独立预测因素。提示入院即刻血糖水平越高, 患者住院期间心功能越差的可能性越大。高血糖对AMI患者心功能影响的可能作用机制包括以下几个方面。(1)高血糖可引起胰岛素缺乏。高血糖对胰岛细胞具有毒性作用, 胰岛素抵抗导致胰岛素相对缺乏, 加速脂肪分解产生大量游离脂肪酸, 心肌对游离脂肪酸的摄入和利用失调, 破坏了心肌细胞中脂质稳态, 造成脂质氧化不充分, 可引发脂毒性心肌病。动物实验结果显示[5], 高浓度游离脂肪酸使缺血心肌的耗氧量增多, 收缩力下降。胰岛素相对或绝对不足限制了心肌细胞对葡萄糖的摄取, 进一步影响心功能, 加剧缺血心肌细胞水肿。(2)高血糖加重自由基损伤。加剧自由基对心血管的损伤, 活化促凝血因子, 损害血管内皮功能。(3)高血糖加重炎症反应, 影响纤溶系统功能。Marfella等[6]研究显示, 高血糖可加重心肌梗死的炎症反应, 随血糖水平升高, 炎症因子C反应蛋白、白细胞介素-18、CD18、CD16/CD56等浓度也随之升高。系统性炎症反应能加速促凝因子的释放和抑制自然抗凝物质的生成, 从而导致血栓形成, 进一步影响心肌灌注,导致心肌缺血、缺氧加重。高血糖还可使局部淋巴细胞大量激活, 炎症反应加重。(4)高血糖可产生渗透性利尿, 通过 Frank-Starling机制, 加重心脏负荷。(5)高血糖损害微循环功能, 增加冠脉无复流现象, 干扰缺血时局部心肌血流的恢复, 还可以消除心肌缺血预适应的保护作用[7]。
本研究显示, 老年高血糖组患者住院期间严重心律失常的发生率明显高于血糖较低组,提示 AMI急性期血糖升高可影响患者心电稳定性。高血糖可引起心脏电生理改变, 导致致命性心律失常的发生。有研究表明[8], 非糖尿病老年人群中高血糖可引起 QT间期显著延长, 与心脏性猝死风险增加有关,QT间期延长反映了心室肌各部位复极的不一致性,这种区域性复极不均匀, 易于发生严重的心律失常。此外, 高血糖可以加重炎症反应, 增加自由基生成, 损伤心肌细胞膜, 使心肌细胞膜稳定性下降,从而易发生心律失常。还有研究提示, 高血糖使心肌细胞的应激性增强, 致颤阈值降低, 还能导致电解质紊乱进而有利于心律失常的发生[9]。
本研究还发现, 除入院即刻血糖外, 男性性别、入院时心率、CK-MB峰值为老年AMI患者心功能的独立预测因素。提示男性患者、入院时心率越快、CK-MB峰值越高, 住院期间最差心功能killip分级将越高, 发生心力衰竭甚至心源性休克的风险越大。心率直接反映了心脏的功能状态和交感神经张力。心率增快, 心肌耗氧量增加, 同时冠状动脉血流灌注下降, 使AMI面积增加, 导致已经受损的心功能进一步下降。CK-MB峰值反应了患者心肌梗死面积的大小, 梗死面积越大, 心功能受损越大。本研究未发现3组患者住院期间死亡率的显著性差异, 考虑可能与样本量小、差异达不到统计学意义有关。
老年人代谢机能减退, 对糖代谢的调节能力减弱, 而且在应激状态下更容易发生胰岛素抵抗, 使得他们发生AMI时更容易合并高血糖, 而早期血糖增高, 提示病情重、并发症多、预后差、病死率高。对于老年人这一特殊群体, 急性期血糖控制的重要性应引起心血管医师的充分重视。目前对于AMI后即刻进行血糖控制的最佳方案, 如最佳目标血糖水平、最佳控制方法等尚不明确, 不过2009年美国心脏协会和美国心脏病学院对 STEMI指南更新中推荐, 对于伴有血糖升高的STEMI患者建议应用以胰岛素为基础的降糖策略, 维持血糖水平低于10mmol/L, 但应尽量避免低血糖的发生。
[1]Deedwania P, Kosborod M, Barrett E,et al. Hyperglycemia and acute coronary syndrome: a scientific statement from the American Heart Association Diabetes Committee of the Council on Nutrition, Physical Activity, and Metabolism[J].Circulation, 2008, 117(12): 1610-1619.
[2]Garadah TS, Kassab S, Al-Shboul QM,et al.The threshold of admission glycemia as a predictor of adverse events in diabetic and non-diabetic patients with acute coronary syndrome[J]. Clin Med Cardiol, 2009, 3(1): 29-36.
[3]Monteiro S, Monteiro P, Goncalves F,et al. Hyperglycaemia at admission in acute coronary syndrome patients: prognostic value in diabetics and non-diabetics[J]. Eur J Cardiovasc Prev Rehabil, 2010, 17(2): 155-159.
[4]Mansour AA, Wanoose HL. Acute phase hyperglycemia among patients hospitalized with acute coronary syndrome:prevalence and prognostic significance[J]. Oman Med J,2011, 26(2): 85-90.
[5]Chiu HC, Kovaes A, Ford DA,et al. A novel mouse model of lipotoxic cardiomyopathy[J]. J Clin Invest, 2001, 107(7):813-822.
[6]Marfella R, Di Filippo C, Portoghese M,et al. Tight glycemic control reduces heart inflammation and remodeling during acute myocardial infarction in hyperglycemic patients[J]. JACC, 2009, 53(16): 1425-1436.
[7]Ishihara M, Inoue I, Kawagoe T,et al. Effect of acute hyperglycemia on the ischemic preconditioning effect of prodromal angina pectoris in patients with a first anterior wall acute myocardial infarction[J]. Am J Cardiol, 2003,92(3): 288-291.
[8]Van Noord C, Sturkenboom MC, Straus SM,et al. Serum glucose and insulin are associated with QTc and RR intervals in nondiabetic elderly[J]. Eur J Endocrinol, 2010, 162(2):241-248.
[9]Ceriello A. Cardiovascular effects of acute hyperglycaemia:pathophysiological underpinnings[J]. Diab Vasc Dis Res,2008, 5(4): 260-268.

