糖代谢异常导致巨大儿的危险因素分析
刁仕萍 张颂华 陈志红
广东省东莞市黄江医院妇产科,广东东莞 523750
巨大儿是出生体重等于或大于4 000 g的足月新生儿。近年来随着人们生活水平的提高,新生儿出生的平均体重也在逐渐增加。妊娠期糖尿病系指在孕期首次发生或首次诊断的碳水化合物代谢异常,通常在产后能恢复正常。妊娠期糖尿病孕妇中巨大儿发生率为30%~50%,明显高于正常孕妇,同时妊娠糖尿病性巨大儿较非糖尿病性巨大儿更易并发围生期与远期的各种并发症[1-4]。但是在不同地区、不同人种中有所差异[5-6]。本文具体研究糖代谢异常导致巨大儿发生的有关因素,为加强临床管理,降低其发生率提供指导。
1 资料与方法
1.1 一般资料
选取本院2012年2月~2012年10月常规孕检排除其他并发症且住院分娩的健康孕妇120例作为对照组,妊娠期未发现血糖升高,糖筛查及口服葡萄糖耐量实验(OGTT)提示无血糖升高。同期选取于本院行常规孕检且住院分娩的妊娠期糖尿病孕妇120例作为观察组,排除其他妊娠并发症。两组均满足单胎、足月,且排除其他妊娠合并症、并发症等。巨大儿判断标准:我国新生儿标准体重在3 000~3 300 g,达到或超过4 000 g以上的胎儿都称为巨大儿。
1.2 方法
调查两组产妇的住院病历和产检资料,记录两组孕妇的年龄、孕次、产次、空腹血糖水平、胆固醇水平、胰岛素水平、孕期增重情况、分娩孕周、分娩方式、新生儿性别、新生儿出生体重等资料。
1.3 统计方法
采用SPSS 13.0软件包,率的比较采用χ2检验,单因素与多因素比较分析采用单元与多元回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 巨大儿发生率
经过观察,观察组的巨大儿发生率为26.7%(32/120),对照组巨大儿发生率为5.0%(6/120),两组比较,差异有统计学意义(P<0.05)。
2.2 单因素分析
将两组的各调查资料进行单因素的Logistics回归分析,结果显示空腹血糖、胆固醇、胰岛素、孕期增重与分娩巨大儿有明显相关性(P<0.05)。具体见表1。
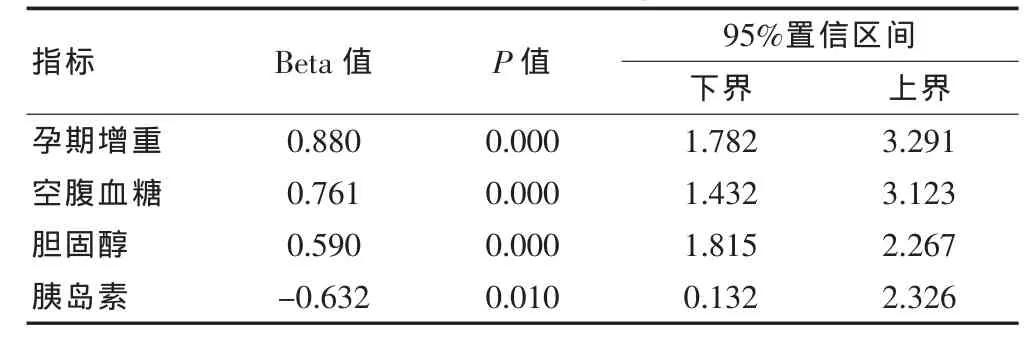
表1 分娩巨大儿的单因素Logistic回归分析
2.3 多因素分析
将具有统计学意义的4个变量采用多因素Logistic回归分析,结果显示空腹血糖、胆固醇、胰岛素为分娩巨大儿3个主要的独立危险因素。具体见表2。
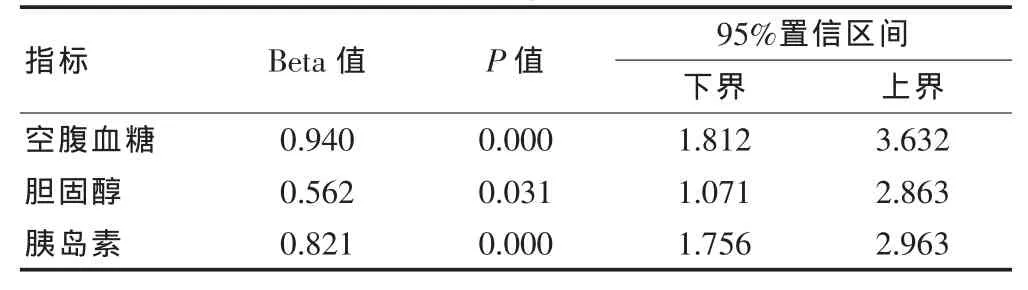
表2 多因素Logistic回归分析
3 讨论
由于受到遗传、社会和环境等综合因素影响,在世界许多地区,妊娠糖尿病是一种重大的、日益严峻的健康问题。妊娠糖尿病有严重的长期后果,新生儿和母亲都包括在内。随着巨大儿发生率逐年增加,对巨大儿认识及管理不当,可引起母儿严重的并发症[7]。本文结果显示,观察组的巨大儿发生率为26.7%,对照组为5.0%,两组对比差异有统计学意义(P<0.05)。胎儿出生体重过大,儿童期、成年期发生肥胖以及糖代谢异常的风险明显增加。目前已经明确出生体重与乳腺癌、儿童期白血病、儿童期脑肿瘤、睾丸癌和前列腺癌的发生相关。在发生因素中,单因素与多因素分析都显示空腹血糖、胆固醇、胰岛素与分娩巨大儿有明显相关性(P<0.05)。从机制上分析,在妊娠早期,过高的空腹血糖水平就已经提示了巨大儿等不良妊娠结果发生的可能性。而在妊娠期糖尿病的产妇中,单纯母体空腹血糖升高所分娩的巨大儿出生率比母体糖耐量正常的巨大儿出生率高。有学者研究羊水过多孕妇32.7%合并妊娠期糖尿病,明显高于对照组的12.4%[8]。而病理性巨大儿的产生主要与母体高血糖状态及胎儿体内高胰岛素化相关,母体高血糖状态也导致了胎盘形态学方面的改变,包括胎盘绒毛和血管数量的增加、毛细血管化程度的提高以及血管表面面积的增加,这些改变都有效促进了母婴之间的血糖交换,导致了巨大儿的产生。通过胎盘屏障的这部分母体血糖作用于胎儿胰腺组织,造成了胎儿体内的高胰岛素化状态。研究显示母体及胎儿体内多种胰岛素样生长因子及其受体可以通过影响妊娠早期细胞滋养层的增值或产生胰岛素样作用来影响胎盘的形成及母婴之间血糖等营养物质的交换,是糖尿病性巨大儿产生的重要影响因素[9]。孕妇在孕期要科学摄取营养,切忌盲目进补。孕妇还要参加适当的运动,比如散步、做孕妇保健操,以消耗掉过多的热能,避免营养过剩,形成巨大儿。需要提醒的是,每个孕妇都应该做糖筛查,如果发现妊娠期糖尿病,应该遵从医生对营养摄取的指导,避免胎儿增长过快。
总之,母体糖代谢异常与巨大儿的产生有着重要相关性,要积极加强血糖控制,使母体血糖在合理范围之内,是降低巨大儿发生率的措施之一。
[1]Bai J,Wong FW,Bauman A,et al.Parity and pregnancy outcomes[J].Am J Obstet Gynecol,2012,18(6):274-278.
[2]王新利,崔蕴璞,童笑梅.新生儿出生体重危险因素分析[J].中国儿童保健杂志,2004,3(12):304-306.
[3]许文娟,谈月娣,孙建民.巨大儿的相关因素及对母婴的影响[J].中国医药指南,2010,3(4):357-360.
[4]张东峰,许小幸,吕秀翠,等.低出生体重影响因素的Logistic回归分析[J].中国公共卫生,2009,20(1):40-41.
[5]Peter H,Whincup,Samantha J,et al.Birth Weightand Risk of Type 2 Diabetes:A Systematic Review[J].JAMA,2008,300(24):2886-2897.
[6]AI-Mendalawi MD.Fetal macrosomia greater than or equal to 4000 grams.Comparing maternal and neonatal outcomes in diabetic and non.diabetic women[J].Saudi Med J,2009,30(4):583-584.
[7]汤佩玲,胡淑君.50例妊娠合并糖尿病孕妇的妊娠管理分析[J].实用妇产科杂志,2010,20(1):33.
[8]胡永芳.如何降低剖宫产率[J].中国全科医学,2003,6(8):628-629.
[9]唐火明,袁龙.孕妇血糖与胎儿体重的分析[J].实用妇产科杂志,2010,2(180):39-40.

