肝癌微波消融术中并发迷走神经反射的抢救及护理
邵雪晴,赵洁琼,盛月红
·短篇论著·
肝癌微波消融术中并发迷走神经反射的抢救及护理
邵雪晴,赵洁琼,盛月红
目的 探讨微波消融治疗肝癌术中发生迷走神经反射的抢救与护理方法。方法 回顾并总结2011年1月至2011年12月第二军医大学附属东方肝胆外科医院2 398例施行微波消融术(MWA)的肝癌患者的临床资料。结果 34例患者在MWA术中发生迷走神经反射,其中33例患者经积极抢救后生命体征完全恢复正常,无其他并发症和后遗症发生;1例患者因存在心梗病史,经抢救无效死亡。结论 护理人员术前应详尽了解患者病史、做好与患者和家属的沟通,术中应加强观察、监测;对迷走神经反射做到早预防、早诊断和早处理,以降低迷走神经反射的病死率。
微波消融;迷走神经反射;抢救;肝癌
我国是肝癌的高发国,每年新增病例约占全球的半数以上。虽然外科手术仍是治疗肝癌的最有效方法,但绝大多数患者因伴有肝炎、肝硬化背景,肝功能储备差而无法耐受手术治疗。经皮肝穿刺微波消融术(percutaneousmicrowave ablation,PMWA)近来已被公认是肝癌微创治疗的最有效方法之一,具有创伤小、并发症少、术后恢复快、疗效确切等优点[1]。迷走神经反射是微波消融术中常见并发症之一,早期发现并及时采取有效的护理措施是决定其预后的关键[2]。笔者总结了我院2 398例MWA术中并发迷走神经反射的34例患者的抢救与护理经验。现报告如下。
1 资料与方法
1.1 一般资料 2011年1月至2011年12月第二军医大学附属东方肝胆外科医院施行2 398例MWA手术。所有患者术前均根据临床病史、血清甲胎蛋白(AFP)、CT、MRI或数字减影造影(DSA)确诊为肝癌。MWA术中共发生迷走神经反射34例,其中男性23例,女性11例,年龄34~76岁,平均(56.4±3.5)岁。本组患者肿瘤位置均靠近胆囊床,IV段9例,V段25例。肝功能Child-Pagh分级A级32例,B级2例。临床资料见表1。
表1 34例患者一般资料(±s)

表1 34例患者一般资料(±s)
项目 测得值血小板计数(×109/L)98.7±34.5白细胞计数(×109/L) 4.2±1.2凝血酶原时间(s) 13.1±2.4甲胎蛋白(μg/L) 421.4±89.5肿瘤大小(cm)3.2±1.1
1.2 治疗方法 患者取仰卧位或左侧卧位,右手举过头顶暴露腹部,拉开肋间隙。穿刺区域皮肤以碘伏消毒,铺无菌洞巾,1%利多卡因(上海福达药业有限公司)局麻后切开穿刺点皮肤5 mm,在超声引导下将微波天线置入肝肿瘤内。肝肿瘤直径<2 cm者,使用一根微波天线,肿瘤直径>2 cm者,使用2根微波天线,并保持2天线间距1.2~1.8 cm。在曲马多静脉麻醉后开始微波消融,微波辐射功率80 W。微波消融时密切观察血压、心率的变化,并视情况调整消融时间。患者在MWA术中常规予心电监护,护士积极配合医生操作的同时密切观察患者生命体征及主诉,并及时处理。
1.3 处理措施与结果 本组34例患者出现迷走神经反射,表现为不同程度的面色苍白、大汗、头晕或神志改变,严重者出现意识丧失。24例患者主诉胸闷头晕。心电监护提示患者出现窦性心动过缓28例,心电监护示心率降低至40~50次/min。交接性逸博5例、低血压13例,血压降至70~80/ 30~55 mmHg。本组33例患者经镇痛、扩容、静脉推注阿托品、多巴胺(必要时给予肾上腺素)等处理后20~60 min后心率、血压等生命体征恢复正常,无其他并发症和后遗症发生。1例为老年患者(76岁),既往有心梗病史,主诉胸前区疼痛、大汗,随即出现意识丧失,心电监护示心率缓慢,血压下降,心电图示ST段抬高,考虑心梗。予以上述处理及心肺复苏等积极抢救措施后仍无效,于术后6 h宣布死亡。详细资料见表2。
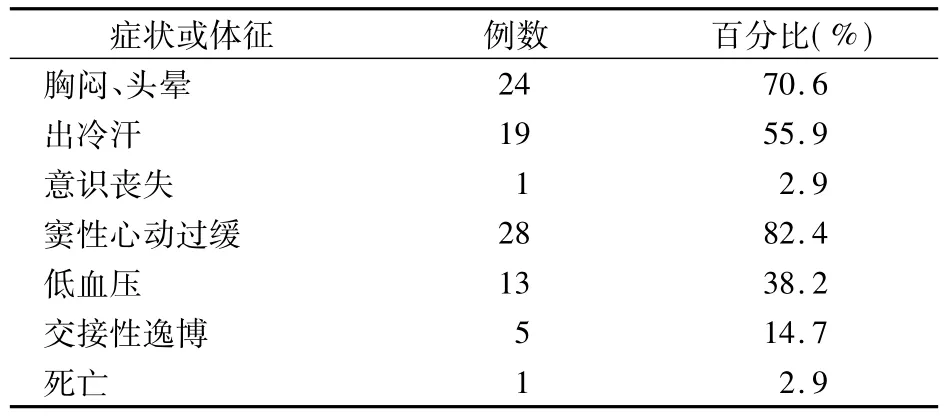
表2 34例迷走神经反射患者的临床表现
2 抢救与护理经验
2.1 术前准备 对所有将行MWA患者均应进行充分的术前准备,包括:加强术前访视,详尽了解患者的既往史,尤其是有无心脏病、高血压、过敏史等病史;向患者做好详细的术前宣教工作,告知其手术过程及可能出现的并发症以及处理措施,强调一旦有不适症状应及时告知医护人员;做好患者的思想工作,消除患者对手术的恐慌,减轻患者的心理负担,取得患者的理解和配合;术前常规建立静脉通道。另外在术前应备齐相应的抢救药品和仪器,包括阿托品、多巴胺及肾上腺素等常规急救药物和监护仪、除颤仪等仪器,同时应了解和掌握此类药品的药理作用和常规剂量以及各种仪器的使用方法[3]。
2.2 术中配合 要求护士熟悉迷走反射的临床表现,如面色苍白、大汗、头晕或神志改变,严重者丧失意识;窦性心动过缓、交接性逸博、低血压等。术中应密切观察患者生命体征变化,有利于及时发现迷走神经反射的发生,尤其是肝癌靠近胆囊床或电极针靠近胆囊的患者,在行MWA术时应特别注意患者的临床表现和生命体征变化。
2.3 迷走神经反射的紧急处理 术中患者一旦出现迷走神经反射症状,应立即终止手术,当心率低于45次/min时,给予阿托品1 mg或东莨宕碱10 mg皮下注射,或注入500 m l平衡液中,缓慢静滴维持,并观察心率变化,若1~2 min后心率无改善时可继续追加剂量,心率上升至60次/min后,可继续手术,同时仍需观察心率变化情况;如出现血压下降至60/ 40 mmHg,可给予多巴胺40~60 mg,注入500 ml生理盐水中,并根据血压变化调整滴速及浓度,加快补液速度,待血压上升至90/60 mmHg后再行手术,术中严密观察及加强术后生命体征监测。若穿刺部位疼痛剧烈可给予必要的镇痛药物处理,此时应注意患者呼吸心率的变化。
3 讨论
迷走神经反射是MWA治疗中较少发生但后果严重的并发症,主要原因为胆心反射,表现为迅速发生的反射性低血压、心率减慢。若抢救不及时易导致严重后果。MWA引发迷走神经反射的机制是由于穿刺电极针紧靠胆囊或较大胆管[4],加上各种刺激因素如恐惧、疼痛、高温等诱发迷走神经反射,并作用于皮层中枢和下丘脑,通过胆碱能使植物神经的张力徒增,引起内脏及肌肉内小血管强烈反射性扩张,导致血压急剧下降,心率减慢,若不及时处理可能出现严重后果[5]。因此在MWA治疗过程中护士应密切观察患者的生命体征变化,了解患者有无头晕、恶心的感觉,如患者出现精神不振,面色苍白恶心呕吐,伴心率、血压改变,应及时报告手术医生,并遵医嘱予以处理。同时护士应有必要的心理准备,熟悉迷走神经反射诊断及处理流程,并备好急救药品配合医生抢救。另外术前应做好宣教工作,令患者了解手术过程及术中可能出现的情况,如有不适应立即告知护士或手术医生[6];术前应了解患者既往病史,对术中可能出现的并发症进行正确评估,并向患者及家属交代手术操作的风险。本组病例中33例患者经上述术前宣教和护理后,由于抢救及时,生命体征完全恢复正常,无其他并发症和后遗症发生; 1例既往存在心梗病史,向家属及患者交代手术风险后,仍强烈要求手术治疗,术中发生迷走神经反射诱发心梗,经积极抢救无效死亡。
笔者认为,虽然MWA治疗肝癌迷走神经反射的发生率较低,但若不及时处理则会引起严重后果,因此护士应提高认识,重视MWA手术前的宣教及治疗过程中的观察与护理,有效预防和及时准确处理这种危险的并发症。
[1] Kuang M,Lu MD,Xie XY,et al.Liver cancer:increasedmicrowave delivery to ablation zone with cooled-shaft antenna—experimental and clinical studies[J].Radiology,2007,242(3): 914-924.
[2] 刘海鹰,唐云强,崔书钟,等.原发性及转移癌的射频治疗[J].中国普通外科杂志,2001,10(2):109-110.
[3] 陈宝霞,刘亚琴.经皮肝穿刺射频消融治疗肝癌的围术期护理体会[J].解放军护理杂志,2011,28(20):33-34.
[4] 李晓娟,卞玲,高敏娟.多弹头射频消融治疗肝癌反射性低血压32例的观察与护理[J].第四军医大学学报,2001,22 (20):1865.
[5] 姚泰.生理学[M].5版.北京:人民卫生出版社,2000:116-118.
[6] 蔡秀华,陈贤娣.心脏介入手术并发迷走神经反射的抢救与护理[J].护士进修杂志,2005,20(4):350-351.
R454.1
B
10.3969/j.issn.1009-0754.2014.05.026
2014-06-27)
(本文编辑:彭润松)
200438 上海,第二军医大学附属东方肝胆外科医院微创一科
盛月红,电子信箱:yuehongsheng@yahoo.com.cn

