早发型和晚发型重度子痫前期的分娩方式分析
王丽菊,安晓娜
(渭南市中心医院产科,陕西 渭南 714000)
早发型和晚发型重度子痫前期的分娩方式分析
王丽菊※,安晓娜
(渭南市中心医院产科,陕西 渭南 714000)
摘要:目的探讨早发型和晚发型重度子痫前期的分娩方式及妊娠结局。方法选取2011年1月至2013年6月在渭南市中心医院产科治疗的重度子痫前期患者324例,以发病孕周34周为分界点分为两组:早发型组(孕周<34周)96例,晚发型组(孕周≥34周)228例。比较两组分娩方式及母婴结局。结果早发型组患者分娩孕周早于晚发型[(31.6±2.1)周比(37.9±2.7)周,P<0.01];早发型组治疗时间长于晚发组[(8.4±4.5) d比(2.7±1.4) d,P<0.01];早发型组剖宫产率高于晚发型组(57.3%比36.0%,P<0.05);早发型组乳酸依沙吖啶引产率高于晚发型组(12.5%比1.3%,P<0.05);早发型组自然分娩率低于晚发型组(25.0%比50.4%,P<0.05)。早发型组母体并发症的发生率以及新生儿窒息率、胎儿生长受限、低出生体质量儿发生率、转婴儿重症监护病房率和围生儿病死率均显著高于晚发型组(45.8%比11.0%,37.5%比4.8%,12.5%比2.6%,53.1%比25.0%,38.5%比15.8%,16.7%比3.5%,P<0.05或P<0.01)。结论子痫前期患者的分娩方式以剖宫产为主,早发型子痫前期较晚发型子痫前期病情严重,预后不佳。
关键词:妊娠;重度子痫前期;分娩
子痫前期是孕产妇多发病,以妊娠期高血压为主要症状,分娩以后可以自行痊愈。子痫前期及子痫占世界孕产期妇女死亡原因的10%~15%[1];我国子痫前期发病率为7%~12%,且呈上升趋势[2]。重度子痫前期以孕34周为界,孕周<34周为早发型,孕周≥34周为晚发型。重度子痫前期只有在妊娠结束后才能完全痊愈。因此,晚发型一般采取较快终止妊娠的方法。对于早发型子痫前期,由于发病时间早,孕周离足月尚远,治疗时既要考虑如何减少围生儿死亡,又要考虑尽量降低孕产妇的危险,因此,常常较难决定妊娠终止时间及方式。本研究对比了两种子痫前期类型的分娩结局。现报道如下。
1资料与方法
1.1一般资料选择2011年1月至2013年6月在渭南市中心医院产科治疗的重度子痫前期患者324例。纳入标准:①血压>160/110 mmHg(1 mmHg=0.133 kPa);②24 h尿蛋白>2.0 g;③血肌酐>106 μmol/L;④血小板<100×109/L;⑤排除严重的组织器官疾病。以孕周34周为界分为两组:早发型组(孕周<34周)96例,年龄21~33岁,平均(24.4±1.3)岁;晚发组(孕周≥34周)228例,年龄23~33岁,平均(25.6±1.1)岁。
1.2治疗方法两组患者入院后,病情平稳者先行保守治疗;无明显好转,出现终止妊娠指征者及时终止妊娠。
1.2.1保守治疗①镇静。口服肌内注射或静脉滴注地西泮10 mg(天津金耀氨基酸有限公司生产,批号:1001142)。②解痉。无特殊情况下应用硫酸镁(天津药业焦作有限公司生产,批号:08101441),24 h总量20~25 g。③降压。采用硝苯地平(浙江市昂利康制药有限公司生产,批号:5T1A25)10 mg口服,每日3次;及尼卡地平(浙江仙琚制药股份有限公司生产,批号:040801)。④促胎肺成熟。妊娠<34周者,给予地塞米松(天津药业集团新郑股份有限公司生产,批号:1111091)6 mg肌内注射,每12小时1次,共4次。⑤营养支持。补充氨基酸、能量合剂。低蛋白血症患者给予白蛋白等。⑥改善微循环。给予低分子肝素钙皮下注射。同时严密监测母体血压及胎儿胎动情况。及时进行尿蛋白、血红蛋白、血小板、凝血功能、肝、肾功能等检查,仪器采用日立7600全自动生化分析仪,所有试剂盒均由德赛诊断系统有限公司提供,所有操作均严格按照仪器和试剂标准操作规程文件进行。
1.2.2终止妊娠①妊娠已达34周。②未满34周者出现以下情况,应终止妊娠:母体血压持续升高或出现子痫,胎盘早剥,溶血、肝酶升高和血小板减少(hemolysis,elevated liver enzymes, low platelets,HELLP)综合征;③胎儿出现胎心减速、脐带血流反向、胎儿生长受限。
1.3效果评价
1.3.1生产方式比较两组自然分娩、产钳助娩、剖宫产、乳酸依沙吖啶引产的发生率。依据病情、孕周、母儿情况选择恰当分娩方式适时终止妊娠。宫颈成熟度较高且无严重的产科并发症可行阴道试产;宫缩乏力,第二产程延长者尝试产钳助娩;因严重母儿并发症需放弃胎儿者行乳酸依沙吖啶引产;余均宜行剖宫产终止妊娠。
1.3.2母体并发症与围生儿结局比较两组母体发生胎盘早剥、弥散性血管内凝血、急性心力衰竭、急性肾衰竭、低蛋白血症、HELLP综合征、子痫的发生率;比较两组新生儿窒息、胎儿生长受限、低出生体质量儿(体质量<2500 g)、转入重症监护病房以及死亡的发生率。上述并发症判断标准根据《妇产科学》[3]。
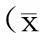
2结果
2.1两组孕妇入院一般资料比较早发型组的年龄、发病孕周、收缩压和舒张压均低于晚发型组,差异均有统计学意义(均P<0.01),见表1。
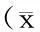
表1 两组孕妇入院时一般资料比较 ±s)
2.2分娩孕周与治疗时间比较早发型组患者分娩孕周为(31.6±2.1)周,晚发型组分娩孕周为(37.9±2.7)周,早发型组分娩孕周显著早于晚发型组(t=4.521,P<0.01);早发型组平均治疗时间(8.4±4.5)d,晚发型组平均治疗时间(2.7±1.36)d,早发型组显著比晚发型组的治疗时间长(t=4.232,P<0.01)。
2.3终止妊娠方式比较早发型组自然分娩率低于晚发型组(P<0.05);早发型组剖宫产率、乳酸依沙吖啶引产率高于晚发型组(P<0.05),见表2。其中因胎儿原因行剖宫产终止妊娠者,早发型组22例(22.9%),晚发型组18例(7.9%),差异有统计学意义(χ2=4.241,P<0.05);因其他并发症行剖宫产终止妊娠者早发型组11例(11.5%),晚发型组21例(9.2%),差异无统计学意义(χ2=1.152,P>0.05);因引产失败行剖宫产终止妊娠,早发型组10例(10.4%),晚发型组17例(7.5%),差异无统计学意义(χ2=1.392,P>0.05)。
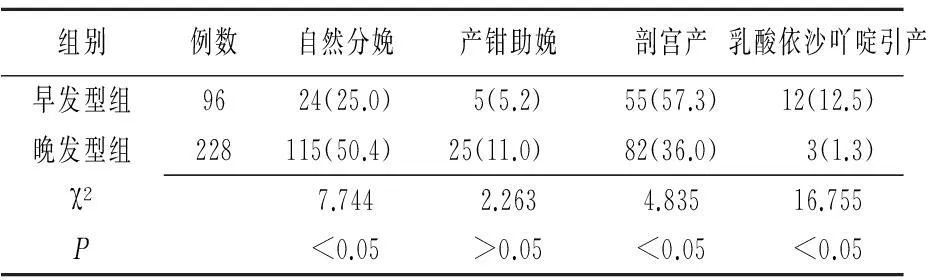
表2 两组重度子痫前期患者生产方式比较 [例(%)]
2.4母体并发症比较早发型组母体并发症发生率显著高于晚发型组(χ2=28.909,P<0.05),见表3。

表3 两组重度子痫前期母体并发症比较 [例(%)]
HELLP:子痫,胎盘早剥,溶血、肝酶升高和血小板减少;a与早发型组比较,P<0.05
2.5两组围生儿结局比较239例患者中双胎19 例,其余均为单胎,围生儿总数258例。早发型组新生儿窒息率、胎儿生长受限发生率、低出生体质量儿发生率、转重症监护病房和病死率均高于晚发型组(P<0.05 或P<0.01)。见表4。
表4 两组重度子痫前期围生儿结局比较 [例(%)]
3讨论
子痫前期继发于血管痉挛和内皮活化导致器官灌注减少,其造成的病理生理变化可发生急性进行性血液流变学、血流动力学的偶联反应,导致血液黏滞,血液灌流量不足,使得子宫肌层放射动脉的开口血流受阻,蜕膜层螺旋动脉血流减少。因此,容易发生胎儿窘迫、胎盘早剥等病变[4]。严重者可导致孕产妇及围生儿死亡。
早发型与晚发型子痫前期器官受累程度不同[5]。早发型子痫前期发病时间早,病情严重,多个器官受累的可能性更高。本研究显示,早发型子痫前期的母体并发症发生率明显高于晚发型,早发型子痫前期患者入院时,多数已有并发症,其中以肾功能损害、HELLP综合征等的发生率明显高于晚发型子痫前期(P<0.05或P<0.01)。重度子痫前期只有在妊娠结束后才能痊愈。提早终止妊娠,能够保障母体安全,但围生儿的预后较差,考虑到子痫前期患者重新怀孕时再次患子痫前期的可能性很高,应综合考虑孕产妇以及围生儿的情况,按照每个患者的不同情况个体化选择分娩方式。
早发型子痫前期围生儿并发症及病死率较高[6]。本研究中早发型组新生儿窒息率、胎儿生长受限发生率、低出生体质量儿发生率、转婴儿重症监护病房率和围生儿病死率均明显高于晚发型组(P<0.05或P<0.01)。这与早发型组的胎儿孕周较短有密切关系,延长胎儿孕周是改善胎儿结局的关键。对于入院时已存在多个器官功能损害者,应及时终止妊娠。但是,对于胎儿平稳,孕妇尚无终末器官损害临床表现的早发型子痫前期,目前大多数学者主张采取保守治疗;目的是延长胎儿的生长时间,以减少围生儿的发育不良、发生胎儿窒息等危险。保守治疗是有效可行的[7]。严密监测下自然分娩为常见终止妊娠方式[8]。但是,对于发生心、肾功能衰竭、胎盘早剥、HELLP综合征等严重情况的病例,无论孕期长短都应采取措施终止妊娠。
研究还发现,两种子痫前期患者生产方式存在差异,早发型剖宫产率高于晚发型。终止任娠的方式应依母婴情况而选择。子痫前期患者可在严密监测下应用缩宫素引产;剖宫产亦是常用手段[9]。子痫前期患者以剖宫产结束妊娠,病情大多好转[10]。32周前围生儿存活率低,多选择放弃胎儿。国内研究指出,28周以内的胎儿存活率极低,生产时应首选阴道分娩,以减少对母体的不必要伤害,无肝肾损伤者可行药物引产[11]。而当胎龄>32周时,以剖宫产为宜[12]。随着手术及麻醉技术的提高和抗生素的广泛应用,为减少长时间的引产加重子痫前期患者病情,以及避免阴道分娩时的宫缩导致胎儿窒息,剖宫产是较适当的选择,可以减少母儿的并发症。
综上所述,子痫前期两种类型患者的分娩结局存在差异。对于早发型子痫前期患者可采取合适的期待治疗。不是所有的子痫前期患者均需采用剖宫产。子痫前期患者选择生产方式应综合考虑母儿情况。对于病情危重者,应选择剖宫产。
参考文献
[1]Duley L.The global impact of pre-eclampsia and eclampsia[J].Semin Perinatol,2009,33(3):130-137.
[2]池晓霞,胡艺琳,李延武.子痫前期患者血清肾功能生化指标变化及临床意义[J].检验医学与临床,2009,6(5):321-322.
[3]乐杰.妇产科学[M].7版.北京:人民卫生出版社,2008:92-
99.
[4]Kwon JY,Yoon WS,Lee GS,etal.Umbilical arterial blood gas and perinatal outcome in the second twin according to the planned mode of delivery[J].Int J Med Sci,2011,8(8):17-18.
[5]王荣跃,谢爱兰,吕杰强.早发型重度子痫前期108例临床分析[J].中国现代医生,2011,49(29):151-154.
[6]Raymond D,Peterson E.A critical review of early-onset and late-onset preeclampsia[J].Obstet Gynecol Surv,2011,66(8):497-
506.
[7]刘爱美,于春华,韩春蕾,等.产前检查对妊娠期高血压患者母儿预后的影响[J].中国美容医学,2011,20(z3):306-307.
[8]Bombrys AE,Barton JR,Nowacki EA,etal.Expectant management of severe preeclampsia at less than 27 weeks′gestation[J].Am J Obstet Gynecol,2008,199(247): e1-e6.
[9]Alanis MC,Robinson CJ,Hulsey TC,etal.Earlyonset severe pre-eclampsia: induction of labor vs. elective cesarean delivery neonatal outcomes[J].Am J Obstet Gynecol,2008,199(262):e1-e6.
[10]江芬.62例妊娠期高血压的临床观察分析[J].检验医学与临床,2012,9(15):1876-1877.
[11]黄玉玲,关涛,孙妍,等.早发型子痫前期两种治疗方法与妊娠结局比较[J].中国妇幼保健,2010,25(22):3200-3201.
[12]富晓敏,张延丽,朱壮彦,等.49例早发型重度子痫前期的临床分析[J].中国优生与遗传杂志,2010,18(1):67-68.
Analysis on the Modes of Delivery Among Patients with Early-onset and Late-onset Severe Pre-eclampsia
WANGLi-ju,ANXiao-na.
(DepartmentofObstetrics,WeinanCentralHospital,Weinan714000,China)
Abstract:ObjectiveTo analyze the modes of delivery and perinatal outcomes in patients with early-onset and late-onset severe pre-eclampsia).MethodsA total of 324 patients with severe pre-eclampsia admitted in department of obstetrics,Weinan Central Hospital from Jan.2011 to Jun.2013 were divided in to two groups:96 cases in early-onset group(gestational week<34 weeks),228 cases in late-onset group(gestational week≥34 weeks) .The modes of delivery,as well as the maternal and neonatal outcomes of the two groups were compared.ResultsThe terminated gestation ages of early-onset group was significantly less than that of late-onset group[(31.6±2.1) week vs (37.9±2.7)week,P<0.01].The treatment time of early-onset group was significantly longer than that of late-onset group[(8.4±4.5) d vs (2.7±1.4) d,P<0.01].The caesarean section rate of early-onset group was higher than that of late-onset group(57.3% vs 36.0%,P<0.05). The rivanol induction rate of early-onset patients was higher than that of late-onset group(12.5% vs 1.3%,P<0.05).The natural delivery rate of early-onset group was lower than that of late-onset group(25.0% vs 50.4%,P<0.05).The incidence rates of maternal complications and newborn asphyxia,fetal growth restriction,low birth weight infant,as well as the ratio of infants shifted to intensive care unit,and mortality rate of perineonates in early-onset group were significantly higher than those in late-onset group(45.8% vs 11.0%,37.5% vs 4.8%,12.5% vs 2.6%,53.1% vs 25.0%,38.5% vs 15.8%,16.7% vs 3.5%,P<0.05 or P<0.01).ConclusionCesarean section is the major mode of delivery among patients with pre-eclampsia;maternal and neonatal adverse outcomes in early-onset patients are more severe than late-onset patients,with poor prognosis.
Key words:Pregnancy; Severe pre-eclampsia; Delivery
doi:10.3969/j.issn.1006-2084.2015.03.057
中图分类号:R714.24
文献标识码:A
文章编号:1006-2084(2015)03-0532-03
收稿日期:2013-09-22修回日期:2014-05-26编辑:伊姗

