95例胎盘早剥临床回顾性分析
郭欢欢 杨海澜 韩 方 马惠静
95例胎盘早剥临床回顾性分析
郭欢欢 杨海澜 韩 方 马惠静
目的 探讨不同程度胎盘早剥孕产妇的发病诱因、临床表现、孕产妇和围产儿结局, 为临床诊治提供参考, 以减少母婴危害。方法 选取95例胎盘早剥患者, 并参考国内外相关文献报道, 对其临床资料进行回顾性分析。结果 本组95例胎盘早剥患者中, 有明确发病诱因者79例, 其中合并妊娠期高血压疾病者居多。临床表现多为腹痛、阴道流血、子宫板样硬、血性羊水。Ⅰ度、Ⅱ度、Ⅲ度胎盘早剥剖宫产率、新生儿窒息发生率差异无统计学意义(P>0.05), 但产后出血、子宫胎盘卒中、DIC差异有统计学意义(P<0.05), 新生儿转科率及围生儿死亡率差异有统计学意义(P<0.01)。结论 胎盘早剥的诊断应注重其病史及诱因, 积极地防患和医治胎盘早剥的高危因素, 早期识别诊断, 及时处理, 可改善围生期母婴结局。
胎盘早剥;诱因;临床表现;诊断
1 资料与方法
1.1 一般资料 选取自2012年1月~2014年4月本院妇产科住院并确诊的95例胎盘早剥患者, 胎盘早剥诊断主要依靠病史、症状、体征及实验室检查和B型超声。Ⅰ度有47例(占49%), Ⅱ度有16例(占17%), Ⅲ度有32例(占34%)。
1.2 诊断标准及方法 胎盘早剥诊断标准根据谢幸主编的第8版《妇产科学》:Ⅰ度:胎盘剥离面积小, 以外出血为主,常无腹痛或腹痛轻微。Ⅱ度:胎盘剥离面1/3左右, 常有突然发生的持续性腹痛、腰酸或腰背痛, 疼痛的程度与胎盘后积血多少成正比。Ⅲ度:胎盘剥离面超过胎盘面积>1/2, 临床表现较Ⅱ度加重, 或伴子宫胎盘卒中、出血性休克等并发症为重型胎盘早剥。
1.3 统计学方法 采用SPSS13.0统计学软件对数据进行统计学分析。计数资料用率(%)表示, 采用χ2检验, P<0.05为差异具有统计学意义。
2 结果
2.1 病因分析 本组95例胎盘早剥患者中, 48例合并妊娠期高血压, 12例合并胎膜早破, 7例合并妊娠期糖尿病, 4例合并脐带真结或脐带绕颈, 3例子宫畸形, 2例合并子宫肌瘤, 2例胎儿生长受限, 1例双胎妊娠, 16例原因不明。其中妊娠期高血压占第1位。见表1。
2.2 临床表现 胎盘早剥的临床表现多为腹痛、阴道流血、血性羊水。Ⅰ度胎盘早剥无一例子宫板样硬。而Ⅱ度胎盘早剥子宫板样硬达31.25%, Ⅲ度胎盘早剥患者中子宫板样硬则达50.00%。见表2。
2.3 分娩方式、孕产妇结局 本组95例胎盘早剥孕产妇剖宫产率差异无统计学意义(P=0.2047, P>0.05), 但产后出血、子宫胎盘卒中、弥散性血管内凝血(DIC)差异有统计学意义(P<0.05);本组95例患者无一例发生急性肾衰竭、无一例死亡。见表3。2.4 围产儿结局 本组95例胎盘早剥患者中, 16例围生儿死亡, 8例新生儿窒息, 40例转新生儿科。63例Ⅰ度和Ⅱ度胎盘早剥患者中仅4例围生儿死亡, 而32例Ⅲ度胎盘早剥患者中, 有17例围生儿死亡, 差异有统计学意义(P<0.05)。见表4。
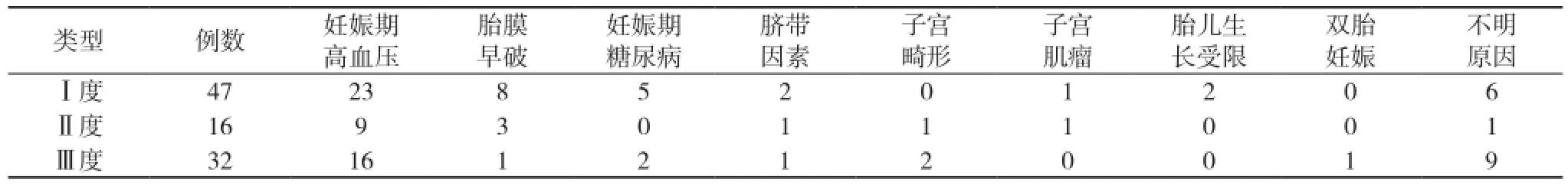
表1 95例患者Ⅰ、Ⅱ、Ⅲ度胎盘早剥病因分析(n)

表2 95例患者Ⅰ、Ⅱ、Ⅲ度胎盘早剥临床表现(n)

表3 95例患者Ⅰ、Ⅱ、Ⅲ度胎盘早剥孕产妇结局(n)

表4 95例患者Ⅰ、Ⅱ、Ⅲ度胎盘早剥新生儿结局(n)
3 讨论
3.1 胎盘早剥的病因 胎盘早剥是产前出血的主要原因之一, 其发病机制尚未完全阐明。本组95例胎盘早剥患者的临床资料显示, 患有妊娠期高血压疾病的孕妇有48例, 占第1位, 其中有25例胎盘早剥程度达到Ⅱ度及以上, 其次为胎膜早破, 占第2位, 与相关文献报道相符[3,4]。这是由于血压升高, 其底蜕膜螺旋小动脉痉挛或硬化, 引起远端毛细血管变性坏死甚至破裂出血, 血液在底蜕膜层与胎盘之间形成胎盘后血肿, 致使胎盘与子宫壁分离。说明如妊娠期患有高血压疾病患者, 出现腹痛、阴道流血、血性羊水等, 应高度警惕胎盘早剥的发生, 同时也说明积极预防和治疗妊娠期高血压疾病是减少胎盘早剥疾病发生的重要因素[5,6]。
3.2 胎盘早剥的临床表现 准确及时的诊断胎盘早剥直接影响到母儿的预后。本组95例胎盘早剥患者的临床表现及体征差异较大。47例Ⅰ度胎盘早剥患者以阴道出血为主, 伴或不伴轻微腹痛, 仅2例有血性羊水, 无一例子宫板样硬。而Ⅱ度及Ⅲ度胎盘早剥患者以腹痛为主, 其中20例有血性羊水, 子宫板样硬分别达31.25%、50.00%, Ⅲ度胎盘早剥还可出现恶心、呕吐、面色苍白、血压下降等休克症状。可见胎盘早剥的程度越重, 其临床症状及体征越明显, 在临床工作中需重视孕妇任何异常症状及体征, 并重视患者的主诉,加强孕期宣教及产前检查。
3.3 胎盘早剥的处理方式 胎盘早剥一旦确诊, 不论胎儿存活与否均应及时终止妊娠[7]。处理方式依据病情轻重、胎儿宫内状况、产程进展来综合决定。本组95例确诊的胎盘早剥患者, 剖宫产率虽差异无统计学意义, 但47例Ⅰ度胎盘早剥患者中大部分均为产后诊断, 其中27例选择剖宫产的原因多是由于合并妊娠期高血压等严重疾病, 并非因胎盘早剥疾病本身。而48例Ⅱ度、Ⅲ度胎盘早剥患者中34例选择剖宫产的原因则是由于入院时有突发持续腹痛、伴或不伴阴道流血, 子宫板样硬, 考虑胎盘早剥, 为使孕妇尽快脱离危险、解除胎儿窘迫而施。因此, 对于Ⅰ度胎盘早剥患者, 一般情况良好, 病情较轻, 无严重并发症, 估计在短时间内可结束分娩, 应经阴道分娩, 而Ⅱ度及Ⅲ度胎盘早剥患者, 一旦确诊, 为抢救母儿生命, 应尽快剖宫产终止妊娠。
3.4 胎盘早剥母婴结局 胎盘早剥的母婴结局, 取决于处理是否及时与恰当[8]。本组95例胎盘早剥患者中, 13例发生产后出血, 18例子宫胎盘卒中, 3例DIC。其中仅1例产后出血患者为Ⅰ度胎盘早剥, 产时产后共出血616 ml, 其余均为Ⅱ度及以上, 差异有统计学意义(P<0.05)。本组95例胎盘早剥患者中无一例发生孕产妇发生急性肾衰竭, 无一例孕产妇死亡。如表4所示, 围生儿死亡率差异有统计学意义(P<0.05), 21例围生儿死亡患者中, 仅4例为Ⅰ度及Ⅱ度胎盘早剥患者, 且其合并严重高血压疾病、妊娠期糖尿病, 其余均为Ⅲ度胎盘早剥患者。说明胎盘早剥程度越重, 对孕产妇及围生儿的危害越大, 故临床上需予以早期诊断、治疗, 避免孕产妇病情加重[9,10]。
综上所述, 提高产科危及重症诊治水平是产科工作永恒的主题之一, 胎盘早剥发病凶险, 患者常命悬一线, 一旦确诊, 必须争分夺秒, 立即终止妊娠, 目的在于抢救母婴生命,难点在于保证新生儿的存活。分娩的主要手段是剖宫产, 尤其是Ⅱ度以上胎盘早剥。规律产检有利于及时发现胎盘早剥,积极预防和治疗胎盘早剥高危因素, 有利于改善母婴预后。
[1] 陈兰玉.重度子痫前期并发肠出血坏死及胎盘早剥1例报告.中国实用妇科与产科杂志, 2012, 28(12): 956.
[2] 杨璐, 赵文利, 李秋平, 等.胎盘早剥新生儿临床特征及凝血指标分析.重庆医学, 2013, 42(28): 3350-3352.
[3] Sholl JS.Abruption placentae: clinical management innonacute cases.Am J Obstet Gynecol, 1987(156):40.
[4] 陈颖, 张建平.胎盘早剥的早期诊断.中国实用妇科与产科杂志, 2011, 27(6): 420-422.
[5] 朴京玉.胎盘早剥的超声诊断体会.中国妇幼保健, 2011, 26(34): 5470-5471.
[6] 董丽霞, 陈娜, 侯懿, 等.妊娠期自发性肝破裂误诊为胎盘早剥1例.中国实用妇科与产科杂志, 2012, 28(6): 479-480.
[7] 曾菲, 孙伟兰, 高健.产妇胎盘早剥超声表现1例.中国超声医学杂志, 2011, 27(9): 776.
[8] 刘待霞, 刘展.46例胎盘早剥临床分析.中国妇幼保健, 2011, 26(25): 3857-3858.
[9] 张学真, 何平, 卢锦娥.不同孕周胎盘早剥的临床分析.广东医学, 2012, 33(19): 2945-2946.
[10] 罗文梦, 谢倩, 凌玲.93例胎盘早剥的临床分析.重庆医学, 2013, 42(9): 1000-1001.
10.14163/j.cnki.11-5547/r.2015.05.090胎盘早剥是妊娠20周后或分娩期, 正常位置的胎盘在胎儿娩出前部分或全部从子宫壁剥离, 是严重的妊娠并发症,常突然发病, 迅速发展, 如果治疗不及时, 会出现严重的并发症, 对孕妇和围产儿的生命构成严重威胁[1,2]。因此, 本文回顾性分析了山西医科大学第一临床医学院2012年1月~2014年4月确诊并治疗的95例胎盘早剥患者的临床资料,以期提高早期诊断率并指导临床治疗, 改善母婴结局。
2014-11-18]
030001 山西医科大学第一临床医学院妇产科

