乳腺乳头状病变穿刺与切除病理诊断对照研究
唐雪芳 杨琪
乳腺乳头状病变穿刺与切除病理诊断对照研究
唐雪芳 杨琪
目的 观察将空心针穿刺(CNB)病理诊断为乳头状病变的患者与其穿刺后手术切除组织的病理诊断,并进行对比,评判二者诊断的一致性与准确性。方法 选择400例穿刺诊断为乳头状肿瘤后接受肿物切除的患者,比较前后2次病理诊断结果。结果 CNB诊断乳头状癌与手术切除诊断一致率达100%,CNB诊断导管内乳头状瘤者,手术切除病变升级比例为39.89%(71/178),其中28.65%(51/178)属于非典型导管内乳头状瘤,11.24%(20/178)为乳腺癌;穿刺诊断非典型导管内乳头状瘤,手术切除病变升级为乳腺癌比例为31.71%(39/123)。结论 采用CNB诊断乳头状癌与手术切除诊断的一致性良好,但对于导管内乳头状瘤和不典型导管内乳头状瘤患者,则有一定程度的病变低估情况,因此,对CNB 诊断为导管内乳头状肿瘤的患者应该切除病变部位,防止恶性病变漏诊以及进一步恶化。
乳腺肿瘤;乳头状病变;穿刺;病理诊断;对比分析
乳腺乳头状病变在乳腺活检病理中确诊率为5%[1]。乳腺乳头状肿瘤属于异质性肿瘤性病变,临床主要表现为上皮增生,有时存在肌上皮细胞层。若局灶发现与无坏死低级别导管内癌结构较为一致,而且小于整体病变部位的1/3,则属于非典型导管内乳头状瘤。乳腺乳头状瘤在良性肿瘤中发病率排名第2,大约占乳腺良性肿瘤的1/5[2]。由于导管内乳头状瘤可能会发生恶变[3],因此,该类疾病的诊断和治疗在临床中越来越受到重视。如果仅根据CNB的检测结果判断病变的良、恶性及浸润程度,存在较大的争议。本研究选择400例穿刺诊断为乳头状肿瘤后接受肿物切除的患者,观察将空心针穿刺(CNB)病理诊断为乳头状病变的患者与其穿刺后手术切除组织的病理诊断,并进行对比,现报道如下。
1 资料与方法
1.1 一般资料 选择湘乡市人民医院2011年1月~2014年12月400例进行穿刺诊断为乳头状肿瘤的患者,采用乳腺肿物切除术,400例患者均为女性,年龄16~83岁,平均年龄(52.4±3.8)岁。穿刺前体检及影像学检查:83例(20.75%)患者能够触及肿物或产生乳头溢液,317例(79.25%)患者病变则通过钼靶照相及超声检查确诊。
1.2 方法 通过穿刺诊断病变性质的差异和影像学检查结果范围的差异,采用不同手术方法,病变局限者将病变导管以及附近腺体区段进行切除,发生在乳头到终末导管-小叶单元的患者,由于往往存在瘤内或附近的不典型增生或癌,该手术范围应该扩大至大区段、象限或全乳切除,乳头状癌病例一般通过保乳术以及乳腺改良根治术等方式治疗。
1.3 统计学方法 对本组研究的数据采用SPSS13.0统计软件进行分析。计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 影像学特征分析 400例患者根据X线以及超声检查发现,372例患者有影像学资料,其中147例患者能够发现钙化灶,但未触及明确肿物;225例患者通过外科检查能够触及肿物。178例导管内乳头状瘤患者,其中71例病变切除后诊断病理结果升级,27例影像学发现可疑症状,其余80例未发现明显可疑症状。
2.2 CNB标本病理诊断分析 400例患者中,178例病理诊断导管内乳头状瘤,占44.50%;123例非典型导管内乳头状瘤,占30.75%;99例乳头状癌,占24.75%。
2.3 CNB与切除病理诊断一致性对比 将病理诊断结果分组研究,发现穿刺标本诊断乳头状瘤患者178例(44.5%),其中13例(7.30%)患者属于乳腺腺病,66例(37.08%)患者切除活检诊断与穿刺结果相近,56例(31.46%)属于非典型导管内乳头状瘤,43例(24.16%)患者属于癌;123例非典型导管内乳头状瘤患者,8例(6.50%)属于乳腺腺病,34例(27.64%)诊断为导管内乳头状瘤,48例(39.02%)与穿刺一致,33例(26.83%)为癌。99例乳头状癌患者,切除活检病理诊断结果均为癌,一致性为100%。见表1。
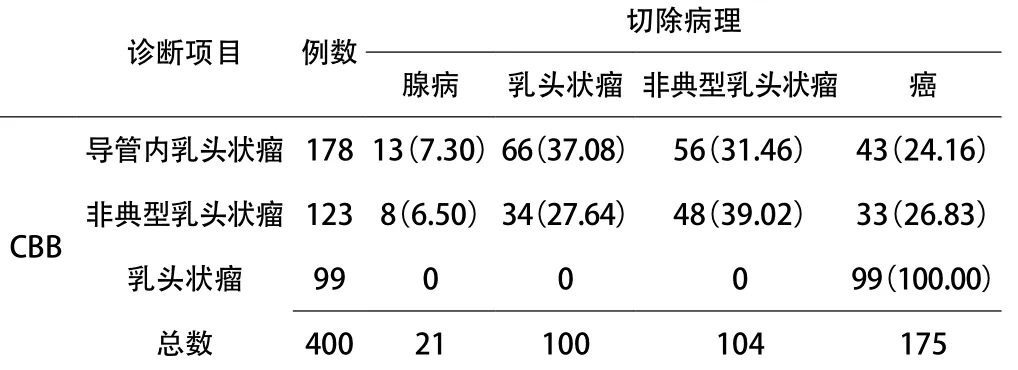
表1 CNB与切除病理诊断一致性对比[n(%)]
经穿刺诊断为导管内乳头状瘤,手术切除病变升级比例39.89%(71/178),其中28.65%(51/178)属于非典型导管内乳头状瘤,11.24%(20/178)为乳腺癌;穿刺诊断非典型导管内乳头状瘤,手术切除病变升级为乳腺癌比例为31.71%(39/123)。
3 讨论
目前,乳头状肿瘤的病理诊断属于其研究内容的难关[4],因为良性和恶性乳头状病变往往具有重叠的特点,所以在临床中寻找二者鉴别特征的难度较高,尤其在空心针穿刺标本诊断过程中[5]。存在局部病灶不典型性的导管内乳头状瘤的病变区域有时只占据病变整体的一定比例,而且分布部位不均匀,所以采用乳腺空心针穿刺标本诊断导管内乳头状瘤无不典型性未必可以判断肿瘤其他区域无不典型性。“乳头状病变”诊断的准确性不仅医师的业务水平紧密联系,同时还受到医师B超引导下乳腺穿刺部位以及空心针穿刺检查的局限性等因素的影响[6],所以穿刺诊断只能对病变性质提供一定的依据[7-8],采用穿刺诊断乳头状病变有一定风险[9]。
本研究通过对400例乳头状肿瘤病理诊断的分析,采用CNB诊断乳头状癌与手术切除诊断的一致性良好,但对于导管内乳头状瘤和不典型导管内乳头状瘤患者,则有一定程度的病变低估情况,因此,对CNB诊断为导管内乳头状肿瘤的患者应该切除病变部位,防止恶性病变漏诊以及进一步恶化。
[1] 李香丹,杨文涛,孙抒,等.乳腺实性乳头状癌73例临床病理诊断[J].临床与实验病理学杂志,2010,26(1):35-39.
[2] Lakhani SR,Ellis IO,Schnitt SJ,et al.World health organization classification of tunlors tumors of the breast[M].Lyon:IARC Press,2012:108-110.
[3] 王敦英,周仕萍,闵美林,等.乳腺癌肿块高频彩色多普勒超声诊断[J].中华超声医学杂志,2010,16(2):227-229.
[4] 何翠菊,罗娅红,于韬,等.乳腺导管内乳头状瘤病的MR影像学表现[J].实用放射学杂志,2011,27(1):59-61.
[5] 王丽君,汪登斌,李志,等.MRI非肿块样强化对乳腺导管原位癌与导管内乳头状瘤的鉴别诊断[J].实用放射学杂志,2013,29(2):215-219.
[6] Kwak JY,Han KH,Yoon JH,et al.Thyroid imaging reporting and data system for US features of nodules:a step in eatablishing better stratification of cancer risk[J].Radiology,2011,260(3):892-899.[7] 杨苗苗,翁海燕,孟刚,等.乳腺实性乳头状癌临床病理学特征[J].临床与实验病理学杂志,2014,30(5):491-495.
[8] 张立杰,杨琳,刘妹,等.高危型人乳头瘤病毒检测在高度宫颈上皮内瘤变治疗中的临床意义[J].当代医学,2010,16(13):8-9.
[9] 周洁莹,唐杰,罗渝昆,等.乳腺乳头状病变超声引导活检所致病理组织学低估的分析[J].中国医学科学院学报,2013,35(6):662-666.
10.3969/j.issn.1009-4393.2015.21.036
湖南 411400 湘乡市人民医院(唐雪芳 杨琪)

