血管内治疗破裂颅内动脉瘤78例临床观察
兰 杰 魏 风 杨 松 胡北泉 钟仕茂
(广西南宁市第一人民医院神经外科,南宁市 530012,E-mail:49181984@qq.com)
临床创新
血管内治疗破裂颅内动脉瘤78例临床观察
兰 杰 魏 风 杨 松 胡北泉 钟仕茂
(广西南宁市第一人民医院神经外科,南宁市 530012,E-mail:49181984@qq.com)
目的 观察血管内治疗破裂颅内动脉瘤的临床效果。方法 78例破裂颅内动脉瘤患者,均行血管内治疗,其中直接栓塞62例,支架辅助16例。结果 78例患者均顺利完成栓塞,根据改良Raymond分级量表,完全栓塞53个,次全栓塞20个,不全栓塞5个。出院时按格拉斯哥预后量表(GOS)评分1分5例,2分13例,3分9例,4分20例,5分31例,预后良好51例,预后不良27例。早期介入治疗44例患者,晚期介入治疗34例,早期介入治疗预后良好率高于晚期介入治疗患者(P<0.05)。38例获术后随访3~36个月,无再出血及新增神经功能缺损。结论 在严格掌握适应证的前提下,血管内栓塞治疗破裂颅内动脉瘤栓塞成功率高,是一种安全、有效的治疗方法。
颅内动脉瘤;血管内治疗;弹簧圈;疗效
颅内动脉瘤导致的蛛网膜下腔出血为常见脑部出血性疾病,具有很高的致残率和致死率。近年来颅内动脉瘤的介入治疗取得了突飞猛进的发展,由以往的手术夹闭治疗为主向目前的血管内治疗方向转变。2013年1月至2015年12月我科对78例颅内动脉瘤患者进行血管内栓塞治疗,取得满意疗效,现报告如下。
1 资料与方法
1.1 临床资料 颅内动脉瘤破裂致蛛网膜下腔出血患者78例,均急性起病,男33例,女45例,年龄35~80(57.1±10.8)岁。均行头颅CTA、MRA或DSA检查明确诊断。78例患者中,后交通动脉动脉瘤32例,前交通动脉动脉瘤27例,眼动脉段动脉瘤3例,大脑中动脉动脉瘤10例,基底动脉动脉瘤3例,椎动脉动脉瘤2例,大脑后动脉动脉瘤1例。动脉瘤直径2~15 mm,其中<5 mm 36个,5~10 mm 31个,>10 mm 11个。入院时Hunt-Hess分级:Ⅰ级8例,Ⅱ级29例,Ⅲ级22例,Ⅳ级16例,Ⅴ级3例。行早期介入治疗患者(血管内治疗距发病时间≤72 h)44例,晚期介入治疗患者(血管内治疗距发病时间>72 h)34例。
1.2 治疗方法 78例均选择气管插管全身麻醉,穿刺股动脉置入6F血管鞘,导引导管到位,三维造影选择最佳工作角度,全程静脉肝素化,将微导管在微导丝导引下超选进入动脉瘤腔,首先选择合适的3D弹簧圈动脉瘤内成篮,解脱,然后依次选择不同规格、大小合适的3D或2D弹簧圈进一步栓塞动脉瘤,尽可能达到动脉瘤致密填塞,同时反复行血管造影了解栓塞程度及载瘤动脉情况,保证载瘤动脉通畅。对于宽颈动脉瘤(动脉瘤瘤颈宽≥4 mm或体颈比≤2 ∶1)则给予支架辅助弹簧圈栓塞动脉瘤,如图1。使用支架辅助时,术前3 d开始口服阿司匹林(100 mg/d,1次/d)、氯吡格雷(75 mg/d,1次/d)或术前2 h口服或胃管注入阿司匹林、氯吡格雷各300 mg。(见图1、2)。
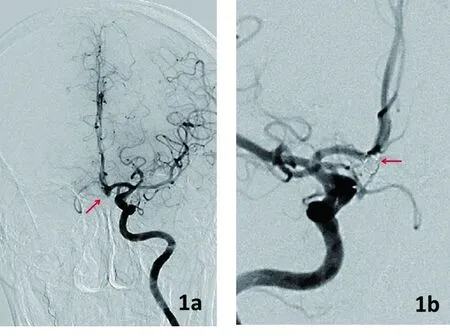
1a:术前DSA 1b:术后即刻DSA
图1 前交通动脉瘤栓塞前后(箭头所示)
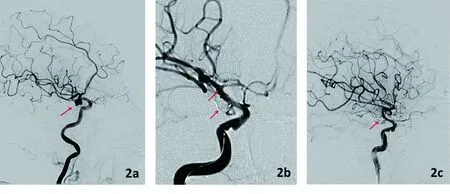
2a:术前DSA 2b:术中DSA 2c:术后即刻DSA
图2 右后交通动脉瘤支架辅助栓塞(箭头所示)
1.3 术后处理 术毕不中和肝素。待肝素在体内自动降解后拔除导管鞘。术后正规抗凝、抗血管痉挛、催醒、脱水、降压等治疗,对于蛛网膜下腔出血较多、临床症状较重患者,积极腰穿或放置腰大池持续引流放出血性脑脊液。脑室出血伴意识障碍或急性脑积水者积极行脑室外引流术。术中应用支架辅助者,术后常规皮下注射低分子肝素钙1~2 d,之后口服阿司匹林100 mg/d,1次/d,至半年,氯吡格雷75 mg/d,1次/d,3个月。出现迟发性脑积水的患者行脑室-腹腔分流术。
1.4 动脉瘤栓塞结果判断 栓塞结束后即刻行血管造影,参照改良Raymond分级量表[1]进行判断:完全栓塞:动脉瘤的瘤腔和瘤颈均被填塞并且血管造影未见造影剂进入瘤腔。次全栓塞:瘤腔被闭塞而瘤颈残留。不完全栓塞:动脉瘤疏松填塞并且动脉瘤腔内有部分造影剂。
1.5 预后评估及疗效判断标准 按格拉斯哥预后量表(Glasgow Outcome Scale,GOS)评分评定患者预后,1分:死亡;2分:植物生存状态;3分:严重残疾,患者清醒但有严重神经系统症状,日常生活需他人照顾;4分:中度残疾,有轻度神经系统症状,但日常生活独立;5分:恢复良好,重新恢复正常活动。根据GOS评分结果,GOS 4~5分为预后良好(中度残疾,恢复良好),1~3分为预后不良(死亡、植物生存、严重残疾) 。
1.6 统计学分析 应用SPSS 19.0软件进行统计学分析,计数资料以百分数表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 栓塞术后结果 78例破裂颅内动脉瘤患者中,采用单纯弹簧圈栓塞62个,采用支架辅助弹簧圈栓塞(采用Solitaire AB支架,美国EV3公司)16个。术后即刻血管造影显示,完全栓塞53个(67.9%),次全栓塞20个(25.6%),不全栓塞5个(6.4%)。采用单纯弹簧圈栓塞62个动脉瘤中,完全栓塞42个,次全栓塞15个,不完全栓塞5个;支架辅助弹簧圈栓塞16个动脉瘤中,完全栓塞11个,次全栓塞5个。术中出现栓塞相关并发症7例,其中急性血栓形成2例,弹簧圈突入载瘤动脉2例,载瘤动脉急性血管痉挛1例,动脉瘤术中破裂出血2例。
2.2 预后 78例患者出院时,GOS评分1分5例,2分13例,3分9例,4分20例,5分31例。5例死亡患者中,2例术前Hunt-Hess分级Ⅳ级,2例术前Hunt-Hess分级Ⅴ级,术后均因脑干功能衰竭,治疗无效死亡;1例为大脑中动脉分叉部动脉瘤,术中动脉瘤破裂,术后Hunt-Hess分级由术前的Ⅲ级进展恶化为Ⅴ级,经积极救治无效死亡。78例患者,预后良好51例,预后不良27例。其中早期介入治疗的44例患者,预后良好33例(75.0%),预后不良11例(25.0%),晚期介入治疗的34例患者预后良好18例(52.9%),预后不良16例(47.1%),早期介入治疗组预后良好率高于晚期介入治疗组(χ2=4.123,P=0.042)。
2.3 随访 以电话及门诊方式随访,78例中53例获得随访3~36个月,随访患者均无再发出血及新增神经系统症状,其中38例于术后6~31(13.9±5.7)个月接受血管造影,复发3例,其余均稳定。
3 讨 论
颅内动脉瘤是先天或后天因素导致颅内动脉壁的正常结构发生病理改变,动脉壁异常处随着血流持续冲击形成的囊性膨出[2]。因颅内动脉瘤破裂后引起蛛网膜下腔出血或脑内血肿,患者可出现剧烈头痛、呕吐、意识障碍、偏瘫等临床症状。大量出血还可伴发严重脑血管痉挛、脑积水等并发症,具有很高的致残率和死亡率。有学者比较开颅手术治疗与介入治疗颅内动脉瘤的效果,结果显示介入治疗组的死亡率和致残率明显低于手术夹闭组[3-5]。美国动脉瘤性蛛网膜下腔出血治疗指南(2012版)建议优先考虑采用血管内治疗动脉瘤[6]。Chua等[7]对2 522例颅内动脉瘤患者的临床资料进行回顾分析,结果发现采用血管内治疗颅内动脉瘤的患者术后6个月预后显著改善。越来越多的临床医生采用血管内介入治疗颅内动脉瘤。
近年来,随着介入技术以及介入材料的发展,血管内介入治疗的适应证逐步拓宽。2003年8月美国食品和药物管理局把颅内动脉瘤介入治疗的指征由手术高危或难以手术的动脉瘤扩大到所有颅内动脉瘤[8]。破裂颅内动脉瘤介入治疗的适应证主要与患者术前病情分级、年龄、血管条件、动脉瘤形态、部位等因素有关。对于选择介入治疗的病例我们的经验是:(1)低分级患者(Hunt-Hess Ⅰ~Ⅲ级)应积极早期行介入治疗;高分级患者(Hunt-Hess Ⅳ~Ⅴ级)根据全身状况、经济条件及家属意愿决定是否采取介入治疗。(2)窄颈囊状动脉瘤、动脉瘤颈与载瘤动脉呈钝角、导管易于到位,首选血管内栓塞治疗。(3)对于通路血管严重扭曲、狭窄,血管条件极差,同时动脉瘤难以直接栓塞的患者,不宜行介入治疗。(4)高龄(>70岁)、椎-基底动脉系动脉瘤或合并其他危险因素不宜开颅手术者,优先考虑血管内栓塞治疗。(5)合并颅内血肿且占位效应明显、颅内压进行性升高的高分级患者,一般首选开颅手术而不宜行介入治疗。宽颈动脉瘤、夹层动脉瘤及梭形动脉瘤等介入治疗难度比较大,但随着三维弹簧圈以及球囊辅助技术、双微导管技术,尤其是颅内支架的广泛应用,此类动脉瘤介入治疗的效果得到明显改善,使更多颅内动脉瘤适合进行介入治疗。本组78例动脉瘤全部栓塞成功,完成治疗,术前充分评估、严格把握适应证是治疗成功的前提条件。
目前多数学者主张颅内动脉瘤破裂出血后3 d内行介入治疗[9-11],因为3 d后出现的脑血管痉挛会增加微导管在血管内推进的难度,增加动脉瘤栓塞的困难和危险,早期栓塞治疗不但能有效防止动脉瘤再次出血,提高治愈率与降低病死率,而且为早期采取有效的措施预防治疗蛛网膜下腔出血后脑血管痉挛创造了有利条件,如早期腰穿、腰大池引流、脑室外引流等,利于改善患者的预后。本组有44例患者在动脉瘤破裂出血后<72 h早期进行介入治疗,34例患者在4~21 d进行介入治疗,早期介入治疗组预后良好33例,预后不良11例;晚期介入治疗组预后良好18例,预后不良16例,早期介入治疗组预后良好率高于晚期介入治疗组(P<0.05)。因此我们主张早期明确诊断、迅速病因治疗、全面评估患者后施行早期血管内介入治疗。
介入治疗操作中,应根据造影所显示的载瘤动脉直径、载瘤动脉曲度、瘤体指向、瘤体长度、瘤体与载瘤动脉夹角,对微导管及微导丝进行适当塑型,如45°、90°、“J”形、“C”形、“S”形、“猪尾巴(双弯或多弯)”形等,适宜的微导管塑形可使微导管更容易到位,有利于微导管在填塞过程中保持稳定,减少填塞过程中微导管头端跳跃或脱出动脉瘤腔内,为致密填塞动脉瘤创造条件,减少血管痉挛及术中动脉瘤破裂的危险[12]。栓塞过程中应密切观察导管及弹簧圈变化,尤其在推送弹簧圈时如阻力增大且微导管头逐渐向外移动或微导管明显张力蓄积过大时应小心操作,必要时撤出弹簧圈,调整导管后再栓塞,不可盲目加大推力输送弹簧圈。目前宽颈动脉瘤仍然是血管内介入治疗的难点,大量研究显示[13-14]支架辅助弹簧圈栓塞治疗宽颈动脉瘤具有良好的疗效和安全性。我们主要使用Solitaire AB支架辅助栓塞,该支架电解脱前可完全释放、回收和重新定位,操作相对简单、方便,可控性强。辅助栓塞动脉瘤多采用支架后释放或半释放技术,避免支架网丝覆盖瘤颈部位造成瘤颈开口分割,微导管穿网眼超选动脉瘤困难,有利于提高动脉瘤致密栓塞率,并且通过稳定弹簧圈形态而减少动脉瘤的复发[13]。我们的应用体会是:Solitaire AB支架一侧开放及闭合网孔设计,既有闭合网孔的优势,也有开放网孔的优势,兼具良好的顺应性和较强的径向支撑力,易于通过弯曲的血管且贴壁性良好,只要微导管能到达的部位均可释放支架;支架本身不显影,近端标记点以远有10 mm无效长度,此段距离不能有效覆盖瘤颈,应根据远端的标记点和瘤颈的距离观察支架位置是否满意,确保支架覆盖瘤颈两侧4 mm以上,否则可回收支架并重新定位和释放,支架释放、回收2~3次不影响其性能;其支架网眼大小为3 mm×4 mm,在目前国内使用的支架中网眼最大,弹簧圈突入载瘤动脉概率较大,过小弹簧圈可出现逃逸,也有研究显示Solitaire AB支架一侧完全开放的开环设计可使支架实现重叠减小孔隙率,治疗微小动脉瘤同样安全有效[14],因此关键是选择合适的支架及弹簧圈。本组有16例患者采用支架辅助栓塞,所有支架置入顺利,支架及弹簧圈解脱顺利,完全栓塞11例,次全栓塞5例,效果良好,未发生支架移位、支架不打开等并发症。
综上所述,血管内介入治疗颅内动脉瘤安全有效,在严格掌握适应证的前提下,栓塞成功率高,早期介入治疗有利于提高治愈率及降低病死率,改善患者的预后。
[1] Raymond J,Guilbert F,Weill A,et al.Long-term angiographic recurrences after selective endovascular treatment of aneurysms with detachable coils[J].Stroke,2003,34(6):1 398-1 403.
[2] 冯大勤.破裂颅内动脉瘤的血管内介入治疗[J].中国微创外科杂志,2014,14(2):173-175,179.
[3] Molyneux A,Kerr R,Stratton I,et al.International subarachnoid aneurysm trial(ISAT) of neurosurgical clipping versus endovascular coiling in 2 143 patients with ruptured intracranial aneurysms:a randomised trial[J].Lancet,2002,360(9 342):1 267-1 274.
[4] Molyneux AJ,Kerr RS,Yu LM,et al.International subarachnoid aneurysm trial(ISAT) of neurosurgical clipping versus endovascular coiling in 2 143 patients with ruptured intracranial aneurysms:a randomised comparison of effects on survival,dependency,seizures,rebleeding,subgroups,and[J].Lancet,2005,366(9 488):809-817.
[5] Molyneux AJ,Kerr RS,Birks J,et al.Risk of recurrent subarachnoid haemorrhage,death,or dependence and standardised mortality ratios after clipping or coiling of an intracranial aneurysm in the International Subarachnoid Aneurysm Trial(ISAT):long-term follow-up[J].Lancet Neurol,2009,8(5):427-433.
[6] Connolly ES,Rabinstein AA,Carhuapoma JR,et al.Guidelines for the management of aneurysmal subarachnoid hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2012,43(6):1 711-1 737.
[7] Chua MH,Griessenauer CJ,Stapleton CJ,et al.Documentation of improved outcomes for intracranial aneurysm management over a 15-year interval[J].Stroke,2016,47(3):708-712.
[8] 尹 龙,焦德让,孙瑞发,等.国产电解可脱性铂弹簧圈栓塞颅内动脉瘤的临床应用[J].中国脑血管病杂志,2006,3(7):297-302.
[9] Tahtinen OI,Vanninen RL,Manninen HI,et al.Wide-necked Intracranial Aneurysms:Treatment with Stent-assisted Coil Embolization during Acute(<72 hours) Subarachnoid Hemorrhage-Experience in 61 Consecutive Patients[J].Radiology,2009,253(1):199-208.
[10]李 钢.早期介入治疗在颅内动脉瘤破裂预后治疗中的临床价值[J].中国实用医药,2013,8(10):58-59.
[11]吴红星,刘 伟,帕尔哈提,等.颅内动脉瘤破裂出血急性期血管内介入栓塞治疗[J].中国微侵袭神经外科杂志,2015,20(8):367-368.
[12]刘 伟,李占龙,郭庆东,等.微导管塑形技术治疗颈内动脉-后交通动脉瘤[J].中华神经外科疾病研究杂志,2013,12(4):362-363.
[13]黄清海,刘建民,杨鹏飞,等.支架后释放技术在颅内宽颈动脉瘤栓塞治疗中的应用[J].中华脑血管病杂志:电子版,2009,3(5):208-213.
[14]Zhang J,Wang D,Li X.Solitaire AB stent-assisted coiling embolization for the treatment of ruptured very small intracranial aneurysms[J].Exp Ther Med,2015,10(6):2 239-2 244.
兰杰(1980~),男,本科,主治医师,研究方向:脑肿瘤、颅脑损伤及脑血管病。
魏风(1971~),男,本科,主任医师,研究方向:脑肿瘤、颅脑损伤、神经內镜及脑血管病,E-mail:1320333805@qq.com。
R 739.4
A
0253-4304(2016)12-1774-03
10.11675/j.issn.0253-4304.2016.12.42
2016-06-29
2016-08-31)

