治疗场所对无创正压通气治疗慢性阻塞性肺疾病急性加重期合并
张宗绵+梁伟灿+关紫云等
【摘要】 目的 探讨治疗场所对无创正压通气(NPPV) 治疗伴意识障碍慢性阻塞性肺疾病急性加重期(AECOPD)患者疗效的影响, 为临床医师合理选择无创正压通气治疗场所提供依据。方法 38例重症监护病房AECOPD 合并呼吸衰竭伴有神志障碍患者为重症监护病房组, 呼吸内科收治的40例AECOPD 合并呼吸衰竭伴有神志障碍患者为呼吸内科病房组, 调查两组患者的动脉血气和生命征的变化。结果 NPPV治疗后, 重症监护病房组患者的动脉血气pH值、二氧化碳分压(PCO2)和呼吸频率在72 h内的改善均优于呼吸内科病房组(P<0.05)。结论 重症监护室的监护条件、医护比例及紧急气管插管能力等优越条件可有助于NPPV改善伴意识障碍AECOPD患者的动脉血气的pH值、PCO2和呼吸频率, 从而降低气管插管率和死亡率, 应用NPPV治疗伴意识障碍AECOPD患者时应在重症监护室实施。
【关键词】 无创正压通气 ;治疗场所; 慢性阻塞性肺疾病急性加重期; 肺性脑病
DOI:10.14163/j.cnki.11-5547/r.2016.14.201
在过去的20多年中, NPPV被认为是AECOPD导致的急性呼吸衰竭的首选机械通气方式。但有关重症监护室的研究显示[1], 与有创通气组比较, NPPV成功治疗伴意识障碍患者的院内感染发生率低、机械通气时间和住院时间更短。作者探讨治疗场所对NPPV治疗伴意识障碍AECOPD患者疗效的影响, 为临床医师选择NPPV治疗场所提供询证依据。现报告如下。
1 资料与方法
1. 1 一般资料 选取2012 年1月~2014年12月本院重症医学科收治的38例AECOPD 合并呼吸衰竭伴有神志障碍患者为重症监护病房组, 诊断符合AECOPD 合并呼吸衰竭诊断标准。收集同期本院呼吸内科收治的40例AECOPD 合并呼吸衰竭伴有神志障碍的患者作为呼吸内科病房组。
1. 2 排除标准 ①明显躁动不安、谵妄不能配合NPPV治疗;②合并其他器官功能衰竭, 血流动力学不稳定, 不稳定性心律失常, 消化道大出血、穿孔, 严重脑部疾病等;③有大量气道分泌物, 需行气管插管吸痰;④面部损伤、畸形者;⑤有上呼吸道梗阻者。
1. 3 选择呼吸机、机械通气的模式和操作方法 所有的患者均应用BiPAP-Vision呼吸机经口鼻面罩实施NPPV治疗, 临床医生和护理人员根据接受NPPV相关知识的培训实施NPPV操作, 具体如下:①体位:患者取半卧位, 头抬高>30°, 尽可能保证上气道的通畅性;②通气模式与参数:均选择压力支持/压力控制(S/T)模式, 根据患者的耐受性选择IPAP和EPAP的压力水平, 后备呼吸频率14次, 根据患者体表血氧饱和度选择吸氧浓度, 保证体表血氧饱和度>90%;③监测:根据病区的监护条件, 尽可能给予合适监护水平。
1. 4 其他治疗 两组患者均在常规治疗基础上给予NPPV治疗, 常规治疗包括抗感染、祛痰和支气管舒张剂, 纠正电解质酸碱失衡和加强营养等对症支持治疗。
1. 5 NPPV疗效判定标准和气管插管指征 有效:意识状态和气促改善, 辅助呼吸肌运动减轻, 通气及氧合指标正常或明显改善, 可以停用NPPV至少48 h。无效:通过调整IPAP及EPAP水平及呼吸频率后, 患者意识状态仍无改善, 呼吸困难无缓解, 动脉血pH值、氧合指数和PCO2水平无改善或恶化, 则建议行气管插管有创通气。
1. 6 统计学方法 采用SPSS10.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验。P<0.05表示差异具有统计学意义。
2 结果
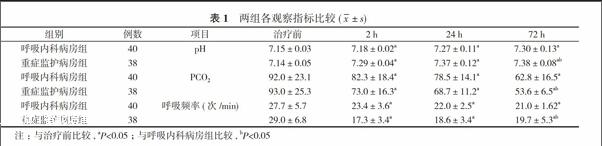
NPPV的治疗后, 重症监护病房组和呼吸内科病房组患者的动脉血气pH、PCO2和呼吸频率均优于治疗前(P<0.05)。重症监护病房组患者的动脉血气pH值、PCO2和呼吸频率在72 h内改善均优于呼吸内科病房组(P<0.05)。见表1。
3 讨论
AECOPD是一种重要的呼吸系统疾病, 病情呈缓慢进行发展, 并反复急性发作, 最终出现呼吸衰竭。既往研究[2]显示, 与常规治疗相比, NPPV 治疗可改善AECOPD患者动脉血气、减轻呼吸困难、降低气管插管率、缩短住院时间和降低住院病死率。对于AECOPD合并意识障碍患者的研究很少, 由于严重的脑病可增加误吸的风险, 被较多专家认为是 NPPV 的禁忌证。但国内外研究显示[3], NPPV也可成功治疗部分AECOPD合并意识障碍的患者。
本研究结果显示, NPPV一方面通过正压帮助患者克服气道阻力;另一方面, 通过提供外加的 PEEP 来抵消由 PEEPi 所引起的吸气功耗增加, 部分或全部取代呼吸肌做功, 使呼吸肌肉得到充分的调整和休息, 以解除呼吸肌疲劳, 增加潮气量, 动脉血气改善和呼吸频率下降。本研究中两组患者在72 h内的动脉血气的pH值、PCO2和呼吸频率等指标经过NPPV的治疗后均有显著的改善。但本研究结果的重要发现是重症监护病房组患者的动脉血气的pH值、PCO2、和呼吸频率等指标, 在72 h内的改善均优于呼吸内科病房组(P<0.05)。
综上所述, 重症监护室的监护条件、医护比例及紧急气管插管能力等优越的条件可更有助于NPPV改善伴意识障碍AECOPD患者的动脉血气的pH值、PCO2和呼吸频率, 从而降低气管插管率和死亡率, 应用NPPV治疗伴意识障碍AECOPD患者时应在重症监护室实施。
参考文献
[1]赵秋红, 闫春良, 原永平, 等.无创呼吸机治疗AECOPD合并Ⅱ型呼吸衰竭患者疗效分析.中国现代医药杂志, 2010, 12(8): 71-72.
[2]王导新, 张婷, 陈贵华, 等.有创与无创机械通气对重度Ⅱ型呼吸衰竭的随机对照研究. 中国急救医学, 2006(26):64-65.
[3]王辰.早期应用无创正压通气治疗慢性阻塞性肺疾病急性加重期患者的多中心随机对照研究. 中华结核和呼吸杂志, 2005, 28(10):680-684.
[收稿日期:2016-01-08]

