帕金森病患者睡眠障碍的临床特点研究
辛华栋(邯郸市第一医院神经内科,河北 邯郸 056007)
帕金森病患者睡眠障碍的临床特点研究
辛华栋
(邯郸市第一医院神经内科,河北 邯郸 056007)
目的 分析帕金森病(Parkinson’s disease,PD)患者睡眠障碍的临床特征,评价PD患者睡眠质量及可能的影响因素。方法 采用统一帕金森病评定量表(Unified Parkinson’s disease rating scale,UPDRS)、改良Hoehn-Yahr分期、帕金森病睡眠量表(Parkinson's disease sleep scale,PDSS)、汉密尔顿抑郁量表(Ham ilton depression scale,HAMD)、爱泼沃斯思睡量表(Epworth sleeping scale,ESS)及简易智能精神状态检查量表(M inimum mental state exam ination,MMSE)对PD患者病情及睡眠情况进行评定,并与对照组进行分析比较。结果 PD组PDSS总评分为(81.37士19.11)分,显著低于对照组的(119.78士13.96)分,差异有统计学意义(P<0.05)。PD组ESS平均得分(7.08±3.98)分,显著高于对照组的(4.25±3.32)分,差异有统计学意义(P<0.05)。PD患者睡眠障碍与年龄、HAMD及MMSE评分结果呈等级正相关。结论 PD患者睡眠障碍的发生率高,以入睡困难和睡眠维持障碍最常见,并受年龄、抑郁、认知状态等因素影响,与H-Y分期无关,临床应重视睡眠障碍的治疗。
帕金森病;睡眠障碍;临床特点
【Abstract】Ob jective To analyse the Parkinson's disease,Parkinson's diseases,PD)and clinical features of patients w ith sleep disorders, evaluation of the influence factors of sleep quality and possible PD patients. M ethods The Unified Parkinson's disease rating scale (Unified Parkinson 's diseases, rating scale and UPDRS),modified Hoehn-Yahr stage,sleep scale for Parkinson's disease (Parkinson' s diseases, sleep scale,PDSS),Ham ilton depression rating scale (Ham ilton 'scale, HAMD),Love splashing voss drowsiness scale (Epworth sleeping scale, ESS)and simple intelligence scale for mental state exam ination (M inimum getting state exam ination,MMSE) for PD patients and to assess sleep conditions, and com pared w ith the control group were analyzed. Results Into PD group PDSS judgement (81.37 and 19.11), signifi cantly lower than in the control group (119.78 and 13.96), the difference was statistically significant (P < 0.05). PD group average ESS score (7.08 + 3.98),significantly higher than that of control group (4.25-3.32), the difference was statistically significant (P < 0.05). PD patients w ith sleep disorders and age, HAMD and MMSE score results were four grades.Conclusion The prevalence of sleep disorders is high in patients w ith PD, w ith diffi culty falling asleep and maintaining sleep disorder,the most common and affected by the factors such as age, depression and cognitive state, has nothing to do w ith H - Y in installment,clinical should pay attention to the treatment of sleep disorders.
【key words】Parkinson's disease;Sleep disorders;Clinical characteristics
帕金森病(Parkinson’s disease,PD)是一种常见于老年人的神经系统变性疾病,典型的临床表现为静止性震颤、运动迟缓、肌强直及姿势步态障碍等运动症状(Motor symptoms,MS)。除上述运动症状外,大多数患者还存在不同程度的非运动症状(N on-motorsymptoms,NMS),如睡眠障碍(Sleep disorder,SD)、便秘、精神障碍、感觉异常和自主神经功能紊乱等。其中SD是NMS中最常见的,发生率在65%~95%[1],严重影响了患者的生活质量。本研究通过探讨PD患者SD的发病情况、临床特点、影响因素,为临床科学、有效的治疗SD提供一定的理论依据。
1 资料与方法
1.1 一般资料
选择2013年10月~2015年12月我院神经内科收治的帕金森病患者98例作为研究对象。其中男57例,女41例;年龄52~84岁,平均年龄(68.21±5.37)岁;病程0.58~16年,平均病程(3.92±3.21)年。所有患者均符合英国帕金森病学会脑库的帕金森病临床诊断标准[2],排除帕金森综合征、帕金森叠加综合征、药物或酒精依赖、精神障碍及其他系统慢性疾病影响睡眠者,如恶性肿瘤、慢性阻塞性肺病、脑卒中、严重肝肾疾病等;排除严重认知功能障碍者,MM SE评分低于正常下限(文盲≤17分,小学≤20分,中学≤22分,大学≤23分);排除其他神经系统疾病导致睡眠障碍及不能配合检查者。选择我院同期健康体检者78名作为对照组,均为正常中老年人。其中男44例,女34例;年龄50~82岁,平均年龄(65.27±6.59)岁。两组年龄、性别等一般资料比较,差异无统计学意义(P>0.05)。
1.2 研究方法
调查的内容建立医学数据库,相关量表均由经过培训的神经内科医师完成,以面对面方法进行问卷调查及各种量表评估,调查时患者及家属在场,均知情同意并配合调查,保证内容的真实性和可靠性。
1.2.1 一般资料
包括患者性别、年龄、病程、现病史、用药史、既往史以及家族史等。
1.2.2 UPDRS-III
包括语音、面部表情、静止性震颤、手部动作性或姿势性震颤、强直、手指拍打实验、手运动、快速轮替动作、腿部灵活性、起立、姿势及步态稳定性、躯体少动等运动功能评分和改良Hoehn-Yahr(H-Y)分期,用于评价PD患者“关”期的运动症状及疾病发展程度。
1.2.3 PDSS
由15个问题组成,每一项评分均为0~10分,0分表示症状严重且持久,10分表示无症状。PDSS-1调查主观夜间总体睡眠质量,PDSS-2了解入睡困难,PDSS-3了解睡眠维持障碍(如片段睡眠的情况),PDSS-4调查周期性肢体活动障碍(Periodic limb movement disorder,PLMD),PDSS-5了解不宁腿综合征(Restless leg syndrome,RLS),PDSS-6和7用于评定夜间精神状况,PDSS-8和9用来了解夜尿情况,PDSS-10~13反映夜间运动情况,PDSS-14调查睡眠后精神恢复情况,PDSS-15可了解日间过度嗜睡(Excessive daytime sleepiness,EDS)情况。
1.2.4 ESS
用于评判患者日间过度思睡的程度。共包含8项问题,每项为0~3分,总分为24分,7~9分者为可疑EDS,10分以及10分以上者为EDS。
1.2.5 MMSE和HAMD
用于评定患者的认知水平和抑郁情况。
1.3 统计学方法
本次研究数据均采用统计学软件SPSS 19.0进行分析,计量资料以表示,采用t检验,计数资料以百分数(%)表示,采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 睡眠障碍发生情况
PD组PDSS总评分为(81.37±19.11),低于对照组(119.78±13.96)分,差异有统计学意义(P<0.05)。以评分<6分作为症状严重标准。PD组以入睡困难和睡眠维持障碍最常见,为43例(43.88%);其次夜尿症为33例(33.67%);肢体痉挛性疼痛为18例(18.37%)。见表1。
表1 两组PDSS比较
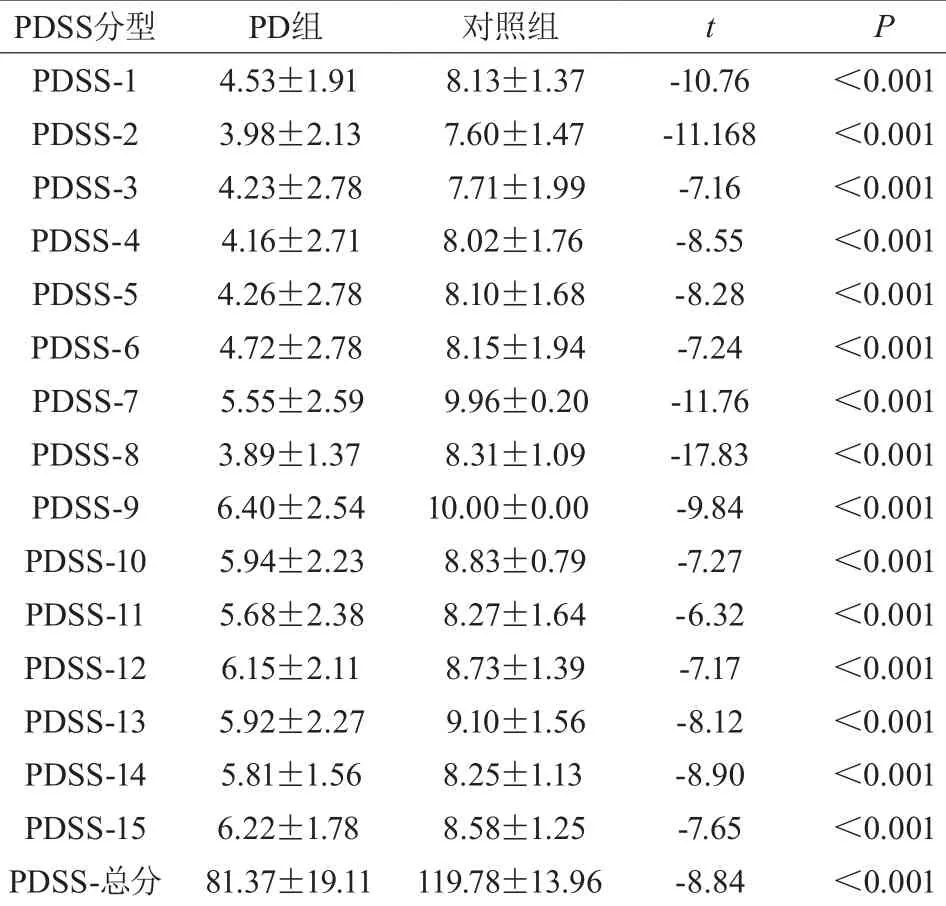
表1 两组PDSS比较
PDSS分型 PD组 对照组 t P PDSS-1 4.53±1.91 8.13±1.37 -10.76 <0.001 PDSS-2 3.98±2.13 7.60±1.47 -11.168 <0.001 PDSS-3 4.23±2.78 7.71±1.99 -7.16 <0.001 PDSS-4 4.16±2.71 8.02±1.76 -8.55 <0.001 PDSS-5 4.26±2.78 8.10±1.68 -8.28 <0.001 PDSS-6 4.72±2.78 8.15±1.94 -7.24 <0.001 PDSS-7 5.55±2.59 9.96±0.20 -11.76 <0.001 PDSS-8 3.89±1.37 8.31±1.09 -17.83 <0.001 PDSS-9 6.40±2.54 10.00±0.00 -9.84 <0.001 PDSS-10 5.94±2.23 8.83±0.79 -7.27 <0.001 PDSS-11 5.68±2.38 8.27±1.64 -6.32 <0.001 PDSS-12 6.15±2.11 8.73±1.39 -7.17 <0.001 PDSS-13 5.92±2.27 9.10±1.56 -8.12 <0.001 PDSS-14 5.81±1.56 8.25±1.13 -8.90 <0.001 PDSS-15 6.22±1.78 8.58±1.25 -7.65 <0.001 PDSS-总分 81.37±19.11 119.78±13.96 -8.84 <0.001
2.2 日间过度思睡情况
在PD组中,ESS平均得分(7.08±3.98)分,其中50例(51.02%)得分<7分,20例(20.41%)得分为7~9分,28例(28.57%)得分≥10分。在对照组中,ESS平均得分为(4.25±3.32)分,其中65例(83.33%)ESS得分<7分,8例(10.26%)得分为7~9分,5例(6.41%)得分≥10分,差异有统计学意义(t=4.39,P<0.05)。
2.3 影响睡眠障碍的因素
根据Hoehn-Yahr分期,早期PD患者睡眠障碍发生率为42.11%(16/38)、中期发生率为38.10%(16/42),晚期发生率为61.11%(11/18)。年龄、H-Y分期及HAMD、MMSE评分结果与睡眠障碍进行等级相关分析,显示:睡眠障碍与年龄、抑郁及认知状态呈等级正相关,与H-Y分期无相关性。见表2。
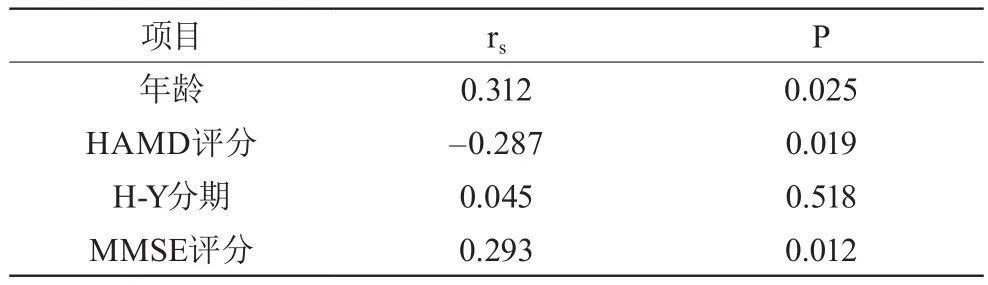
表2 影响睡眠障碍的因素相关性分析
3 讨 论
帕金森病除了运动症状外,睡眠障碍也是常见非运动症状之一,严重影响了患者的生活质量。有研究显示,约60%PD患者合并不同程度的睡眠障碍,甚至可表现为帕金森病的首发症状[3]。黑质多巴胺能神经元丢失,致脑内神经递质失衡,是引起睡眠障碍的生化基础。上行网状结构中与睡眠有关的核团,如孤束核、中缝背核、蓝斑核、腹外侧背核等激活,可导致睡眠障碍及影响白天觉醒。目前帕金森病引起睡眠障碍的机制尚不清楚,可能与上述中枢神经元退行性病变影响睡眠-觉醒周期的调节有关。笔者分析,除以上因素外,还可能与年龄老化、周期性肢体运动障碍、清晨肌张力障碍、夜间冻结、震颤、夜尿症、疼痛、多巴胺受体激动剂的使用及抑郁、焦虑等不良精神症状等有关。
本研究采用PD患者睡眠专用的PDSS量表,对PD患者进行睡眠问卷调查。结果表明,PD患者睡眠障碍的发生率明显高于对照组,主要症状为入睡困难和睡眠维持困难,在PD患者中发生率为43.88%。国内有报道[4],入睡困难并不是PD患者特殊的睡眠障碍类型,睡眠破碎在PD患者中更为突出,可能与患者睡眠时震颤、呼吸困难、翻身困难、夜尿过多、梦靥、不宁腿综合症的发生、用药等有关。也有文献报道[5],不同亚型的睡眠障碍也存在差异,强直少动型PD患者睡眠障碍的发生率及严重程度均明显高于震颤型。而治疗PD的药物,如多巴胺能替代药物、多巴胺受体激动剂可通过对黑质纹状体区多巴胺通路的作用,影响睡眠。
本研究中EDS在PD患者中显著高于对照组,PD组中发生率为28.57%,与金梅芳[6]的研究结果相似。EDS是在日间觉醒状态下毫无征兆地迅速入睡。夜间睡眠障碍可加重的白日过度思睡的程度,随着PD病情进展,震颤、强直、肌张力障碍等运动症状的加重,抗组胺药、多巴胺能药物等使用均可促进EDS的发生。
正常老年人随年龄增加,睡眠能力下降,出现慢性失眠。但老年帕金森病患者与健康老年人相比,睡眠障碍的形式和严重程度显著不同,故帕金森病患者的睡眠障碍不能完全用正常老化解释。本研究中睡眠障碍与年龄呈正相关,推测老年帕金森病患者除病变本身神经退行性变外,还与老年退行性变有关,二者通过复杂协同机制对睡眠障碍产生影响,还有待深入探讨。PD患者因运动障碍及多种非运动症状造成患者生活、工作能力显著下降,造成患者不同程度的抑郁、焦虑等不良精神情绪。本研究显示睡眠障碍与抑郁密切相关,国外研究[7]显示:睡眠效率与HAMD评分呈负相关,提示抑郁对PD患者的睡眠影响明显,可导致睡眠维持困难,睡眠效率降低。本研究采用简易智能精神状态检查量表对PD患者进行评分,结果显示睡眠障碍与认知功能显著相关,与国内戚志强等[8]的研究结果一致。研究显示:多巴胺能、去甲肾上腺素能及胆碱能系统破坏可能参与了PD患者认知功能的病理生理过程,抑郁、病情严重的患者更容易产生认知功能障碍[9]。本研究中睡眠障碍与H-Y分期无关,早期发生率即为42.11%,并未随病情进展而进行性加重,提示在PD早期即出现睡眠障碍,可早于典型的运动障碍之前,特别是快速眼球运动睡眠行为障碍比PD其他临床表现早10年出现[10]。
综上睡眠障碍在PD早期即有相当数量的病例出现,并持续整个病期,随病情进展,与抑郁、认知功能障碍等非运动症状共同影响患者的生活质量,加之静止性震颤、运动迟缓、肌强直及姿势步态障碍等运动症状的作用,使帕金森病患者的临床表现及精神状态复杂多样,明显降低该患者群体的生活能力,加重了家庭及医疗资源的负担,故对于睡眠障碍等非运动症状的有效诊治亟待解决。国内研究报道[11],整体睡眠质量及日间过度思睡对PD患者生活质量及日常生活能力有显著影响,然而PD患者服用睡眠相关药物相对较少,平均每周不足1次。因此,提高对PD患者睡眠障碍的认识,及时正确的治疗PD患者睡眠障碍,对提高患者生活质量及生存能力有非常重要的意义。在积极控制运动症状的同时,适当给予镇静治疗,可能是帕金森病的一个有效治疗策略,但规范细化的治疗还需进一步深入临床观察及实践。
[1]M aartje L,W illem ijn C,Joy L.Recognition and diagnosis o f sleep d iso rde rs in Pa rk inson’s d isease [J].J Neurol,2012,259(10):2031-2040.
[2]Gelb DJ,Oliver E,Gilman S.Diagnostic criteria for Parkinson disease [J].Arch Neurol,1999,56:33-39.
[3] 熊康平,李 洁,毛成洁,等.帕金森病患者客观睡眠障碍的特点[J].中华神经科杂志,2012,45(6):377-381.
[4] 何远宏,朱迎慧,刘 柳,等.帕金森病患者睡眠障碍临床分析[J].中国实用神经病学杂志,2008,11(10):29-30.
[5] 印红梅,张丽梅.帕金森病不同亚型睡眠质量及相关影响因素[J].中国实用神经疾病杂志,2015,18(7):15-17.
[6] 金梅芳.帕金森病患者睡眠障碍的相关性分析[J].中国临床神经科学,2010,18(3):309-311.
[7]Yam anishi T,Tachibana H,Ogu ru M,et al.A nx iety and depression inpatients w ith Parkinson’s disease [J].Intern Med,2013,52(5):539-545.
[8] 戚志强,张克忠,孙巧英,等.帕金森病患者的睡眠脑电活动特点[J].山东医药,2014,54(17):72-74.
[9] 刘泽民,王敦敬.帕金森病伴发认知功能障碍的相关因素分析[J].中国实用神经疾病杂志,2012,15(9):4-7.
[10] Raggi A,Bella R,Pennisi G,et al.Sleep d isorders in Parkinson’s disease:a narrative review of the literature[J].Rev Neurosci,2013,24:279-291.
[11] 余舒扬,刘 卓,孙 莉,等.帕金森病患者睡眠障碍香关因素分析及其对生化质量的影响[J].中华临床医师杂志(电子版),2012,6(14):3956-3963.
本文编辑:孙春宇
The clinical characteristics of Parkinson's patients sleep disorders research
XIN Hua-dong
(Handan city fi rst hospital neurology,Hebei Handan 056007,China)
R741.05
A
ISSN.2095-6681.2016.15.010.03

