分化型甲状腺癌131I治疗前99TcmO4— SPECT/CT显像的临床意义
张树龙 战雷
[摘要]目的 探讨分化型甲状腺癌(DTC)131I治疗前99TcmO4- SPECT/CT显像对评估残余甲状腺组织多少及发现转移病灶的意义。方法 收集2013年11月~2016年8月在本院进行131I治疗的72例DTC患者。在实施131I治疗前均行99TcmO4- SPECT/CT甲状腺静态显像,范围包括颈、胸部,并常规对颈、胸部做断层融合显像;131I治疗后5~8 d行全身显像(Rx-WBS),对颈、胸部常规做断层融合显像,对其他部位异常摄取灶加做断层融合显像。比较治疗前后的两种显像结果。结果 99TcmO4- SPECT/CT显像、治疗剂量131I SPECT/CT显像显示残留甲状腺的阳性率分别为90.3%(65/72)、97.2%(70/72);治疗前99TcmO4- SPECT/CT显像与治疗后131I SPECT/CT显像符合率为93.1%(67/72);72例131I治疗患者中有7例治疗剂量131I SPECT/CT显像诊断为淋巴结或肺、骨转移,其中5例患者99TcmO4- SPECT/CT甲状腺显像发现相应部位异常摄锝灶,发现转移一致性71.4%(5/7)。结论 DTC131I治疗前行99TcmO4- SPECT/CT甲状腺显像,不但能很好地了解残余甲状腺情况,而且能够在治疗前发现部分转移病灶,对治疗前评估、制定治疗剂量具有很好的指导意义。
[关键词]分化型甲状腺癌;131I;99TcmO4-;SPECT/CT显像
[中图分类号] R736.1 [文献标识码] A [文章编号] 1674-4721(2017)01(a)-0122-04
131I是治疗分化型甲状腺癌(DTC)的重要手段,部分DTC患者需要在手术后进行131I治疗[1-2]。治疗剂量的制定是根据患者术后分期、复发危险度分层以及甲状腺残留组织多少确定的。
在实施131I治疗前为了解患者术后残留甲状腺情况及确定131I治疗剂量,常需对术后残留甲状腺组织多少进行评估。由于有观点认为诊断性131I显像可能会造成“顿抑”现象,从而影响随后治疗的效果[3],因此临床上常采用99TcmO4- SPECT/CT甲状腺显像来评估术后残留甲状腺组织多少。本文收集的72例131I治疗患者在131I治疗前均行99TcmO4- SPECT/CT甲状腺显像,并常规对颈、胸部行断层融合显像,不仅能很好地判断术后残余甲状腺组织多少及位置,而且能够发现手术前后未能发现的大部分局部淋巴结及远处转移灶,从而改变了DTC术后临床分期和复发危险度分层,对131I治疗前评估、制定治疗剂量有很好的临床意义。
1资料与方法
1.1一般资料
收集2013年11月~2016年8月在本院进行131I治疗的72例DTC患者。70例为首次131I治疗、2例为二次治疗(Tg增高、临床怀疑局部复发或转移),年龄27~68岁,平均年龄46岁,男性5例,女性67例,其中乳头状癌53例,滤泡癌3例,滤泡型乳头状癌6例。在进行131I治疗前均行99TcmO4- SPECT/CT甲状腺显像、常规进行颈、胸部断层融合显像;131I治疗5~8 d后行全身显像(Rx-WBS)、颈胸部断层融合显像,其它部位如有异常再对异常部位加做断层融合显像。
1.2显像方法
1.2.1 99TcmO4- SPECT/CT甲状腺显像 静脉注射99TcmO4- 185~370 MBq(5~10 mCi),20~30 min后进行甲状腺平面显像,常规采用前位采集,患者取仰卧位、肩部垫高、以尽量伸展颈部,充分暴露甲状腺区。采集仪器为Philips Bright View XCT,配低能高分辨准直器,矩阵为128×128,采集计数300K,采集范围包括颈、胸部。平面显像结束后常规对颈、胸部进行CT及SPECT断层采集,XCT:矩阵512×512、20 mA、120 kV、层厚1 mm,通过融合处理,获得SPECT/CT的融合图像。
1.2.2 131I SPECT/CT显像 口服治疗剂量131I 2.77~7.4 GBq(75~200 mCi),在治疗后5~8 d行全身扫描,患者取仰卧位、肩部垫高、以尽量伸展颈部,充分暴露甲状腺区,双手置于身体两侧。采集仪器为Philips Bright View XCT,配高能通用准直器,移床速度为15 cm/min,矩阵为512×1024。全身扫描结束后对颈、胸部行CT及SPECT断层采集,通过融合处理,获得SPECT/CT的融合图像。对其他的异常摄碘部位加做断层融合显像。
1.3诊断标准
由2位经验丰富的核医学副主任医师分别阅片,对治疗前99TcmO4- 甲状腺显像(甲状腺平面显像、断层融合显像)和治疗后131I显像(Rx-WBS、断层融合显像)进行对比,分析后取得一致意见。图像判断标准:①确认是否有残余甲状腺时:颈部甲状腺区有摄取灶为阳性,否则为阴性;②判断是否转移时:颈部甲状腺区外,如肺、骨及淋巴结等出现异常摄取灶,并通过断层融合显像除外生理性摄取及污染后判断为阳性,否则为阴性。
2结果
2.1显像结果
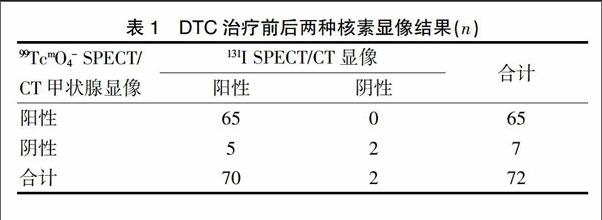
治疗前99TcmO4- SPECT/CT甲状腺显像(甲状腺平面显像、断层融合显像)与治疗后131I SPECT/CT显像(全身显像、断层融合显像)显示残留甲状腺的阳性率分别为90.3%(65/72)和97.2%(70/72);治疗前99TcmO4- SPECT/CT甲状腺显像与治疗后131I SPECT/CT显像符合率为93.1%(67/72)(表1)。
2.2 5例99TcmO4- SPECT/CT甲状腺显像发现转移灶的DTC患者資料
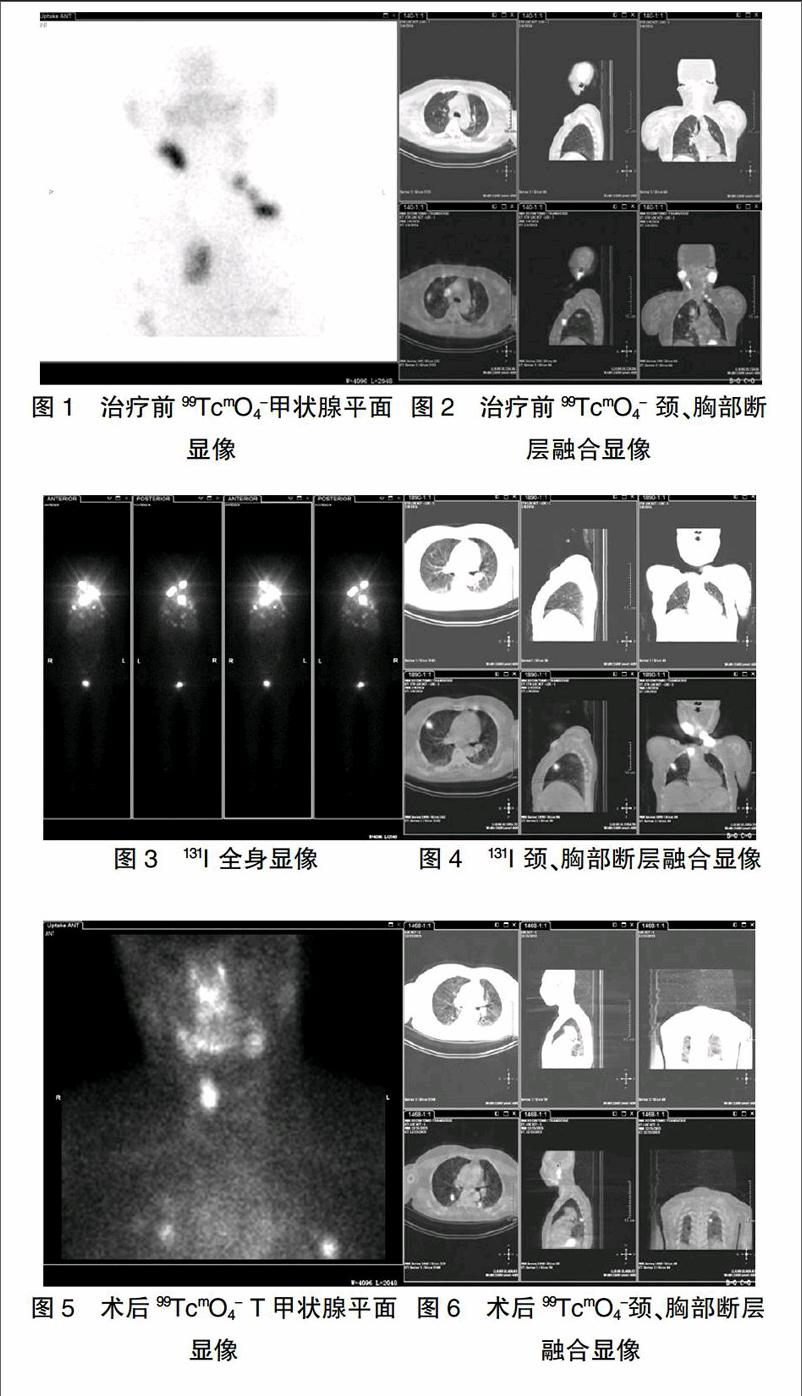
分析131I治疗的72例DTC患者资料,治疗后5~8 d通过131I SPECT/CT显像、超声及Tg检测,有7例诊断为局部淋巴结及/或远处转移,其中5例患者治疗前99TcmO4- SPECT/CT显像在相应部位发现有异常浓聚灶。其中甲状腺乳头状癌1例,乳头状癌(滤泡亚型)2例,滤泡状癌2例。有3例诊断为淋巴结、肺转移,1例单纯肺转移,1例骨转移,发现转移一致性71.4%(5/7)。女性患者,56岁,甲状腺滤泡癌术后两年,曾进行过“清甲”治疗,现颈部出现肿大淋巴结,拒绝再次手术。治疗前99TcmO4-甲状腺静态、断层融合显像,131I治疗后全身显像、断层融合显像均见颈部、右上纵膈及双侧肺部多发浓聚灶,为颈部、纵膈淋巴结及双肺多发转移(图1~图4)。女性患者,58岁,甲状腺乳头状癌(滤泡亚型)术后,99TcmO4-甲状腺静态显像、断层融合显像见残余甲状腺和两侧肺部多发浓聚灶,为两侧肺部转移(图5、图6)。
3讨论
甲状腺癌是内分泌系统最常见的恶性肿瘤,占全身恶性肿瘤的1.1%,其中90%以上屬于DTC,主要是甲状腺乳头状癌和滤泡癌[4-5],多发于20~50岁成年人,女性的发病率约为男性的2~3倍。一些侵袭性组织学类型的DTC,较易发生局部复发及远处转移,常见的转移部位包括颈部及纵膈淋巴结、肺、骨等[6]。
正常甲状腺组织因滤泡细胞膜上存在钠-碘转运体(NIS),具有摄取和浓聚碘的能力,锝(Tc)与碘属于同族元素,因此99TcmO4-也能被甲状腺组织摄取和浓聚,但进入甲状腺细胞后的99TcmO4-不能被有机化,仅能反映甲状腺细胞的摄取功能,因此临床上常使用高锝酸盐(99TcmO4-)行甲状腺显像,用以了解术后残余甲状腺的多少及功能状态,尤其近年来甲状腺SPECT/CT断层融合显像的应用,对甲状腺癌术后有无残留甲状腺及残留甲状腺多少、位置显示更为准确、清晰[7-9]。
DTC起源于甲状腺滤泡细胞,因此癌组织细胞膜亦存在NIS,具有与甲状腺滤泡细胞类似的功能。由于癌组织分化不良,DTC组织NIS表达较正常甲状腺组织有所下降,但仍具有摄取和浓聚131I或摄取99TcmO4-能力,特别是在甲状腺全切除术后,分化程度较高的DTC,肿瘤细胞NIS表达较高,表现为正常甲状腺组织类似的功能,因此99TcmO4-可被高分化的甲状腺癌及其转移灶所摄取[10]。
本组72例131I治疗患者,除2例二次治疗患者外,首次治疗的70例患者治疗后131ISPECT/CT显像均有残余甲状腺组织;治疗前99TcmO4-甲状腺显像有65例能够显示残余甲状腺,99TcmO4-甲状腺显像显示残余甲状腺灵敏度92.9%(65/70),治疗前99TcmO4- SPETC/CT显像与治疗后131I SPECT/CT显像符合率为93.1(67/72),均高于Khammash等应用甲扫对66名甲状腺癌术后患者的残余甲状腺情况进行前瞻性研究的结果[11]。究其原因,本组病例均进行了断层融合显像,部分甲状腺平面显像未见明显甲状腺残余的患者大部分发现存在残余甲状腺。
本组7例通过治疗剂量131I SPECT/CT显像、超声及甲状腺球蛋白(Tg)检测确诊为转移病例,有5例在131I治疗前99TcmO4- SPECT/CT显像发现有异常浓聚灶,提示淋巴结或肺、骨转移;1例纵隔淋巴结转移99TcmO4-显象为阴性,131I显像为阳性;1例骶骨部位骨转移,由于99TcmO4-甲状腺显像为局部显像,不能显示骶骨,所以遗漏。治疗前99TcmO4- SPECT/CT甲状显像与治疗后131ISPECT/CT全身显像、断层融合显像发现转移一致性71.4%(5/7)。通过5例治疗前99TcmO4- SPECT/CT显像发现转移病例的分析进一步证实了部分DTC转移灶分化程度较好,具有较高NIS表达,可以很好的摄取和浓聚99TcmO4- [11-15],多见于甲状腺滤泡状癌和乳头状癌滤泡亚型。
本研究认为99TcmO4-SPECT/CT甲状腺显像因其方便、辐射低,尤其是辅以断层融合显像,不仅能够较好的了解131I治疗前残留甲状腺情况,同时能够发现部分甲状腺区域外如肺、骨及淋巴结的转移病灶,为治疗前患者的分期、危险程度分层提供有效的信息,对实施个体化治疗具有重要意义。
[参考文献]
[1]黄韬.分化型甲状腺癌的规范治疗[J].中国普外基础与临床杂志,2012,19(8):805-808.
[2]朱瑞森,余永利,陆汉魁,等.分化型甲状腺癌术后131I治疗的必要性[J].上海交通大学学报(医学版),2006,26(9):1042-1055.
[3]周前,屈婉莹.中华影像医学影像核医学卷[M].2版.北京:人民卫生出版社,2010:257.
[4]谭建,蒋宁一,李林,等.131I治疗分化型甲状腺癌指南(2014版)[J].中华核医学与分子影像杂志,2014,34(4):264-275.
[5]Sherman SI.Thyroid carcinoma[J].Lancet,2003,361(9356):501-511.
[6]林岩松,李娇.2015年美国甲状腺学会《成人甲状腺结节与分化型甲状腺癌诊治指南》解读:分化型甲状腺癌131I治疗新进展[J].中国癌症杂志,2016,26(1):1-12.
[7]孙辉,刘晓莉.甲状腺癌规范化诊治理念更新及其意义[J].中国实用外科杂志,2013,14(4):317-322.
[8]陈红,韩丽、李飞等,99mTcO4-甲状腺显像及融合显像在分化型甲状腺癌术后转移灶显影中的应用[J].安徽医学2016, 37(1):83-84.
[9]闫新慧,高永举,武新宇,等.SPECT/CT断层显像在分化型甲状腺癌转移灶诊断中的应用价值[J].中华实用诊断与治疗杂志,2015,29(4):355-357.
[10]高洪波,张树龙,李娜等.99mTcO4-静态显像在分化型甲状腺癌发现转移病变中的价值[J].标记免疫分析与临床,2016,23(5):501-504.
[11]Verma N,Singh-Wadhwa S,Arvela OM.Metastatic thyroid cancer visualized on technetium pertechnetate and iodine-131 scintigraphy[J].Clin Nucl Med,2002,27(8):610.
[12]汪长银,沈影,沈美娟等.甲状腺微小滤泡状癌的颈部淋巴结转移病灶高度浓聚99mTcO4-一例[J].中华临床医师杂志,电子版,201l,5(4):1220-1221.
[13]房昕晖,李亚明,张胜初等.甲状腺旁颈部肿物99mTcO4-显像并甲状腺微小癌一例[J].中华核医学杂志,2006,26(3):189.
[14]谭维琴,杨士军,崔建和,等.甲状腺显像在分化型甲状腺癌术后131I首次清除剩余甲状腺治疗中的价值[J].实用医学杂志,2011,27(23):4255-4257.
[15]邢家骝,朱家瑞,丁勇.碘-131治疗甲状腺疾病[M].2版.北京:人民卫生出版社,2011:212-217.
(收稿日期:2016-11-07 本文编辑:许俊琴)

