中晚期恶性肿瘤手术患者发生手术室医源性感染的危险因素调查
沈爱莲,邬术平,张晓菁,蒋希英
(攀钢集团总医院密地院区麻醉科,四川 攀枝花 617063)
中晚期恶性肿瘤手术患者发生手术室医源性感染的危险因素调查
沈爱莲,邬术平,张晓菁,蒋希英
(攀钢集团总医院密地院区麻醉科,四川 攀枝花 617063)
目的 调查中晚期恶性肿瘤手术患者发生手术室医源性感染的危险因素,为肿瘤患者手术室医源性感染的预防提供参考。方法收集2012年1月至2016年10月期间在我院手术室行手术治疗的1 523例中晚期恶性肿瘤患者的临床资料,对临床资料进行整理,分析手术室医源性感染发生情况及引起感染发生的危险因素。结果1 523例患者中326例发生术后感染,感染率为21.41%,其中86例经追踪寻找感染来源确定为手术室医源性感染,感染率为5.65%,占术后医院感染的26.38%;感染途径57例为体液感染、12例为尿液感染、8例为粪便感染、4例为血液感染、2例为手术器械感染、3例为其他因素感染,分别为66.28%、17.65%、9.30%、4.65%、2.33%、3.49%;患者不同性别、原发疾病、术前是否合并营养不良、术前是否合并糖尿病、术前是否使用糖皮质激素均与手术室医源性感染发生无相关性(P>0.05),连台手术、手术室内人员≥10人、术中反复多次侵入性操作时感染率分别为8.96%、10.73%、8.37%,非连台手术、手术室内人员<10人、无术中反复多次侵入性操作时感染率分别为4.17%、4.62%、4.40%,差异均有统计学意义(P<0.05);多因素Logistic回归分析显示,患者为连台手术、手术室内人员≥10人、术中反复多次侵入性操作是影响手术室医源性感染的独立危险因素(P<0.05)。结论手术为连台手术、手术室内人员较多及术中反复多次侵入性操作是引起中晚期恶性肿瘤手术患者发生手术室医源性感染的危险因素,应针对以上因素进行干预以降低手术室医源性感染的发生。
恶性肿瘤;手术;手术室;医源性感染;危险因素
医源性感染是指在医院实施预防、治疗、手术、诊断等技术措施(如静脉内插管、注射、导尿、输血、吸入疗法、烧伤治疗等过程中)及滥用抗生素、应用免疫制剂等而引起的感染,如手术所用缝线被非典型分枝杆菌污染引起的术后感染、所用医疗器械消毒未达标引起的术后感染等[1]。恶性肿瘤患者自身处于恶病质状态、相对抵抗力较低、手术及放化疗等治疗又可引起患者免疫功能的进一步损伤,因此肿瘤患者往往是各种感染性疾病感染高危人群[2-5],需要加以关注。手术室是实施手术及抢救患者的场所,虽然手术室需要进行严格的空气及医疗器械等消毒,但是这种无菌状态并非绝对“无菌”,只是细菌等微生物数量处于较低水平而已,同时患者自身并非完全无菌,如行胃肠道手术时胃肠道内微生物会污染手术部位引起感染发生,同时空气中的少量微生物也可能对手术区域形成污染,成为病原菌感染来源。中晚期恶性肿瘤患者大多数会进行放化疗等治疗,但是为了减少瘤体的压迫及对营养物质的消耗,姑息性手术仍然是主要治疗方法之一。有报道显示手术室医源性感染发生率明显低于其他科室[6],肿瘤患者医源性感染发生率有明显高于其他疾病患者,如患者合并糖尿病、冠心病、慢性阻塞性肺疾病等疾病时更容易出现感染的发生。一旦发生医源性感染,不仅会影响患者后期康复进度,还会由于住院时间的延长而明显增加经济负担,甚至于由于感染的发生引起医患纠纷发生,影响到医院的声誉等,因此预防手术室医源性感染的发生是医院工作中的一项主要内容。本研究对中晚期恶性肿瘤手术患者发生手术室医源性感染的危险因素调查,为肿瘤患者手术室医源性感染的预防提供参考,现将结果报道如下:
1 资料与方法
1.1 一般资料 收集2012年1月至2016年10月期间在我院手术室行手术治疗的1 523例中晚期恶性肿瘤手术患者临床资料。纳入标准:(1)患者临床资料完整;(2)在术前确定未合并有感染性疾病在术后出现感染性疾病。患者临床资料分布构成比见表1。
1.2 方法 将纳入研究的患者临床资料进行逐份查阅整理,将患者年龄、性别、有无发生医源性感染、发生医源性感染的原因是否为手术室、患者原发疾病、术前合并症、术前使用药物、手术是否为连台手术、手术时手术室内人员数、术中有无反复多次侵入性操作、感染途径、感染病原菌分型等资料进行整理。
1.3 统计学方法 应用SPSS19.0统计学软件进行数据分析,计数资料采用χ2检验,采用Logistic多因素回归分析危险因素,以P<0.05为差异具有统计学意义。

表1 患者临床资料分布及构成比(n=1 523,%)
2 结果
2.1 患者术后感染及手术室医源性感染发生情况 1 523例患者中326例发生术后感染,感染率为21.41%,其中86例经追踪寻找感染来源确定为手术室医源性感染,感染率为5.65%,占术后医院感染的26.38%。
2.2 手术室医源性感染的途径 57例为体液感染、12例为尿液感染、8例为粪便感染、4例为血液感染、2例为手术器械感染、3例为其他因素感染,分别为66.28%、17.65%、9.30%、4.65%、2.33%、3.49%,见表2。

表2 86例手术室医源性感染患者感染途径分布及构成比(%)
2.3 患者临床资料对手术室医源性感染发生的影响 患者不同性别、原发疾病、术前是否合并营养不良、术前是否合并糖尿病、术前是否使用糖皮质激素均与手术室医源性感染发生无相关性(P>0.05),连台手术、手术室内人员≥10人、术中反复多次侵入性操作时感染率分别为8.96%、10.73%、8.37%,非连台手术、手术室内人员<10人、无术中反复多次侵入性操作时感染率分别为4.17%、4.62%、4.40%,比较差异有统计学意义(P<0.05),见表3。
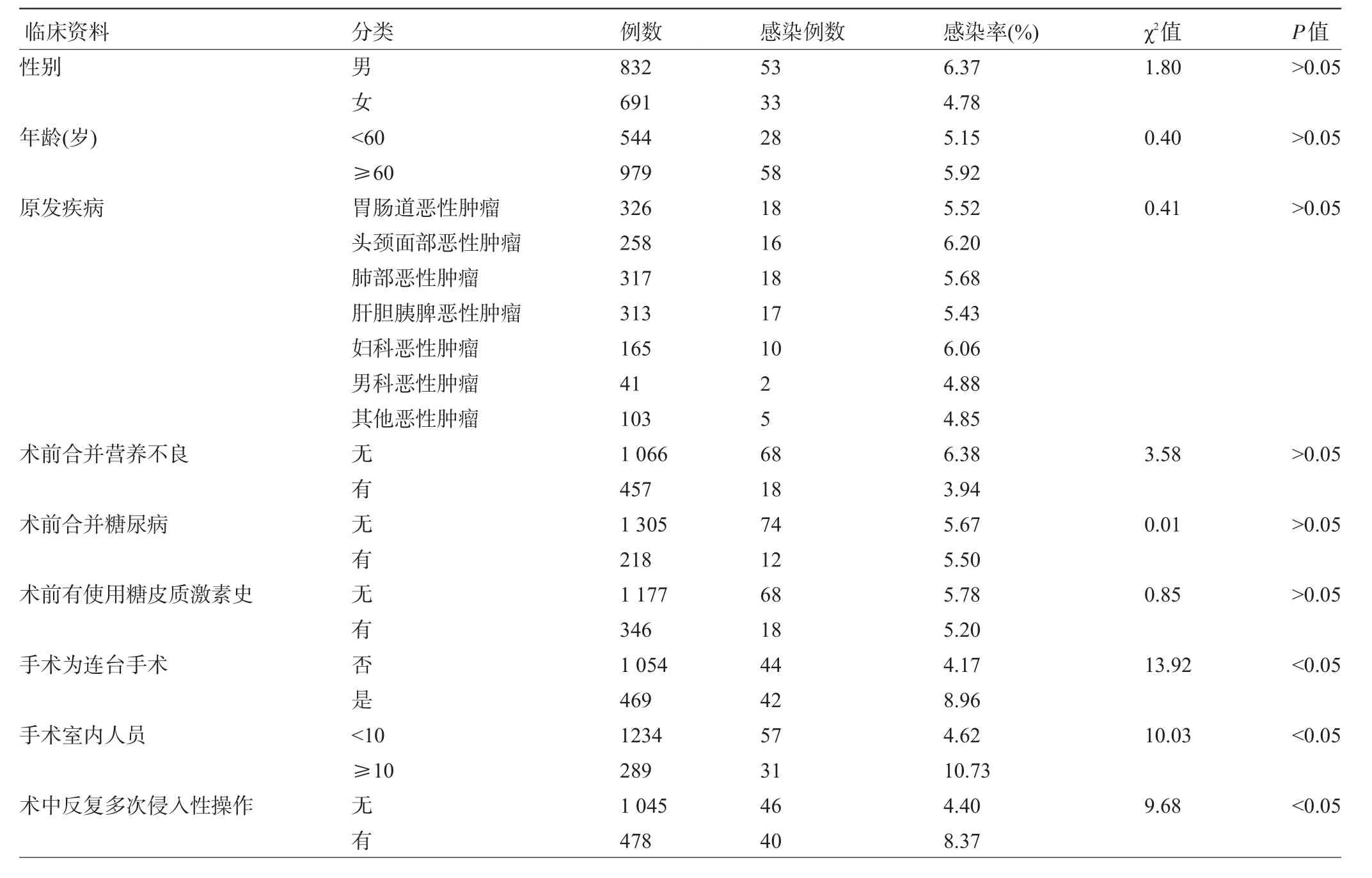
表3 患者临床资料对手术室医源性感染率的影响
2.4 影响手术室医源性感染发生的危险因素 以患者发生手术室医源性感染为因变量,患者为连台手术、手术室内人员≥10人、术中反复多次侵入性操作为自变量,多因素Logistic回归分析显示以上因素均为影响手术室医源性感染的独立危险因素(P<0.05),见表4。

表4 影响手术室医源性感染发生的危险因素多因素分析
3 讨 论
恶性肿瘤患者由于所患疾病为消耗性疾病,免疫力会明显下降,同时由于需要进行放化疗等措施,也会出现治疗性的免疫损伤,患者容易合并低蛋白血症、营养不良等疾病,尤其是中晚期恶性肿瘤患者,有不同程度的恶病质表现,容易合并感染的发生,甚至于部分患者最终由于感染而死亡。临床报道显示恶性肿瘤患者医源性感染发生率明显高于普通患者,主要以肺部感染、泌尿系感染等多见[7],引起感染的病原菌则主要以革兰阴性菌为主[8-10],放疗、化疗、长期卧床等因素存在往往是引起患者发生医院感染的危险因素。
手术室是医源性感染管理中的诊断科室之一,抓好手术室医源性感染的预防是保障医疗安全的主要环节,理论上手术室内大部分区域是无菌区域,而且手术是在无菌环境下开展,不应出现手术室医源性感染,但是随着手术室手术患者的增加、高难度手术的开展,对手术室无菌程度也提出了新的更高的要求,同时一次性医疗器械的普及也对手术室医源性感染的预防提出了新的要求。手术是中晚期恶性肿瘤患者主要治疗术式之一,手术理论上是无菌操作,不该出现手术室的医源性感染,但是如胃肠道手术患者胃肠道内容物、肝胆手术患者胆汁、胰腺手术患者胰腺、妇科手术患者阴道内分泌物等在术中处理不当时均可能对手术区域形成污染,导致手术室内医源性感染的发生;如医疗器械消毒未达标,或使用消毒不合格的一次性医疗器械均可能引起医源性感染发生,以上因素的存在往往是引起手术室医源性感染发生的主要原因[11-15]。
我院对1 523例行手术治疗的中晚期恶性肿瘤患者临床资料进行了回顾性分析,结果显示,术后有326例发生术后感染,感染率为21.41%,其中86例经追踪寻找感染来源确定为手术室医源性感染,感染率为5.65%,占术后医院感染的26.38%,可以看出手术室医源性感染占医院感染的比例不低。分析感染途径,66.28%的患者为体液感染、17.65%为尿液感染,可以看出患者体液是引起手术室医源性感染发生的主要感染途径;3.49%为手术器械感染,表明手术器械因素引起的医源性感染风险性较低,相对安全。对医源性感染如能确定引起感染的危险因素并针对性的进行干预,对于降低感染具有重要意义,本研究对尤其手术室医源性感染的危险因素进行了分析,结果显示患者不同性别、原发疾病、术前是否合并营养不良、术前是否合并糖尿病、术前是否使用糖皮质激素均与手术室医源性感染发生无相关性(P>0.05),但是连台手术、手术室内人员≥10人、术中反复多次侵入性操作时患者医源性感染发生率明显增高,说明以上医源性因素相对于患者因素对手术室医源性感染发生的影响更为明显,多台连台手术、手术室内人员较多时往往会导致空气中微生物量明显增加,同时可能对术中所用的无菌用品带来接触污染的风险,而术中如有反复多次的气管插管、尿道插管等操作,无菌的插管受污染的几率明显增加,可能成为感染发生的主要原因。因此,针对手术室医源性感染发生的危险因素,笔者认为可通过以下环节进行干预[16-20]:(1)做好手术室的空气及医疗用品的消毒,限制手术室内人员流动;(2)手术术中要做好外漏体液的防护,避免对手术区域形成污染;(3)进行侵入性操作时要尽可能一次性完成,减少不必要的操作。
综上所述,手术为连台手术、手术室内人员较多及术中反复多次侵入性操作是引起中晚期恶性肿瘤手术患者发生手术室医源性感染的危险因素,应针对以上因素进行干预以降低手术室医源性感染的发生。
[1]刘燕辉,谢广昭,刘奕广,等.27例医源性感染非结核分枝杆菌检测分析[J].应用预防医学,2014,20(2):109-111.
[2]Pandit S,Choudhury S,Das SK,et al.Leucocytosis in a case of lung cancer:infection or paraneoplastic syndrome[J].Med J Malaysia, 2012,67(5):542-544.
[3]Koch J,Steinle A,Watzl C,et al.Activating natural cytotoxicity receptors of natural killer cells in cancer and infection[J].Trends Immunol,2013,34(4):182-191.
[4]Guan P,Howell-Jones R,Li N,et al.Human papillomavirus types in 115,789 HPV-positive women:A meta-analysis from cervical infection to cancer[J].Int J Cancer,2012,131(10):2349-2359.
[5]Pitzalis C,Jones GW,Bombardieri M,et al.Ectopic lymphoid-like structures in infection,cancer and autoimmunity[J].Nat Rev Immunol,2014,14(7):447-462.
[6]孙慧博.手术室感染危险因素分析及护理干预措施效果分析[J].中国病原生物学杂志,2013,8(8):747-749.
[7]刘睿,曹晓艳,杨照环,等.晚期肿瘤患者医院感染部位及其危险因素分析[J].中华医院感染学杂志,2013,23(13):3118-3120.
[8]王顺,王永涛,贾征夫.恶性肿瘤患者医院感染病原菌分类及耐药性[J].中华医院感染学杂志,2013,23(22):5559-5561.
[9]Trecarichi EM,Tumbarello M.Antimicrobial-resistant Gram-negative bacteria in febrile neutropenic patients with cancer:current epidemiology and clinical impact[J].Curr Opin Infect Dis,2014,27(2): 200-210.
[10]Chow SC,Gowing SD,Cools-Lartigue JJ,et al.Gram negative bacteria increase non-small cell lung cancer metastasis via toll-like receptor 4 activation and mitogen-activated protein kinase phosphorylation [J].Int J Cancer,2015,136(6):1341-1350.
[11]Cawich SO,Tennant IA,McGaw CD,et al.Infection control practice in the operating room:staff adherence to existing policies in a developing country[J].Perm J,2013,17(3):e114-e118.
[12]Salassa TE,Swiontkowski MF.Surgical attire and the operating room:role in infection prevention[J].J Bone Joint SurgAm,2014,96 (17):1485-1492.
[13]Loftus R W.Infection control in the operating room:is it more than a clean dish?[J].Curr OpinAnaesthesiol,2016,29(2):192-197.
[14]Allen G.Evidence appraisal of Balkissoon R,Nayfeh T,Adams KL, Belkoff SM,Riedel S,Mears SC.Microbial surface contamination after standard operating room cleaning practices following surgical treatment of infection.Orthopedics.2014;37(4):e339-e344[J]. AORN journal,2015,101(1):158-162.
[15]Hess DR,Kondili D,Burns E,et al.A 5-year observational study of lung-protective ventilation in the operating room:a single-center experience[J].J Crit Care,2013,28(4):533.e9-533.e15.
[16]刘庆兰,唐竞学.洁净手术室感染控制与管理研究进展[J].护士进修杂志,2014,29(9):787-789.
[17]白岩峰.手术室切口感染预防的护理干预[J].临床合理用药杂志, 2013,6(21):152-153.
[18]陈洲.浅谈医院介入手术室感染的管理[J].中国卫生产业,2013,10 (3):169-170.
[19]李梅.手术室医院感染的管理与预防[J].临床合理用药杂志,2013, 6(1):174-175.
[20]吴曦霞,潘浩,刘婷婷.手术室医院感染因素及控制措施[J].中华医院感染学杂志,2014,24(2):424-425.
Risk factors of iatrogenic infection in patients with middle-late malignant tumor during operation.
SHEN Ai-lian, WU Shu-ping,ZHANG Xiao-jing,JIANG Xi-ying.Department of Anesthesia,Midi Branch Hospital of Pangang Group General Hospital,Panzhihua 617063,Sichuan,CHINA
ObjectiveTo discuss the risk factors of iatrogenic infection in the operating room in patients with middle-late malignant tumor during operation,and provide the reference for the prevention of nosocomial infection in operation room of cancer patients.MethodsThe clinical data of 1 523 patients with advanced malignancy who underwent surgery in our hospital from January 2012 to October 2016 were collected and sorted out.The incidence of iatrogenic infection and the infection risk factors were analyzed.ResultsAmong these 1 523 cases,326 cases had the postoperative infection with the infection rate of 21.41%.A total of 86 cases were found to be iatrogenic infection with the infection rate of 5.65%,accounting for 26.38%of postoperative nosocomial infection.In the infection route,there were 57 cases of body fluid infection,12 cases of urine infection,8 cases of fecal infection,4 cases of blood infection,2 cases of surgical instrument infection,and 3 cases of other factors,accounting for 66.28%,17.65%,9.30%,4.65%,2.33%, 3.49%,respectively.The different gender,primary diseases,whether preoperative malnutrition,whether preoperative diabetes mellitus,whether the preoperative use of glucocorticoid,had nothing to do with iatrogenic infection in the operating room(P>0.05).The infection rates of continuous operation,operating room personnel≥10 people and intraoperative repeatedly invasive operation were 8.96%,10.73%,8.37%,respectively;the infection rates of non-continuous operation,operating room personnel<10 people,or non-intraoperative repeatedly invasive operation were 4.17%,4.62%, 4.40%,respectively,and all of the differences of above factors were statistically significant(P<0.05).Multivariable logistic regression analysis showed that continuous operation,operating room personnel≥10 people and intraoperative repeatedly invasive operation were the independent risk factors of iatrogenic infection in the operating room(P<0.05).ConclusionThe continuous operation,operating room personnel≥10 people and intraoperative repeatedly invasive operation are the risk factors of iatrogenic infection of the operating room in patients with middle-late malignant tumor. The above factors should be intervened to reduce the incidence of iatrogenic infection in the operating room.
Malignant tumor;Operation;Operating room;Iatrogenic infection;Risk factor
R730.56
D
1003—6350(2017)06—0997—04
10.3969/j.issn.1003-6350.2017.06.048
2016-11-21)
四川省科技厅科技支撑计划项目(编号:2013FZ2239)
沈爱莲。E-mail:shiqighb@163.com

