侵犯多脏器的盆腹腔放线菌病临床误诊分析并文献复习
李晨霞,张鋆歆
侵犯多脏器的盆腹腔放线菌病临床误诊分析并文献复习
李晨霞,张鋆歆
目的 探讨盆腹腔放线菌病的临床诊治要点和误诊原因,以减少误诊。方法 回顾分析1例广泛盆腹腔放线菌病误诊病例资料,并复习相关文献。结果 患者为57岁女性,因腹胀、腹痛、体重减轻、黑便、间断低热1月余入院。入院后多种影像学检查发现盆腔巨大占位性病变,侵犯多个腹腔脏器,子宫内膜增厚,查肿瘤标志物轻度升高。诊断为卵巢肿瘤、子宫腺肌症。行肿瘤细胞减灭术,术中见右盆腔一15 cm×18 cm×20 cm囊实性包块,侵及子宫、双附件、回盲部、乙状结肠及直肠上段、膀胱顶。术后病理检查示:大片化脓性病灶,其间可见成团的放射状菌丝,伴大量泡沫细胞反应的肉芽肿性炎。确诊为盆腹腔放线菌病。术后予大剂量足疗程青霉素治疗,随访1年无复发。结论 盆腹腔放线菌病常形成包块侵及盆腹腔周围组织结构,易误诊为卵巢恶性肿瘤,组织病理学检查是确诊放线菌病的金标准。
放线菌病;盆腔;腹腔;误诊;卵巢肿瘤
放线菌是一组革兰阳性厌氧菌或者微需氧菌,人类最常见的致病菌类型是衣氏放线菌[1]。放线菌病是一种少见的慢性感染性疾病,以浸润性、化脓或肉芽肿性炎症,窦道瘘管形成和广泛纤维化为主要特征[2-4],临床较少见,年发病率为1/300 000,病死率为0~28%[5]。放线菌病依据受累部位的不同可分为颈面型(50%)、胸型(15%)、腹盆型(20%)等型。因盆腔放线菌病较罕见,症状不典型,常形成包块侵及周围组织结构,故常误诊为恶性肿瘤[6-7]。本文报道1例侵及多脏器的盆腹腔放线菌病,术前曾误诊卵巢癌,现回顾性分析其临床资料并复习相关文献,以期提高妇产科医师对放线菌病的认识。
1 临床资料
女,57岁。因腹胀、腹痛、间断低热1个月,乏力半个月入我院内科。患者1个月前出现腹胀及阵发性下腹痛,每次持续半小时,进食后加重,双手托扶下腹后疼痛减轻,伴黑便、尿频、尿急,多在午后间断发热,体温最高38℃。发病以来,精神差,乏力,食欲尚可,睡眠差,体重减轻10 kg。孕1产1(剖宫产),有宫内节育器(IUD)置入史(10年前已取出),已绝经7年;幼年时患哮喘,后未发作;5年前因右下肢静脉曲张行手术治疗;父亲死于白血病。查体:贫血貌。体温波动于36.1~38.7℃。心肺查体未见异常。腹部膨隆,可触及包块,上界达剑突下,下界延至盆腔,下腹两侧明显触痛,可见长约6 cm纵行手术瘢痕,肝脾肋下未触及。查血白细胞14.9×109/L,中性粒细胞0.838,血红蛋白62 g/L,红细胞压积0.191,血小板275×109/L;尿白细胞1154.6/高倍视野(HP),红细胞23.1/HP,蛋白定性(+);多次大便隐血试验(+);C-反应蛋白950 mg/L,降钙素原7.37 ng/ml(正常参考值<0.25 ng/ml);癌抗原(CA)125 107.7 kU/L,CA19-9 39.67 kU/L;空腹血糖5.48 mmol/L,糖化血红蛋白6.5%;甲状腺功能正常;血培养及3次尿培养均未见异常。腹部B超示:右腹腔探及一囊实性包块,大小约13.5 cm×7.7 cm,边界尚清,边缘规整,内部回声不均匀,彩色多普勒血流显像可见血流信号;左腹部探及范围8.7 cm×3.8 cm包裹性液性暗区,内可见分隔及条索样高回声影;右下腹探及游离液性暗区,较深处约5.5 cm,内可见肠管漂浮;子宫体积增大;胆、肝、胰、脾、双肾未见明显异常。妇科超声检查示:子宫内膜增厚,子宫腺肌症?左附件囊性包块。腹盆CT平扫加增强扫描示:右侧中下腹巨大含气混合性包块,与周围肠管及增大子宫关系密切且粘连,并周围多发淋巴结增大,腹盆腔多发包裹性积液及少量游离积液,考虑炎性病变并肠瘘可能性大,不除外肿瘤;子宫增大,不除外子宫腺肌症;直肠前间隙包裹性积液,与子宫、直肠粘连,考虑卵巢肿物与肠管粘连导致肠瘘;肝右叶局限性包膜下积液;肝囊肿;肝左叶高强化小结节,脾脏多发低强化结节;右侧肾盂及输尿管继发性轻度积水(图1a、1b)。盆腔MRI平扫加增强扫描示:盆腔混杂信号肿物影,左下腹壁异常信号,脏器粘连,考虑肠腔来源炎症性病变可能性大;双侧附件异常信号,考虑肿瘤;子宫肌层信号不均匀,宫颈异常信号,考虑肿瘤(图1c)。
多科室会诊考虑盆腹腔巨大恶性肿瘤,卵巢来源可能性大,合并感染。术前诊断:腹盆腔多发巨大肿瘤,卵巢肿瘤腹盆腔转移并肠瘘?贫血;子宫腺肌症;泌尿系感染;糖耐量异常。予积极抗感染、抗贫血及加强营养支持治疗,因盆腔肿物与肠管广泛粘连,转外科治疗。
2 结果
患者转外科后在全麻下行卵巢肿瘤细胞减灭术。术中见腹盆腔中等量淡黄色积液,肝脏质地柔软,未触及明显结节,右盆腔一15 cm×18 cm×20 cm肿物,似多个肿物融合成团块状,侵及子宫、双附件、回盲部、乙状结肠及直肠上段、膀胱顶,团块大部分为实性,固定于盆腔,肿物突入肠腔生长并浸透回盲部与乙状结肠相沟通,挛缩成团,形成脓肿;双侧附件失去正常结构,不能辨认卵巢及输卵管,子宫体后方肿瘤突起形成一囊性包块,内含淡黄色液体;大网膜无种植结节,腹膜后未探及增大淋巴结。术中诊断:卵巢肿瘤盆腔转移并肠瘘?盆腔脓肿。行肿瘤细胞减灭术,盆腔巨大肿瘤切除,脓肿清除,子宫双侧附件切除,膀胱壁部分切除,部分回肠、右半结肠、乙状结肠、直肠上段切除,回-横结肠、降结肠-直肠吻合术。
术后病理报告示:大体观察见子宫、肠管及肿物相互粘连,结构不清,与子宫粘连的肠管长38 cm,子宫肌壁增厚3~6 cm,切面呈灰白色,散在直径0.2~0.5 cm灰黄色小结节;宫颈正常结构不清,宫颈下唇见一囊腔,直径约2.5 cm,内含坏死物;左侧附件区结构不清,见一7.5 cm×5.5 cm×3.0 cm大小肿物,并与肠管及子宫粘连,伴大片坏死。子宫下方见一8.5 cm×8.0 cm×11.0 cm大小囊实性肿物,囊内充满清亮液体,实性部分切面呈灰白色,质韧伴坏死,与肿物粘连的肠管长18 cm,黏膜面未见明显异常;见灰白色软组织肿物2块,切面可见坏死;腹壁肿物呈灰白色,质软,4.5 cm×1.5 cm×1.0 cm大小,伴坏死;肠周淋巴结49枚。光镜下见各肿物内为大片化脓性病灶,其间可见成团的放射状菌丝,伴大量泡沫细胞反应的肉芽肿性炎(图1d)。病理诊断:腹腔器官、全子宫及双附件放线菌病,累及结肠外膜及膀胱;肠周淋巴结反应性增生。
术后诊断:盆腹腔放线菌病。给予青霉素480万U,亚胺培南-西司他丁钠1.0 g每日3次静脉滴注,连续测体温正常及复查血象无异常后停用亚胺培南-西司他丁钠,继续应用青霉素。术后恢复好,出院后于社区医院继续应用青霉素480万U每日2次静脉滴注,连续4周。4周后来院复查B超未见异常,继续巩固用药3个月,随访1年未见异常。
3 讨论
3.1 发病原因 放线菌在正常的寄生部位(口腔、鼻咽部、胃肠道和女性生殖系统)不致病,当人体抵抗力降低或组织创伤时管腔黏膜破裂或管腔全层破裂,放线菌转移到黏膜下层及体腔,在另一些细菌的协同作用下而致病[6]。腹部放线菌病常起源于阑尾穿孔后[7],男性多于女性[2]。近年来女性盆腔放线菌病的发病呈上升趋势[8],主要与放置IUD增多有关[8-10],有些患者甚至在取出IUD后发病,可能为IUD刺激使子宫内膜不同程度受损、宫内菌群失调、子宫内膜血供不足所致。Cobellis等[11]认为绝经后更易发生放线菌病,绝经后无月经血清除放线菌感染的内膜可能是发病原因。目前国内外盆腹腔放线菌病报道均为个案,Galata等[12]报道1例同时有浸润性腹壁、腹腔放线菌病,并伴盆腔内尿道梗阻患者,具有易被忽略的IUD置入史(IUD已取出8年)。近年国内有2例盆腔放线菌病个案报道,1例行全子宫、双附件+直肠前壁修补手术,有IUD置入史15年[13];另一例未明确有IUD置入史[14]。
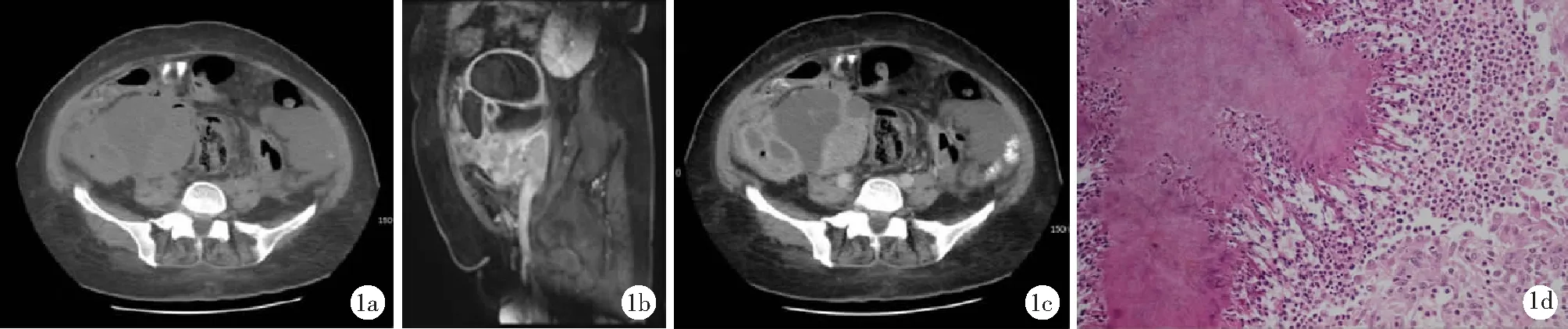
图1 盆腹腔放线菌病患者检查所示
1a、1b.腹盆CT平扫+增强扫描示:右侧中下腹巨大含气混合性包块,与周围肠管及增大子宫关系密切且粘连;1c.盆腔MRI增强扫描示:双侧附件、宫颈异常信号,子宫肌层信号不均匀;1d.光学显微镜下可见放射状菌丝,周围中性粒细胞浸润
3.2 临床特点 盆腹腔放线菌病可引起脓肿,可累及膀胱、直肠、乙状结肠等脏器[15]。盆腔放线菌病最常见的3种症状是腹痛、体重下降和阴道异味分泌物,60%的患者合并发热,且临床表现要轻于病灶的严重程度[16],严重者形成窦道或瘘管,比较固定且边界不清的实性包块,甚至形成“冰冻骨盆”等。患者C-反应蛋白可升高,血红蛋白降低,红细胞沉降率增快,CA125轻度升高,并可出现肾盂扩张或肾积水等。据报道腹盆型放线菌病最常累及器官有阑尾、盲肠、结肠、胃、肝、胰腺、直肠、盆腔及腹壁[5]。术中探查均有典型的盆腹腔粘连病灶,术中病理检查多提示脓肿壁组织及炎症[17]。本例临床表现为腹部肿块、浸润腹壁且活动度小,体重下降,有腹痛、便血、消瘦、发热、尿频、尿急,具有易被忽略的IUD置入史,已绝经7年,同时有糖耐量受损表现。本例病灶侵犯子宫、双附件、回盲部、乙状结肠、直肠上段、膀胱壁、盆腔壁等多部位,如此多脏器的广泛浸润性病变实属少见。
3.3 诊断要点 盆腹腔放线菌病诊断依据为:①有慢性化脓性炎症,伴肿块、广泛粘连,以及窦道和瘘管形成;②脓液中找到硫黄颗粒[18];③显微镜下见广泛炎性浸润、坏死及脓肿,炎性肉芽组织增生,紫红色云雾状菌落,Gram染色阳性。CT及MRI影像学检查对本病诊断缺乏特异性,但在判断腹腔脏器的受累范围及识别肿块壁特征等方面仍有较明确的诊断意义[12,18]。本例术后病理检查示大片化脓性病灶,其间可见成团的放射状菌丝,伴大量泡沫细胞反应的肉芽肿性炎,放线菌病诊断明确。
3.4 误诊原因 盆腹腔放线菌病具有侵袭性病变的临床表现,极易误诊为恶性肿瘤,术前很难确诊,文献报道术前确诊率<10%[5,16,19],多数在术后病理检查结果回报后才能明确诊断[12-14,20-22]。本例误诊原因为:①对放线菌病缺乏认识:放线菌病临床罕见,临床医生对其认识不足,加之患者主要表现为腹盆腔巨大占位性病变,且有恶病质表现,故先入为主考虑恶性肿瘤。②鉴别诊断困难:本例不具有感染性疾病的典型临床表现,症状体征缺乏特异性,且术前肿瘤标志物有一定程度升高,血尿细菌培养阳性率低,临床及影像学表现类似恶性肿瘤,导致鉴别诊断困难。本病CT及MRI影像学特征一般为盆腔含气混合性包块,侵及周围器官,缺乏特异性,难以鉴别盆腔炎性疾病和恶性肿瘤。
3.5 防范误诊措施 提高临床医生对放线菌病的认知程度,临床工作中应拓宽诊断思维,对于临床表现类似恶性肿瘤的患者应注意鉴别有无放线菌病的可能。细菌培养及菌群鉴定是诊断该病的确凿依据,但放线菌生长缓慢,需厌氧或微需氧培养,临床实验室应开展更可靠的现代分类学方法。术中在无明确恶性肿瘤证据的情况下,宜先取材送检,除外恶性肿瘤,避免手术过度治疗。
3.6 治疗原则 放线菌病的首选药物治疗方案为大剂量足疗程青霉素应用,建议予青霉素每日1800万~2400万U静脉滴注,连用2~6周,然后改2~4 g/d口服,连用6~12个月[23-24]。但近年来治疗上强调个体化,具体治疗方案取决于病变情况、感染部位,是否接受手术以及治疗的临床和影像学反应。治疗中需强调大剂量、长疗程应用以防复发,同时对妇科病变者需考虑IUD置入因素所致可能。研究显示,放线菌对多种抗生素敏感,当青霉素过敏或耐药时可选用磺胺类、红霉素、多西环素、四环素等药物,另有报道左氧氟沙星对放线菌病也有一定疗效[25]。对病情进展快速的放线菌感染患者而言,通常为混合性感染,应联合应用广谱抗生素治疗。
经内科治疗无效、有脓肿或窦道形成的复杂性放线菌感染者需行手术治疗。虽然术中探查高度可疑病变由炎症引起,但仍应不除外肿瘤合并感染的可能,为安全性因素考虑,手术需广泛彻底清除病灶[12]。目前观点认为,有包块者需在避免对患者造成不必要损伤的原则下尽早手术,目的在于明确诊断。在术前、术中正确诊断的基础上,手术可以缩小病灶范围,增加药物的穿透能力,从而缩短药物的疗程并减少用药剂量,以增强疗效,降低复发率;同时可一并切除坏死组织和瘘管,解除压迫和梗阻。手术中宜先多点取材送检,以避免误诊恶性肿瘤及过度治疗。需注意的是,手术应彻底,手术或引流不彻底是术后复发的根源。Fiorino[16]总结92例盆腔放线菌病,其中16例行肠道切除,2例行膀胱切除。目前手术结合大剂量、长疗程的抗生素治疗后,本病治愈率约为90%。
本例因病变侵袭广泛并已形成肠瘘等,具备手术适应证,但术中在无明确恶性肿瘤证据的情况下,宜先取材送检,待病理检查结果回报后再决定下一步的处理。本例根据手术探查情况行广泛脏器切除,因严重广泛的盆腹腔粘连,手术范围难以缩小,未行淋巴清扫术,无明显手术并发症,术后半年仅有轻微短肠综合征,术后给予长期足疗程的青霉素治疗,随访1年效果良好,生存质量可。
综上所述,盆腹腔放线菌病属临床少见的隐匿性化脓性感染性疾病,因症状不典型,常形成包块侵及盆腹腔周围组织结构,易误诊为卵巢恶性肿瘤。因此,临床发现有IUD置入史伴盆腔包块患者,当怀疑恶性盆腔肿瘤时应首先除外放线菌病,术中多点取材行快速冷冻病理检查可明确诊断。
[1] Acevedo F, Baudrand R, Letelier L M,etal. Actinomycosis: a great pretender. Case reports of unusual presentations and a review of the literature[J].Int J Infect Dis, 2008,12(4):358-362.
[2] Garner J P, Macdonald M, Kumar P K. Abdominal actinomycosis[J].Int J Surg, 2007,5(6):441-448.
[3] 刘路鹏,钱叶勇,柏宏伟,等.肾放线菌病1例[J].临床军医杂志,2016(2):216-218.
[4] 朱莉军,张国志.腰部软组织放线菌病1例并文献复习[J].疑难病杂志,2013,12(4):319-320.
[5] Gurban C V, Andrica F M, Citu C,etal. Combined Therapies in Actinomycosis[J].REV CHIM(Bucharest), 2016,67(1):171-173.
[6] 罗营,糜若然.放线菌病和盆腔放线菌病[J].国外医学(妇产科学分册),2001,28(3):164-166.
[7] Putman H C Jr, Dockerty M B, Waugh J M. Abdominal actinomycosis; an analysis of 122 cases[J].Surgery, 1950,28(5):781-800.
[8] Valour F, Senechal A, Dupieux C,etal. Actinomycosis: etiology, clinical features, diagnosis, treatment, and management[J].Infect Drug Resist, 2014,7:183-197.
[9] EI Amine El Hadj O, Laabidi B, Msakni I,etal. Abdomino-pelvic actinomycosis associated with an intrauterine device[J].Tunis Med, 2011,89(8-9):722-723.
[10]许颖,陈静,刘亚红.宫内节育器与盆腔放线菌病的关系[J].河北医药,2009(15):1984-1985.
[11]Cobellis L, Messalli E M, Pierno G. Pelvic actinomycosis in menopause: a case report[J].Maturitas, 2001,39(1):79-81.
[12]Galata C L, Vogelmann R, Gaiser T,etal. Abdominopelvic actinomycosis in three different locations with invasion of the abdominal wall and ureteric obstruction: An uncommon presentation[J].Int J Surg Case Rep, 2015,12:48-51.
[13]彭田芳,周彦杰.盆腔放线菌病1例报告及文献分析[J].现代妇产科进展,2014,23(7):591-592.
[14]周遵伦,周金年.盆腔放线菌病1例临床分析[J].现代妇产科进展,2010,19(9):718,720.
[15]张淑芳,陈瑛,张永东.肺放线菌病的影像学表现[J].中国现代医生,2013,51(4):89-90,92.
[16]Fiorino A S. Intrauterine contraceptive device-associated actinomycotic abscess and Actinomyces detection on cervical smear[J].Obstet Gynecol, 1996,87(1):142-149.
[17]郝小云,王晓虹,刘茜,等.卵巢放线菌病临床病理分析及文献复习[J].临床误诊误治,2007,20(11):1-3,封3.
[18]Hildyard C A, Gallacher N J, Macklin P S. Abdominopelvic actinomycosis mimicking disseminated peritoneal carcinomatosis[J].BMJ Case Rep, 2013,2013.pii:bcr2013201128.
[19]孙元亮,罗东兰,陈正贤.肺放线菌病误诊为周围型肺癌临床分析[J].中国综合临床,2009,25(7):712-714.
[20]高伟,傅龙云,许正昌,等.盆腔放线菌病误诊为乙状结肠癌[J].临床误诊误治,2003,16(1):72.
[21]汤晓义,尚跃东,李琦.右侧咽喉部放线菌病1例报告[J].临床误诊误治,1994,7(3):126.
[22]刘艳丽,李永杰,陈静昌,等.肝放线菌病合并肝脓肿误诊为肝癌[J].临床误诊误治,2004,17(11):790-791.
[23]Wong V K, Turmezei T D, Weston V C. Actinomycosis[J].BMJ, 2011,343:d6099.
[24]赵芳,孙丽芳.盆腔放线菌病的诊治研究进展[J].疑难病杂志,2008,7(10):638-639.
[25]Ferreira Dde F, Amado J, Neves S,etal. Treatment of pulmonary actinomycosis with levofloxacin[J].J Bras Pneumol, 2008,34(4):245-248.
Misdiagnosed Analysis and Lliterature Review for Abdominopelvic Actinomycosis with Invasion of Multiple Organs
LI Chen-xia1, ZHANG Yun-xin2
(1. Department of Gynaecology and Obstetrics, Haidian Section of the Third Hospital of Peking University, Beijing 100080, China; 2. Department of Pathology, 305 Hospital of PLA, Beijing 100017, China)
Objective Aim To investigate clinical characteristics and misdiagnosed causes of abdominopelvic actinomycosis in order to avoid misdiagnosis. Methods Clinical data of 1 patient with widely abdominopelvic actinomycosis was retrospectively analyzed, and related literature review was also reviewed. Results A 57-years-old female was admitted for abdominal distension, abdominal pain, weight loss, dark stools and intermittent fever for more than 1 month. A huge pelvic occupying lesion, invading multiple organs, thickening endometrium and slightly increased levels of tumor markers were found by many kinds of iconography examinations. Ovarian neoplasm and adenomyosis were diagnosed. A 15 cm×18 cm×20 cm size of cystic-solid mass in right pelvic cavity was found during operation research, which had invaded uterus, annex, ileocecal junction, sigmoid colon, upper rectum and apex vesicae, and cytoreductive surgery was performed. Pathological analysis after the operation showed large-area purulent lesion and conglobate actinomycosis among it with lots of foam cells reacting granulomatous inflammation, and abdominopelvic actinomycosis was confirmed. Large dose enough-time Benzylpenicillin therapy was given after the operation, and no recurrence was found during 1-year follow-up. Conclusion Abdominopelvic actinomycosis usually forms mass and invading pelvic and surrounding tissues, and it is easily misdiagnosed of ovarial cancer. Histopathologic examination is the gold standard for confirmation of actinomycosis.
Actinomycosis; Pelvic; Abdominal; Misdiagnosis; Ovarian neoplasms
100080 北京,北京大学第三医院海淀院区妇产科(李晨霞);100017 北京,解放军305医院病理科(张鋆歆)
R519.1
A
1002-3429(2017)04-0010-04
10.3969/j.issn.1002-3429.2017.04.003
2016-11-23 修回时间:2017-01-23)

