老年2型糖尿病病人合并甲状腺结节的影响因素
近年来,随着生活水平升高、生活方式改变及人均寿命延长等原因,老年人群中2型糖尿病的发病率持续升高。甲状腺结节亦是内分泌系统疾病,有研究表明糖尿病与甲状腺疾病的发生有相关性,自身免疫机制及遗传基因可能是两者共同的发病基础[1]。本研究纳入406例老年糖尿病病人,分为甲状腺结节组与无甲状腺结节组,探讨糖尿病病人发生甲状腺结节的相关危险因素,为临床上老年糖尿病病人中甲状腺结节的防治提供参考。
1 资料与方法
1.1 一般资料 选取2015年3月至2016年11月在新疆医科大学第二附属医院老年病科就诊的406例老年2型糖尿病病人作为研究对象,采用世界卫生组织(WHO)1999年的糖尿病诊断及分型标准,年龄60~74岁,排除标准:有甲状腺功能亢进症或甲状腺功能减退症或服用影响甲状腺功能药物者;有糖皮质激素、组胺类、呋塞米、胺碘酮和镇静类药物服用史;有其他内分泌疾病、免疫系统疾病及恶性肿瘤等;有严重重要脏器功能受损及肝肾功能不全者。根据甲状腺超声检查结果将406例研究对象分为甲状腺结节组(结节组)与无甲状腺结节组(对照组)。结节组平均年龄(66.7±6.3)岁,对照组平均年龄为(67.3±6.4)岁。
1.2 研究方法及指标 (1)记录研究对象病程、年龄、性别、民族、身高、体质量,检测糖化血红蛋白(HbA1c)、空腹血糖(FPG)、甲状腺功能及甲状腺自身抗体水平,并计算胰岛素抵抗指数(HOMA-IR)。于清晨8时空腹采集血清标本。HbA1c采用液相色谱法检测,参考值范围为4%~6%;胰岛素由化学发光法测得,HOMA-IR=空腹胰岛素(mU/L)×空腹血浆葡萄糖(mmol/L)/22.5;甲状腺功能及甲状腺自身抗体包括总三碘甲腺原氨酸(TT3)、总甲状腺素(TT4)、促甲状腺激素(TSH)、甲状腺球蛋白抗体(TgAb)、甲状腺过氧化物酶抗体(TPOAb),采用化学发光法测定。(2)所有研究对象均行甲状腺超声检查:选用Philip-IU-Elite-2233型号的仪器,设置探头频率为9~12 MHz,病人取仰卧位,充分暴露颈部,对病人双侧甲状腺进行扫描。记录甲状腺形态及大小;有结节者记录其大小、部位、形态等。

2 结果
2.1 2组间一般资料及甲状腺功能比较 2组间比较,性别、体质量指数(BMI)、HbA1c及HOMA-IR差异有统计学意义(P<0.05),见表1。结节组TSH水平高于对照组,TPOAb低于对照组,差异有统计学意义(P<0.05),见表2。
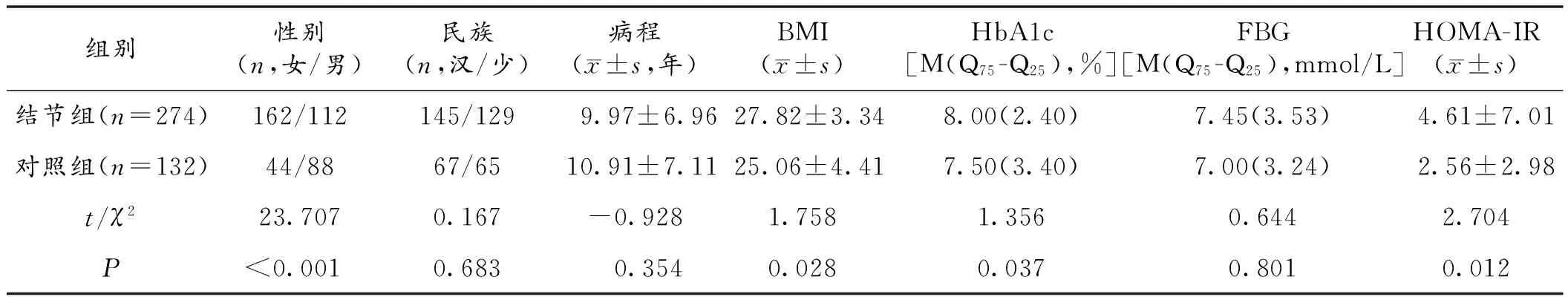
表1 2组间一般资料比较

表2 2组间甲状腺功能比较[M(Q75-Q25)]
2.2 老年2型糖尿病病人合并甲状腺结节的相关危险因素 以是否患有甲状腺结节为因变量,以性别、BMI、HbA1c、HOMA-IR、TSH、TPOAb为自变量,行多因素Logistic回归分析,结果显示:女性、HbA1c升高、HOMA-IR升高是老年2型糖尿病病人合并甲状腺结节的危险因素,见表3。

表3 2型糖尿病病人合并甲状腺结节的危险因素
3 讨论
2型糖尿病和甲状腺疾病是内分泌系统的常见病、多发病。大量流行病学资料表明,甲状腺疾病的分泌异常可以影响血糖水平,进一步参与2型糖尿病的发生,而糖尿病病人中甲状腺疾病患病率明显升高,尤其在老年糖尿病人群中甲状腺结节的发生更为常见[2]。
本研究发现,该地区住院老年2型糖尿病病人中甲状腺结节检出率为67.5%,其中女性甲状腺结节发病率较男性病人高,是老年2型糖尿病病人发生甲状腺结节的危险因素,与Hongwei等[3]研究一致。大量研究表明,甲状腺结节发病机理与雌激素分泌增多相关。结节组病人BMI、HbA1c及HOMA-IR高于对照组。胰岛素抵抗是2型糖尿病主要发病机理,可刺激甲状腺细胞的增生、增殖[4]。王朝迅等[5]研究表明胰岛素抵抗者容易形成甲状腺结节。
Diez等[6]研究表明,甲状腺滤泡上皮细胞可以分泌甲状腺激素,而甲状腺激素可以促进胰岛素的合成及释放,高水平的血糖亦可影响甲状腺的合成及代谢,血糖及甲状腺激素可相互影响,甲状腺结节的发生与甲状腺功能异常密切相关。有研究指出,T2DM中新诊断的甲状腺功能异常以亚临床甲减最常见(>40%)[7],与本研究中结节组TSH水平高于对照组相符合,可能是本研究中结节组TSH水平高于对照组的原因。本研究中结节组TPOAb水平低于对照组,TPOAb升高多见于桥本氏甲状腺炎、Graves病等,本研究结果与既往一些研究不符。有研究表明,80岁以上老年糖尿病病人中甲状腺结节检出率高达90%[8]。研究表明,胰岛素抵抗可能引起高糖代谢紊乱,通过影响甲状腺激素代谢,影响体内环境稳态致酸碱平衡紊乱及代谢紊乱,进而影响下丘脑-垂体-甲状腺轴的功能,长期功能紊乱可致甲状腺结节发生[9]。在既往研究中,种族、遗传与甲状腺结节形成有关[10]。本研究利用本地区多民族优势,也把不同民族受试者纳入研究中,但甲状腺结节的发病情况在汉族和本地区少数民族中未发现有明显差异,这可能是受试者均长期居住在新疆地区,逐渐形成相似的饮食、生活习惯,使本具有不同种族的基因差异在疾病的表现上受到影响。
本研究多因素Logistic回归分析结果示女性、HbA1c升高、HOMA-IR升高是老年2型糖尿病病人发生甲状腺结节的相关危险因素。提示老年女性、高血糖水平及胰岛素抵抗病人易伴发甲状腺结节,宜及时完善甲状腺超声检查,避免甲状腺结节的漏诊,并给予及时治疗。
[参考文献]
[1] Tamez-Pérez HE,Martinez E,Quintanilla-Flores DL, et al. The rate of primary hypothyroidism in diabetic patients is greater than in the non-diabetic population. An observational study[J]. Med Clin(Barc),2012,138(11):475-477.
[2] Besseseu DH. Update on obesity[J]. J Clin Endocrinol Metab, 2008,93(6):2027-2034.
[3] Guo H, Sun M, He W, et al. The prevalence of thyroid nodules and its relationship with metabolic parameters in a Chinese community-based population aged over 40 years[J]. Endocrine,2014,45(2):230-235.
[4] Mohan S, Baylink DJ, Pettis JL. Insulin-like growth factor (IGF)-binding proteins in serum-do they have additional roles besides modulating the endocrine IGF actions?[J]. J Clin Endocrinol Metab, 1996, 81(11):3817-3820.
[5] 王朝迅.2型糖尿病与甲状腺结节相关性的研究[J].中国医学创新,2012,9(36):7-8.
[6] Diez JJ,Sanchez P,Iglesias E. Prevalence of thyroid dysfunction in patients with type 2 diabetes[J].Exp Clin Endocrinol Diabetes,2011,119(4):201-207.
[7] Chubb SA, Davis WA, Inman Z, et al. Prevalence and progression of subclinical hypo-thyroidism in women with type 2 diabetes:the Fremantle Diabetes Study[J].Clin Endocrinol (Oxf),2005,62(4):480-486.
[8] Phitayakorn R, Super DM, McHenry CR. An investigation of epidemiologic factors associated with large nodular goiter[J].J Surg Res,2006,133(1):16-21.
[9] Anil C, Akkurt A, Ayturk S, et al. Impaired glucose metabolism is a risk factor for Increased thyroid volume and no moderate iodine deficient area [J].Metabolism,2013,62(7):970-975.
[10] 陈璐璐. 甲状腺结节的病因和诊治研究进展[J].临床内科杂志,2004,21(6):368-370.

