乳腺癌病理分型与肿瘤标志物阳性率之间的相关性观察
李淼
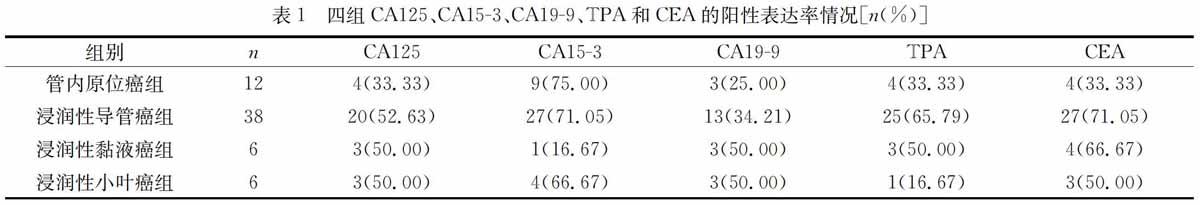
【摘 要】 目的 : 研究乳腺癌病理分型与肿瘤标志物阳性率之间的相关性。方法 : 选取2014年10月至2017年10月在本院病理科进行诊治的62例乳腺癌患者,采取免疫组化染色法判定患者的病理分型。并按照其病理分型的差异分为导管内原位癌组(n=12例)、浸润性导管癌组(n=38例)、浸润性黏液癌组(n=6例)以及浸润性小叶癌组(n=6例)。检测四组的糖类抗原125(CA125)、糖类抗原15-3(CA15-3)、糖类抗原19-9(CA19-9)、组织多肽特异性抗原(TPA)和癌胚抗原(CEA)的表达情况。结果 : 管内原位癌组的CA125、CA19-9和CEA阳性表达率最低,浸润性黏液癌组的CA15-3阳性表达率最低,浸润性小叶癌组的TPA阳性表达率最低。结论 : 乳腺癌病理分型与肿瘤标志物阳性率之间具有较高的相关性,可以为临床血清学肿瘤标志物初步诊断乳腺癌患者的病理分型提供可靠的参考依据。
【关键词】 乳腺癌;病理分型;CA125;CA15-3;CA19-9;TPA;CEA
随着现代分子生物学以及基因组学的日益发展,已有多项研究表明,乳腺癌患者的病理分型能对肿瘤的生物学行为进行准确地反映,而且患者基因表型的差异能对化疗药物的敏感性造成影响[1-2]。本研究主要探讨乳腺癌病理分型与肿瘤标志物阳性率之间的相关性,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年10月至2017年10月在本院病理科进行诊治的62例乳腺癌患者,其中,三发病灶者2例,双发病灶者7例,单发病灶者53例。采取免疫组化染色法判定患者的病理分型。并按照其病理分型的差异分为导管内原位癌组(n=12例)、浸润性导管癌组(n=38例)、浸润性黏液癌组(n=6例)以及浸润性小叶癌组(n=6例)。导管内原位癌组12例,年龄32~79岁,平均(45.38±14.21)岁。浸润性导管癌组38例,年龄3~79岁,平均(44.29±13.78)岁。浸润性黏液癌组6例, 年龄31~78岁,平均(44.63±15.74)岁。浸润性小叶癌组6例,年龄31~80岁,平均(46.13±12.58)岁。
1.2 研究方法
检测四组的糖类抗原125(CA125)、糖类抗原15-3(CA15-3)、糖类抗原19-9(CA19-9)、组织多肽特异性抗原(TPA)和癌胚抗原(CEA)的表达情况。分析导管内原位癌组、浸润性导管癌组、浸润性黏液癌组以及浸润性小叶癌组的CA125、CA15-3、CA19-9、TPA和CEA的阳性表达率。
1.3 统计学分析
采用SPSS 21.0软件对所得数据进行处理,计量资料采用( ±s )表示,用t进行检验;计数资料以率进行描述,行χ2检验。当P<0.05时表示差异有统计学意义。
2 结果
管内原位癌组的CA125、CA19-9和CEA阳性表达率最低,浸润性黏液癌组的CA15-3阳性表达率最低,浸润性小叶癌组的TPA阳性表达率最低,组间比较差异有统计学意义(P<0.05)。见表1。
3 讨论
临床上对早期乳腺癌患者的辅助诊断方法包括乳腺钼靶片检测、乳腺彩色多普勒检查和核磁共振成像检查等。在中国,乳腺癌患者中有56%为绝经前患者,其中大约60%病理证实雌激素受体为阳性,对女性的健康造成严重的危害[3-4]。研究发现,乳腺癌患者通常具有以下的高危因素:未育、月经初潮较早、未哺乳、乳腺腺体致密、乳腺增生、物理因素、家族遗传史和化学因素等[5-6]。通过对血清中的标志性肿瘤标记物的表达情况进行检测,不但可以对肿瘤进行诊断,而且可以有效预测转归、治疗效果以及获得性耐药情况[7-8]。CEA不仅可以用于消化道恶性肿瘤疾病的诊断,还能辅助诊断乳腺癌、肺癌和胰腺癌患者。由于CA-153抗原主要来源于人体的乳腺癌组织,因而CA-153对乳腺癌具有较高的诊断价值[9]。TPA与肿瘤细胞的增殖以及分裂具有紧密的相关性。CA125在乳腺癌患者中的阳性表达率为24%。本研究结果发现,管内原位癌组的CA125、CA19-9和CEA阳性表达率最低,浸润性黏液癌组的CA15-3阳性表达率最低,浸润性小叶癌组的TPA阳性表达率最低。表明病 理分型不同的乳腺癌患者的血清肿瘤标志物的阳性表达率 也具有较大的差异。
综上所述,乳腺癌病理分型与肿瘤标志物阳性率之间具有较高的相关性,可以为临床血清学肿瘤标志物初步诊断乳腺癌患者的病理分型提供可靠的參考依据。
参考文献
[1] 张美玲,董恒进.乳腺癌基因分型与血清肿瘤标志物表达的相关性分析[J].中国现代应用药学,2017,34(01):111-115.
[2] 王松,薛文华,赵晓玉,等.多西他赛、表柔比星联合环磷酰胺对不同分子分型乳腺癌患者临床疗效及肿瘤标志物表达的影响[J].中国药房,2017,28(23):3212-3216.
[3] 王丽娜,张崇建,李连方,等.三阴性乳腺癌表柔比星和环磷酰胺联合紫杉醇周疗新辅助化疗临床观察[J].中华肿瘤防治杂志,2015,22(03):211-215.
[4] 王斌,付肥郭,王学究,等.改良根治术及保乳术治疗早期乳腺癌的对比研究[J].实用临床医药杂志,2015,19(13):47-49.
[5] 邵志敏,李俊杰.2015版《中国抗癌协会乳腺癌诊治指南与规范》:外科部分解读[J].中华乳腺病杂志(电子版),2016,10(01):1-5.
[6] 梁铭,欧冰,吴嘉仪,等.超声弹性成像和超声造影对早期乳腺癌诊断价值的研究[J].中国超声医学杂志,2015,31(10):907-909.
[7]黄小茹,谌力群,潘海锋.核磁共振联合肿瘤标志物在鉴别诊断乳腺癌的应用研究[J].中国现代药物应用,2016,10(14):72-73.
[8] 陈传喜.新辅助化疗对晚期乳腺癌患者血清肿瘤标志物及转移浸润相关指标的影响[J].海南医学院学报,2016,22(02):172-174.
[9] 刘中,李希宁,罗志琴,等.肿瘤标志物阳性率与乳腺癌病理分型的相关性分析[J].检验医学,2017,32(05):446-448.

