Coflex非融合固定术对腰椎不稳患者腰椎曲度与活动度的影响
杜鑫冲,王军,马朋朋,杨毅鹏,杨新明,张鑫 (河北北方学院附属第一医院,河北张家口075000;河北医科大学第三医院)
腰椎疾病患者早期就诊多主诉下腰痛伴或不伴下肢症状,病史长短不一[1]。下腰痛发病早、易复发,且呈慢性迁延趋势。患者由于长期慢性下腰痛导致生活、工作质量降低[2]。当机体失去代偿机制,腰椎长期失去稳定性,会伴随腰痛或下肢痛及神经压迫症状[3]。腰椎整体矢状曲度及活动度在腰椎不稳退变进程中的变化尚缺乏临床研究。本研究探讨Coflex非融合固定术对腰椎不稳患者腰椎曲度与活动度的作用,并与融合术进行比较,为改善腰椎不稳手术患者的预后提供参考。
1 资料与方法
1.1 临床资料 选取2014年8月~2016年8月河北北方学院附属第一医院收治的腰痛患者119例,纳入标准:年龄<60岁;腰椎间盘突出主要致病节段均为L4~5;自愿签署知情同意书。排除标准:既往有腰部手术史及其他腰椎疾病史;术前邻近节段已有退变;术前合并有新鲜骨折、感染、肿瘤、重度骨质疏松、类风湿性关节炎、强直性脊柱炎、其他神经系统疾病;有吸毒史,滥用药物或乙醇。其中单纯慢性下腰痛51例(单纯下腰痛组),腰痛3个月以上,无腰部外伤及手术史,排除伴腰骶移行椎者;男29例、女22例,年龄31~57(43.3±3.1)岁,腰痛病程(3.5±0.5)年。腰椎不稳68例(腰椎不稳组),经X线测量相邻节段椎体成角>15°,或滑移>3 mm;男36例、女32例,年龄31~56(42.9±2.7)岁,腰痛伴腰椎不稳病程(3.6±0.8)年。同期选择本院查体健康者41例(健康对照组),男20例、女21例,年龄31~56(42.4±3.3)岁。三组性别、年龄比较差异无统计学意义(P均>0.05);腰椎不稳组与单纯下腰痛组病程比较差异无统计学意义(P>0.05)。采用随机数字表法将腰椎不稳组均分为融合术组与非融合术组。融合术组男19例、女15例,年龄31~56(42.7±3.1)岁,病程(3.7±0.6)年;非融合术组男17例、女17例,年龄32~55(43.5±2.4)岁,病程(3.6±0.7)年。融合术组与非融合术组性别、年龄、病程比较差异无统计学意义(P均>0.05),具有可比性。本研究经医院伦理委员会批准。
1.2 治疗方法 腰椎不稳患者给予全麻后取俯卧位,用C型臂X线机透视定位,以L4~5椎间隙为中心,向后行长约4 cm切口,分离皮肤及组织,沿棘突两侧切开腰背筋膜,暴露椎板及关节突。融合术组采用Margel法进行手术,常规椎管减压,彻底摘除及刮除融合椎体间的椎间盘组织及上下运动终板,植入融合器;非融合术组在常规椎管减压、摘除髓核后,从棘突上锐性剥离L4~5棘上韧带,将其牵引呈前屈位,在棘突间安装Coflex,进行非融合固定。
1.3 腰椎矢状曲度及腰椎活动度测量 测量入选者腰椎矢状曲度及腰椎活动度,对比不同组别间腰椎矢状曲度及腰椎活动度差异性。入选者均拍腰椎正侧位X片,以L1~S1椎体上的终板夹角为腰椎矢状曲度;以腰椎过伸位与过屈位L1~S1椎体上的终板夹角差值为腰椎活动度。
1.4 疗效评价标准 参考文献[4]方法。于术后3个月采用Macnab疗效评价标准进行疗效评估。优:术后患者症状完全消失,能够恢复正常生活、工作,且腰痛未复发;良:术后患者主要症状体征明显改善,活动轻度受限,偶尔伴腰腿痛;可:术后患者主要症状体征缓解,但仍间歇性出现腰部疼痛,影响正常生活、工作;差:术后患者症状体征无改善或恶化。
1.5 脊柱功能障碍评价 分别于术前及术后3个月采用Oswestry功能障碍指数(ODI)对脊柱功能障碍进行评估[5]。问卷包括10个问题,每个问题6分,患者需根据自身情况进行选择。ODI=实际得分总和/50×100%。ODI越高说明其脊柱功能障碍越严重。

2 结果
2.1 三组腰椎矢状曲度及腰椎活动度比较 腰椎不稳组、单纯下腰痛组、健康对照组矢状曲度分别为43.98°±6.81°、44.07°±7.33°、49.88°±9.75°;腰椎活动度分别为47.58°±6.32°、39.04°±7.88°、35.01°±6.52°;健康对照组、单纯下腰痛组矢状曲度比较差异无统计学意义(P>0.05),单纯下腰痛组腰椎活动度低于健康对照组(P<0.05)。腰椎不稳组矢状曲度高于其他两组,腰椎活动度低于其他两组(P均<0.05)。
2.2 非融合术组与融合术组治疗效果比较 非融合术组治疗后优28例、良3例、可2例、差1例,优良率为91.2%;融合术组治疗后优20例、良4例、可6例、差4例,优良率为70.6%。非融合术组优良率高于融合术组(P<0.05)。
2.3 非融合术组与融合术组手术前后ODI、腰椎矢状曲度、活动度比较 术前两组ODI、腰椎矢状曲度、活动度比较差异无统计学意义(P均>0.05);术后3个月两组ODI值、腰椎矢状曲度较术前降低(P均<0.05),腰椎活动度较术前升高(P<0.05),且非融合术组变化更明显(P均<0.05)。见表1。
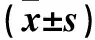
表1 非融合术组与融合术组手术前后ODI、腰椎矢状曲度、活动度比较
3 讨论
随年龄增长腰椎呈退行性改变,如间盘含水量下降、间盘高度丢失、小关节退变及脊柱韧带改变等。此时在生理载荷下腰椎各结构不能维持其与椎体间正常位置关系,从而逐渐失去稳定性[6]。腰椎不稳是机体失代偿的结果。机体失代偿严重者临床常见腰椎滑移、侧凸畸形等,常伴有脊髓或神经压迫症状。
腰椎矢状曲度与腰椎活动度可从整体上对腰椎的稳定性进行综合评估,可准确评估下腰痛伴或不伴腿部疼痛的患者腰椎退变的时期及进展[7]。本研究结果显示,腰椎矢状曲度在健康对照组、单纯下腰痛组、腰椎不稳组中依次升高,腰椎活动度在三组中依次降低,其中腰椎不稳组腰椎矢状曲度及腰椎活动度与其余两组比较差异有统计学意义。验证了腰椎矢状曲度、腰椎活动度与腰椎退行性疾病发展有关。
融合术虽为脊柱外科“金标准”,但Schmier等[8]曾报道,融合术后患者脊柱节段代偿性关节活动度会增加,脊柱相邻节段易发生退变,且该退变现象因固定节段、随访时间等不同发生率为3.9%~41.0%。采用Coflex非融合系统则在相邻节段基础上进行改进,固定不仅不会影响腰椎总体活动度,而且可以限制关节一定范围的后伸活动,能有效降低邻近节段退变。本研究结果验证了以上结论。采用非融合术的患者,术后优良率高于融合术组,且ODI值低于融合术组。经不同方法治疗后,两组腰椎矢状曲度较术前降低,腰椎活动度较术前升高。说明两种疗法对患者腰椎活动度都能起到一定的改善作用;但非融合术组腰椎矢状曲度低于融合术组,腰椎活动度高于融合术组。说明非融合术在维持脊柱生物学功能、改善腰椎活动度方面效果更为明显。由于腰椎间盘突出症好发于L4~5、L5~S1,Coflex手术适用于L4~5节段病变,不适合L5~S1节段病变。为保证融合术组与非融合术组具有可比性,本研究将L5~S1节段病变患者排除,仅研究腰椎间盘突出症好发于L4~5节段的患者。
综上所述,腰椎矢状曲度及腰椎活动度能够较为全面地评价腰椎退行性病变治疗效果。非融合术通过限制关节后伸活动缓解邻近节段的关节退变,能有效改善术后腰椎矢状曲度及腰椎活动度。
参考文献:
[1] Takenaka S, Aono H. Prediction of postoperative clinical recovery of drop foot attributable to lumbar degenerative diseases, via a Bayesian network[J]. Clin Orthop Relat Res, 2017,475(3):872-880.
[2] Liao Z, Wang CH, Cui WL. Comparison of allograft and autograft in lumbar fusion for lumbar degenerative diseases: a systematic review [J]. J Invest Surg, 2016,29(6):373-382.
[3] Lee SW, Kim SY. Effects of hip exercises for chronic low-back pain patients with lumbar instability[J]. J Phys Ther Sci, 2015,27(2):345-348.
[4] 王居勇,王居强,王华,等.腰椎间盘突出症阶梯式手术治疗方案的临床疗效和患者心理状况调查[J].现代生物医学进展,2016,16(28):5444-5447.
[5] 吴海挺,蒋国强,卢斌,等.Dynesys动态稳定系统治疗多节段腰椎退变性疾病的中远期临床疗效观察[J].中国骨伤,2015,28(11):1000-1005.
[6] Lee SW, Kim SY. Comparison of chronic low-back pain patients hip range of motion with lumbar instability[J]. J Phys Ther Sci, 2015,27(2):349-351.
[7] Meakin JR, Fulford J, Seymour R, et al. The relationship between sagittal curvature and extensor muscle volume in the lumbar spine[J]. J Anat, 2013,222(6):608-614.
[8] Schmier JK, Halevi M, Maislin G, et al. Comparative cost effectiveness of Coflex®interlaminar stabilization versus instrumented posterolateral lumbar fusion for the treatment of lumbar spinal stenosis and spondylolisthesis[J]. Clinicoecon Outcomes Res, 2014,18(6):125-131.
——该叫矢状脊还是矢状隆起?

