多层螺旋CT(MSCT)对超急性大面积脑梗死的诊断及鉴别价值
河南省驻马店市中心医院EICU(河南 驻马店 463000)
蔡青云
随着我国人口结构逐渐趋于老龄化,缺血性脑血管疾病的发病率呈现持续上升趋势,据统计约有10%脑梗死患者为严重大面积脑梗死,死亡率高达80%[1]。脑梗死病理分期包括超早期、急性期、坏死期、软化期、恢复期[2]。超早期又称为超急性期,为病人发病后6h内,是治疗的黄金时间,但是超急性期病变的脑组织密度变化不明显[3],因此提高大面积的脑梗死超急性期的检出率对病人的治疗至关重要。目前,超急性期脑梗死的首选检查方法主要为多层螺旋CT(MSCT)及磁共振(MRI),由于超急性脑梗死的患者多为急诊病人、常规采用CT检查,故本次研究主要分析MSCT在大面积脑梗死超急性期中的诊断及鉴别诊断价值,为节省诊疗时间、提高诊疗效果创造条件,达到早发现、早治疗的目的,现报告如下。
1 资料与方法
1.1 一般资料 本次研究对象为本院近一年(2017年2月~2018年2月)临床高度怀疑为急性大面积脑梗死的病人420例。患者年龄为45~85岁,平均(70.1±9.8)岁。平均收缩压(SBP)为(140.32±18.65)mmHg,平均舒张压(DBP)为(81.32±10.69)mmHg。体重指数为(24.63±2.12)。男女比例为201/189。有糖尿病史198人、高血压史212人、血脂异常152人、抽烟史193人、酗酒史90人、房颤史65人、冠心病87人、头部外伤史30人。临床表现为头痛191人、呕吐69人、耳鸣32人、昏迷32人、语言障碍35人、一侧肢体偏瘫68人、双侧眼球同向凝视障碍49人。
1.2 纳入标准 ①符合《各类脑血管病诊断要点》中关于脑梗死的诊断标准[4];②有脑梗死的常见临床症状;③无精神障碍、配合良好者;④无肝、肾及其严重器质性疾病;⑤患者及家属同意,并签订增强扫描同意书。
1.3 排除标准 排除标准:①无完整三个时间段内(发病0~6h、12~24h、24~72h)的CT检查资料;②合并肝、肾等严重脏器功能不全;③有精神障碍不能配合检查;④合并头部其他疾病;⑤合并恶性肿瘤疾病;⑥孕妇及哺乳期妇女。
1.4 检查方法 所有受检者均采用LightSpeed VCT 64排螺旋CT。扫描前去掉头部金属物品,被检者取仰卧位,下颌内收,两外耳孔与台面等距。以听眦线或听眉线为基线,扫描至颅顶,适当倾斜扫描机架使射线与颅底平面平行。常规扫描层厚5~10mm(疑有颅底骨折或颅内肿瘤时采用薄层扫描层厚1~2mm,层距1~2mm),扫描间隔5~10mm,管电压120kV,管电流120mA。扫描过程密切关注被检者有无不适。所有患者分别在发病0~6h、12~24h、24~72h三个时间段进行CT检查,由经验丰富的放射科医生阅片并给出详细的诊断结果。
1.5 数据处理 采用SPSS 19.0统计软件进行数据分析,MSCT诊断超急性大面积脑梗死的敏感性、准确率、特异性及发病0~6h、12~24h、24~72h三个时间段的疾病检出率以例(n)及百分数(%)形式表示,采用χ2检验,以P<0.05为差异有统计意义。
2 结 果
2.1 大面积脑梗死疑似患者CT图像 大面积脑梗死阳性CT平扫可有以下几种表现(如图1-3、图4-6):①豆状核轮廓欠清,密度与脑白质一致或稍低;②岛叶灰质、白质界限模糊,呈均一浅淡的低密度影;③脑动脉走行区斑点状高密度影;④病灶周围脑回肿胀,脑沟变浅;⑤病灶周围脑组织受挤压,如中线移位、脑室受压等。
大面积脑梗死阴性CT平扫表现:①腔隙性脑梗塞:两侧脑室及基底节区可有点片状不规则低密度灶,边缘清晰,脑裂、脑沟回增宽等脑组织萎缩表现;②脑内出血:脑实质内可见圆形或不规则形高密度影,边缘清晰,周围可有水肿,血肿范围大时占位效应明显;③正常脑实质表现。
本次研究420例临床怀疑大面积急性脑梗死中359例患者最终确诊为大面积脑梗死,余61例患者诊断为腔隙性脑梗塞或脑出血或脑部平扫正常。超急性期(0~6h),208例患者脑实质可见部分区域脑实质密度减低、基底节区模糊等大面积脑梗死阳性的影像表现,其余212例患者脑组织CT平扫为大面积脑梗死阴性表现。发病后12~24h,共339例患者出现大面积脑梗死阳性表现,梗死区范围及占位现象较前加重。发病后24~72h共359例患者出现大面积脑梗死阳性表现,原梗死灶占位表现较前明显,39例患者发生梗死后出血(如图1-3),在梗死区内可见点片状高密度影。
2.2 MSCT在大面积脑梗死患者超急性期诊断价值评估 MSCT诊断超急性期(0~6h)大面积脑梗死疾病的灵敏度为57.9%(208/359)、特异度为100.0%(61/61)、正确率为64.0%(270/420),见表1。
2.3 MSCT不同时段检出率 MRCT在大面积脑梗死患者发病0~6h、12~24h、24~72h的检出率分别为57.9%、96.9%、100.0%。
3 讨 论
脑梗死是缺血性卒中的总称,包括脑血栓形成、腔隙性脑梗塞、脑栓塞等,多见于50~60岁,患者常合并动脉粥样硬化、糖尿病、高血脂症等基础疾病,可于休息或睡眠时发病[5]。临床表现与梗死部位密切相关,常见偏瘫、偏身感觉障碍、偏盲失语,小脑脑干梗死表现为共济失调、呛咳等[5]。脑梗死在影像学上分为大面积脑梗死、分水岭脑梗死、出血性脑梗死、多发性脑梗死[6]。大面积脑梗死通常由于患者颈内动脉、大脑中动脉干及皮质阻塞,导致该动脉供血区的脑组织发生缺血缺氧进而引起局部脑组织坏死、软化[6]。其诊断标准目前国内尚无明确定义,常用的诊断依据有[7]:①梗死灶大于同侧大脑半球2/3;②梗死灶波同侧大脑半球2个脑叶及以上;③梗死灶位于大脑半球中3/5(大脑中动脉供血区)、前4/5(大脑前交通动脉、前动脉供血区)④根据梗塞计算公式[8],脑梗塞体积大小为病灶长、宽、CT层数三者的乘积,梗塞体积超过20。
脑梗死发生后的6小时称为超急性期,是该疾病治疗的关键时期[2]。对本次研究中超急性大面积脑梗死患者的CT征象分析:①脑实质密度减低(如图1),缺血缺氧后细胞内钠钾氯离子泵的能量很快消耗,泵功能衰竭,细胞内钙、钠、氯化物及水潴留,导致细胞毒性水肿,进而造成脑组织密度减低。脑组织水含量升高1%,CT值密度降低2.5HU[9]。如6小时内CT发现低密度影,则提示不可逆性脑损伤。②豆状核模糊(如图1),豆状核或基底节模糊是梗死的一个重要征象,常见于大脑中动脉梗死,是最早的及最常见的征象之一[10]。③岛带征(如图2),图像可见大脑岛叶灰质、白质界限模糊,呈均一的淡的低密度影,这个区域远离侧支循环,对脑缺血非常敏感,通常提示大脑中动脉区梗死[11]。④脑动脉高压征(如图4),CT图像中,正常血管表现为软组织密度,血栓术栓子和阻塞的血管密度增高。脑动脉高密度佂包括大脑中动脉高密度佂、大脑中动脉点征、大脑后动脉高密度佂、椎基底动脉点征[12]。⑤灰白质界限消失(如图1),梗死部位位于白质区时,改区域密度下降,与灰质之间界限逐渐模糊。⑥脑沟、脑裂变窄(如图1),梗死区周围脑组织肿胀,脑沟、脑裂受到挤压变窄。
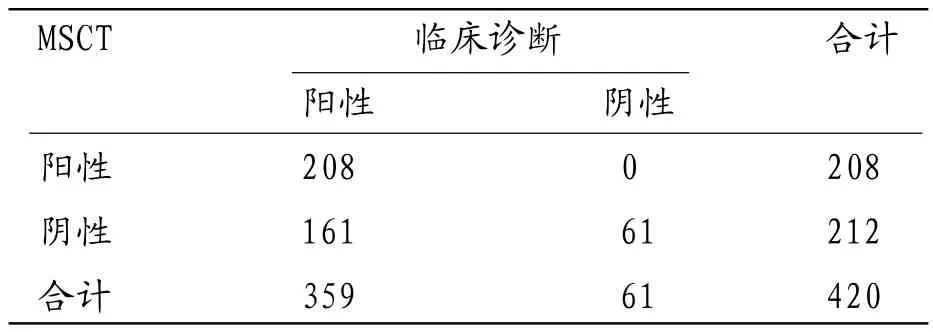
表1 MSCT的临床诊断
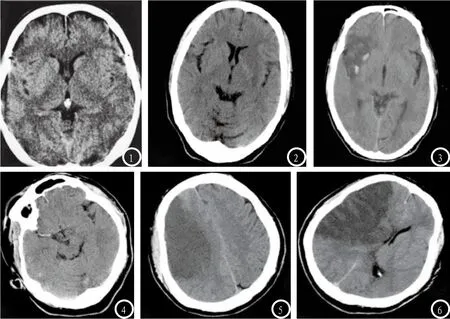
图1-3 超急性大面积脑梗塞患者部分CT图像。图1 左侧基底节区结构模糊,相应左侧外侧裂变窄,岛叶灰白质界限消失;图2 左侧岛叶密度减低,呈岛带征;图3 患者初次CT检查未见异常,发病后26h行CT复查,显示右侧额颞叶梗死后出血。图4-6 脑梗塞患者不同时间段CT检查图像。图4-6患者男性,55岁,临床表现为语言障碍、左侧肢体无力。图4为发病后4h,右侧大脑中动脉致密征,脑实质未见明显异常;图5、图6为发病24h后,右侧额颞叶可见大片状低密度影,边界欠清,右侧脑室受压变窄,中线受压明显左移。
有研究认为,检查时间不同,脑梗死在影像学检查中的出现率也不同,脑梗死发生后4~6小时脑组织发生缺血与水肿,12小时之后水肿进行性加重,出现细胞坏死,梗死部分与正常组织难以区分,24小时后水肿继续加重,梗死密度显著降低,占位效应明显,能清晰显示梗死灶,24~48小时后可因再灌注而发生梗死区出血,转为出血性梗死[13]。本次研究中大面积脑梗死患者发病0~6h、12~24h、24~72h三个时间段CT检查的检出率分别为57.9%、96.9%、100.0%,39例患者在发病24~72h后CT检查发现梗死区出血,与研究结论大致相同。
综上所述,超急性脑梗死MSCT检查影像图像具有一定的特征性,敏感度有待提高,但可有效排除脑出血,结合患者的病史及临床表现可正确诊断大部分病例。跟磁共振检查相比检查禁忌少、操作简单,短时间内即可做出诊断,可以为患者治疗赢得宝贵的时间,是临床必不可少的检查手段。

