人工耳蜗植入术后电极移位相关分析及处理
张晓 刘薇 陈敏 张杰
国家儿童医学中心(北京10045)
首都医科大学附属北京儿童医院耳鼻咽喉头颈外科(北京10045)儿童耳鼻咽喉头颈外科疾病北京市重点实验室
人工耳蜗植入术(cochlear implants,CI)是目前医学上治疗重度神经性聋的最佳方法。近年来,人工耳蜗植入术在临床上的应用越来越广泛,在治疗儿童聋哑方面发挥着重要作用。人工耳蜗的听觉与言语康复治疗效果不仅取决于人工耳蜗装置的言语编码策略,而且与人工耳蜗电极的手术植入部位及其在耳蜗内的深度密切相关。植入电极是否到位,有无扭曲、滑脱,是手术成功的关键。CI设备的预期寿命超过20年,因此,电极载体的位置必须长时间固定,并且最大可能的抗挤压性是必要的。
本文主要针对人工耳蜗术后电极移位相关内容进行综述。
1 耳蜗及人工耳蜗电极
耳蜗结构微小,由蜗轴和蜗螺旋管构成,蜗螺旋管是骨密质围成的骨管,内藏蜗神经节,其围绕蜗轴盘曲约两圈半,分为三部分,近蜗顶侧的前庭阶,中间膜性蜗管,近蜗底侧的鼓阶。人类耳蜗管腔的长度约为30mm,不同的耳蜗部位或螺旋神经节部位编码不同的频率,高频声刺激引起耳蜗底部基底膜最大位移,而低频声刺激引起耳蜗顶部基底膜最大位移,这便是“位置学说”,这一学说也是多导人工耳蜗之所以能传输频率信息的基本出发点[1]。
人工耳蜗植入是将连接到体外的声电换能器的微电极(越过发育不良或受损的听觉毛细胞)经蜗窗插入耳蜗底圈鼓阶内或贴附于耳蜗外面骨壁上用以直接刺激蜗轴螺旋管内残存的良好螺旋神经节细胞及其外围末稍神经,将模拟的听觉信息传向中枢以期使重度感音神经性耳聋或全聋患者重新感知声响[1]。耳蜗对声音频率信息的编码同时遵循频率-部位理论和频率-时间理论。
目前通过美国FDA认证的人工耳蜗产品主要有澳大利亚Cochlear公司、奥地利MED-EL公司和美国AB(Advanced Bionics)公司。2011年中国杭州诺尔康公司的晨星人工耳蜗系统获得许可进入中国市场。以上四个公司的人工耳蜗产品均为多通道人工耳蜗,蜗内电极设计根据正常耳蜗音位配布的规律,将多个电极触点纵向排列植入耳蜗鼓阶内,每个电极触点承载特定频带的信息。
直电极:直电极序列植入耳蜗后位于鼓阶外侧壁。
预弯电极:预弯电极在植入耳蜗前由于有金属内芯的支撑,呈直形。电极序列完全植入耳蜗后拔出内芯,电极恢复成抱蜗轴的弯曲状。研究发现弯电极形成的刺激电场比直电极序列更加局限、集中,可刺激耳蜗特定部位的神经细胞,有效减少电极的极间干扰,提供更好的频率特异性。弯电极平均植入深度要明显大于直电极。
Nucleus CI422电极序列上有22个朝向蜗轴的半环状电极触点,电极序列靠近鼓阶外侧壁的一侧无电极触点分布,表面光滑,这样的设计可以减少直电极植入过程中对鼓阶外侧壁的损伤。MED-EL目前应用于临床无耳蜗畸形患者的主要有标准电极(Standard)和超软电极(FLEXSOFT)两种类型。两种电极的电极触点均为卵圆形,触点间采用波浪布线技术,降低电极硬度,减小插入时电极对耳蜗结构的损伤。HiFocus 1J植入耳蜗后均位于靠近鼓阶外侧壁的位置。HiFocus Helix植入耳蜗后贴近蜗轴,植入耳蜗后几乎居于鼓阶中央,不与蜗轴和鼓阶外侧壁接触,可以最大程度减小对蜗内结构的损伤。
2 人工耳蜗植入后耳蜗组织病理学
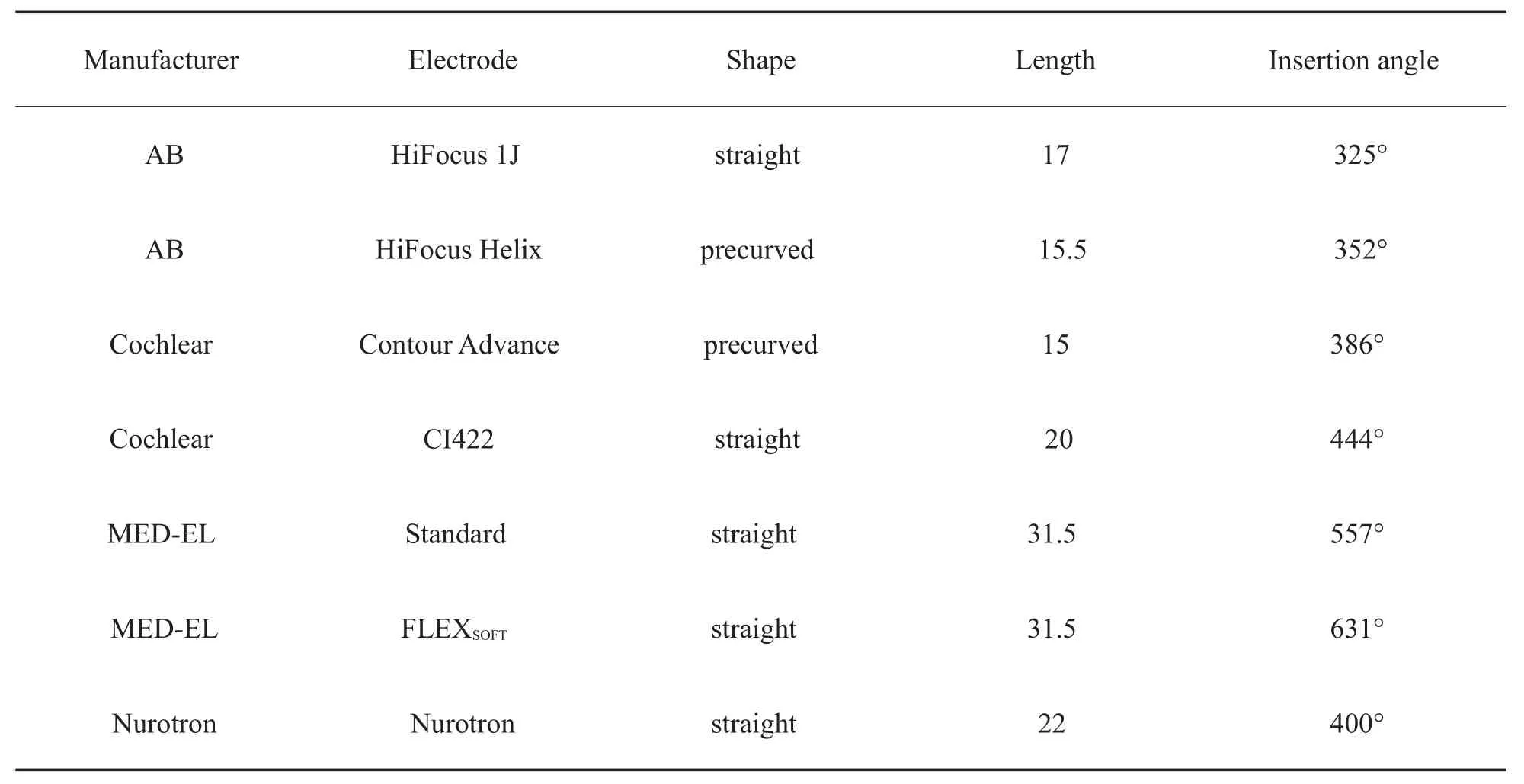
表1 不同型号电极的相关介绍[2]Table 1 Introduction of Different Types of Electrodes
有研究[3]分析了植入各种类型人工耳蜗的55个人类颞骨的组织病理学,观察了电极插入和存在所引起的耳蜗组织的变化。与耳蜗开窗术相比,通过圆窗插入电极,导致耳蜗内的耳蜗反应最少,包广泛的纤维组织形成和新骨形成不通顺。并且他们发现,纤维化和新骨一般不会影响电极功能,但如果纤维化或者新骨形成在前庭的联合管处,会阻塞联合管,引起内淋巴积水,导致延迟的低频听力损失。对这些颞骨的研究表明,纤维化的形成和骨化主要由于耳蜗造口术或较长的电极植入遇到耳蜗第一段弯曲时对内膜造成的损害。
另有对接受人工耳蜗植入的个体的颞骨的病理学研究表明[4,5],存活的耳蜗神经元细胞的数量与植入体性能之间没有相关性。
Akira Ishiyama教授在2018年世界人工耳蜗会议上提及,他们在一项新的研究中对植入人工耳蜗的颞骨研究,并进行3D模拟重建研究,发现绝大多数电极植入平均1.96圈;并进行了螺旋神经节密度测试,部分耳显示螺旋神经节密度不均匀,最高密度集多中在中转。
3 人工耳蜗植入术后电极移位
研究中发现电极相关的故障,如电极错位和电极迁移或挤压是非常罕见的[6]。据报道,耳蜗植入再次手术的比例在所有CI手术中占3%至10%,在儿科植入者中更为常见[7]。由于电极移位再次手术患者的只占少数,据报道占所有二次手术的1%至15%之间[8]。电极迁移是CI手术中一种未被认识到的并发症。
电极移位类型包括,电极原位移位、电极移位到外侧壁、电极180h转位、耳蜗骨内膜的损伤、电极至前庭阶内。有研究[9]表明电极植入越深,患者术后的言语分辩率越好。但也有研究表明电极植入过深易损害耳蜗正常结构。长电极及直电极发生术后电极移位的概率更高。
3.1 电极移位可能原因的探讨
(1)耳蜗插入部位的纤维化。目前,人们对电极迁移的潜在机制知之甚少。人们普遍认为插入部位纤维化深入耳蜗并缓慢增长可能是导致阻抗逐渐增加的原因[10]。据报道,在儿童中更常见,新骨形成和乳突生长被认为是导致电极挤压的原因[11]。头部创伤和耳蜗内纤维化或骨化也可能导致电极从耳蜗中挤出。在颞骨研究中观察到显著的炎症反应伴有颅骨植入后的瘢痕形成和纤维化。纤维化可以从圆窗区域处的最小瘢痕形成到延伸到耳蜗中的广泛瘢痕形成。因此,在CI二次植入手术中经常出现瘢痕形成和不同程度的纤维化。
在儿童患者中,当乳突腔内有新的骨形成以及颅骨的生长时,可能发生挤压,这可能使电极从耳蜗中缩回。与所谓的预弯电极相比,直电极易位的发生率略高,且电极长度大于一定数值时易发生移位[12]。预弯电极实际上是自我保留在耳蜗内,并且预张力可以在一定程度上抵抗电极引线的拉力。相反,直阵列可以向耳蜗的外壁施加力,这是由于其弹回到其原始直线位置的固有趋势。这些弹力越大,电极越硬,因此可加重挤压。纤维蛋白的疤痕收缩或干燥也会对电极施加不利的力。
(2)手术操作中已存在电极移位。在耳蜗植入手术中,植入过程中电极从耳蜗中的鼓阶(scala tympani,ST)移位到前庭阶(scala vestibuli,SV)。有研究[13]测量将测试探针从耳蜗中的鼓阶(scala tympani,ST)转移到前庭阶(scala vestibuli,SV)所需的力,此破裂力范围从最小值42到最大值122 mN,平均值为88 mN,这对CI手术具有重要的临床意义。随着CI手术技术的不断改进,自动电极插入可以通过以缓慢的,调节的速度插入并且当实时力反馈指示足够高的力引起创伤(例如,易位)时停止或改变插入轨迹,从而可以最小化创伤并避免移位。此研究也显示,机器人插入的电极的力变化明显小于人类操作员插入电极时用力变化。
(3)插入轴在人工耳蜗植入中的重要性及影响。在手术过程中,理想情况下应将电极阵列插入鼓阶(ST)中,保持基底膜(basilar membrane,BM)的自然运动完整并保留耳蜗内其他结构,保持耳蜗内结构可以减少纤维化组织的形成,防止阻抗增加,并保留残余听力。虽然插入电极阵列的最佳路线是ST中线,但是由于面神经管的解剖位置,ST中线无法从后鼓室切开术直接看到。因此,一些研究已经表明,可以通过确定最佳的插入轴以更接近ST中线[14]。根据面神经位置,ST中线和最佳插入轴之间的角度可以在1到11度之间变化,并且在非理想插入轴的情况下从15到23度变化。插入轴与ST中心线的角度较大时,阵列尖端会与耳蜗壁进行早期接触。这种现象会改变电极的进入轨迹,并进一步引起异常植入。这种异常植入电极可以在不准确的插入轴组中观察到数次穿过BM[15]。耳蜗外伤与插入轴与ST中心线的角度显著相关。
(4)电极载体上存在向外引出耳蜗的力。这种力可能是鼓阶压过高(例如梅尼埃病)或机械拉动电极导线。这种牵引可以由于电极本身惯性引起或乳突腔中可能存在的牵引电极线的运动引起。
另,严重的解剖畸形或纤维化本身就决定了电极不可能完全植入或植入耳蜗内的电极数目不足或移位。术者操作手侧别的不同与左右不同侧别耳电极移位是否存在相关性目前不明确。
3.2 检查方法
大多数电极迁移患者的声音质量下降或语音感知降低。这种观察可以作为第一个信号,然后需要听力学、电生理学测试和影像技术综合评估。电测听中,电极阻抗值及神经反应遥测阈值(NRT)显著升高,电刺激听神经复合动作电位(electrically evoked auditory nerve compound action potentials,ECAP)检测不到,可作为电极迁移的可疑表现[16,17]。综合判断是否需要进一步电极放射成像。
通过引入锥形束计算机断层扫描(Cone beam CT,CBCT),可以在低剂量辐射暴露下更准确地对术后电极放置进行成像。详细的术后成像提供有关电极位置、插入深度和标量定位的重要信息[18,19]。关于电极定位的信息很重要,因为它对编程策略有影响。虽然计算机断层扫描(CT)仍被认为是颞骨成像的金标准,但电极引起的金属伪影可能会严重限制其在CI手术后的术后成像中的应用。在临床环境中,CBCT提供了足够的图像质量和最小的电极伪影,因此可以准确估计电极位置相对于插入深度和插入角度[20]。
3.3 处理
如果电极迁移被证实,建议先选择同侧耳立即行人工耳蜗再植入手术。由于耳蜗内的纤维组织反应,延迟的电极再植入成功可能性较小。如果没有明显的电极迁移迹象,则建议对刺激器进行完整性测试。如果没有明确的电极迁移或器械失效的证据,则应考虑心理障碍,并应提供心理咨询。最后,必须指出的是,在调机过程中,发现位于底转的电极反应不良或言语能力的评估低于预期时,应通过CT或CBCT检查以排除早期的电极迁移。
3.4 预防
首先,电极设计应可固定,以减少向外引导的机械力拉动电极引线的可能性。如果预想到电极引线在乳突腔中可能移动,则可以使用用于电极固定的附加工具。其次,术前准确评估耳蜗发育情况,电极植入过程中注意植入方向、角度、速度及力度,运用“柔技术”尽量减少耳蜗内其他结构的损伤。有研究[21]通过对采用柔手术技术的微创和传统两种人工耳蜗植入术的比较,认为微创人工耳蜗植入术具有外形美观,手术时间不增加,术中创伤小,手术安全性高,可确保刺激电极位于鼓阶内,术后并发症降低等优点。另有文章报道[22],经人工耳蜗电极载药可将治疗创伤和纤维化的药物定向输送至耳蜗内,对提高人工耳蜗植入术后疗效大有裨益。
关注人工耳蜗术后调机,定期严密随访,发现问题早期干预,以达到更好的听觉与言语康复治疗效果。研究显示[16],电极植入和检测到电极迁移时间间隔范围为4个月至2年。目前的CI指南建议在植入后12至24个月内重复听力测试,也有利于早期发现电极移位。因此,植入CI功能和性能的长期监测是必不可少的。
综上所述,人工耳蜗植入术后电极迁移可能比之前报道的更常见,目前机制尚不明确。在术后随访中,我们应特别关注患儿术后言语康复效果,以推测电极阵列在耳蜗中的位置情况,提高对于术后电极移位的认识。在国外,随着CBCT的引入,低辐射暴露的耳蜗内电极位置的准确评估已经成为可能,但在国内目前应用较少。当有明确电极移位时,主张尽早实施二次耳蜗植入手术。至于耳蜗电极移位对于耳蜗的损伤更应得到重视,早期诊断、早期干预,对于需要长期佩戴耳蜗的儿童患者意义更加重大!

