不同机械通气方式联合肺表面活性物质对新生儿急性呼吸窘迫综合征疗效比较
冯辉 廖春玲
摘 要 目的:比較不同机械通气方式联合肺表面活性物质治疗新生儿呼吸窘迫综合征的临床疗效。方法:选取新生儿呼吸窘迫综合征患儿73例,根据不同治疗方式为观察组38例和对照组35例。观察组予经鼻持续正压通气(nasal continuous positive airway pressure, NCPAP)联合肺表面活性物质治疗,对照组予气管插管CMV或SIMV联合肺表面活性物质。比较两组治疗前、通气治疗后6、12、24、48~72 h血气分析结果,以及呼吸机使用、氧疗、住院时间、并发症发生情况及病死率。结果:治疗后两组不同时间点动脉血pH、PaO2和PaCO2与治疗前比较差异均有统计学意义(P<0.05),但同时间点组间比较差异无统计学意义(P>0.05);观察组呼吸机使用、氧疗、住院时间、并发症发生率均低于对照组(P<0.05)。结论:NCPAP联合肺表面活性物质与CMV或SIMV联合肺表面活性物质治疗新生儿呼吸窘迫综合征均可改善患儿肺的氧合功能及肺部换气功能,疗效相似,但前者可缩短氧疗时间和住院时间,降低呼吸机相关并发症发生率。
关键词 经鼻持续正压通气 控制性通气 同步间歇指令通气 肺表面活性物质 新生儿急性呼吸窘迫综合征
中图分类号:R722.6 文献标志码:B 文章编号:1006-1533(2019)03-0046-03
Comparison of therapeutic effects of different mechanical ventilation combined with pulmonary surfactant on neonatal acute respiratory distress syndrome
FENG Hui*, LIAO Chunling
(Department of Neonatology, Nanyang Second General Hospital, Henan Nanyang 473000, China)
ABSTRACT Objective: To compare the clinical efficacy of different mechanical ventilation combined with pulmonary surfactant in the treatment of neonatal respiratory distress syndrome. Methods: Seventy-three cases of neonatal respiratory distress syndrome were selected and divided into an observation group with 38 cases and a control group with 35 cases according to their different treatment methods. The observation group was treated with NCPAP combined with pulmonary surfactant while the control group with CMV or SIMV combined with pulmonary surfactant through tracheal intubation. The results of blood gas analysis before treatment and at 6, 12, 24, 48-72 hours after ventilation treatment, the ventilator use, the oxygen therapy, the hospital stay, the incidence of complications and mortality were compared between the two groups. Results: There were significant differences in arterial blood pH, PaO2 and PaCO2 between the two groups at different time points after treatment(P<0.05), but there were no significant differences between the two groups at the same time point (P>0.05). The use of ventilator, oxygen therapy, hospital stay and the incidence of complications were lower in the observation group than the control group(P<0.05). Conclusion: NCPAP combined with pulmonary surfactant and CMV or SIMV combined with pulmonary surfactant in the treatment of neonatal respiratory distress syndrome can improve the pulmonary oxygenation function and pulmonary ventilation function, however the former can shorten the time of oxygen therapy and hospital stay and reduce the incidence of ventilator-related complications.
KEy WORDS nasal positive airway pressure; controlled ventilation; synchronized intermittent mandatory ventilation; pulmonary surfactant; neonatal respiratory distress syndrome
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome, NRDS)是新生儿常见危重急症,多见于早产儿,主要临床特征为出生后不久出现呼吸窘迫并呈进行性加重,是导致早产儿死亡的主要原因之一[1]。机械通气和应用肺表面活性物质是治疗新生儿呼吸窘迫综合征的主要方法。经鼻持续正压通气(nasal continuous positive airway pressure, NCPAP)、控制性機械通气(control mechanical ventilation, CMV)、同步间歇指令通气(synchronized intermittent mandatory ventilation, SIMV)为目前临床上治疗新生儿呼吸窘迫综合征的常用机械通气模式[2]。本文通过比较不同机械通气方式联合肺表面活性物质治疗新生儿呼吸窘迫综合征的临床疗效,以期为临床治疗新生儿呼吸窘迫综合征提供一定参考。
1 资料与方法
1.1 临床资料
选取2015年1月—2017年12月我院收治的新生儿呼吸窘迫综合征患儿73例,均为早产儿,符合新生儿呼吸窘迫综合征诊断标准[3]及机械通气治疗指征,排除合并呼吸道、心脏病等先天发育畸形、宫内感染性肺炎、胎粪/羊水吸入患儿。
根据其治疗方式的不同分为观察组38例,其中男24例,女14例,胎龄30~36周,日龄15 min~24 h,出生体重1 920~2 600 g;对照组35例,其中男22例,女13例,胎龄30~36周,日龄30 min~24 h,出生体重1 950~2 600 g。两组患儿临床资料差异无显著性(P>0.05)。
1.2 方法
入院后,所有患儿立即予以呼吸道清理、保暖、心电监护等措施,观察组患儿予NCPAP联合肺表面活性物质(牛肺组织)治疗,对照组予气管插管CMV或SIMV联合肺表面活性物质(牛肺组织)。入院2 h内,常规气管插管后,气管内推注70 mg/kg肺表面活性物质,分3次1 min内匀速推注,可根据病情,于首剂后12~24 h重复推注。对照组的呼吸机初始调节参数设置:吸入氧含量40%~50%,氧流量8~10 L/min,吸气峰压15~20 cmH2O,呼气末正压4~6 cmH2O,呼吸机频率40~45次/min,吸气时间0.45~0.75 d。根据患儿病情与血气分析结果实时调节呼吸机参数。观察组用药后即刻拔出气管插管,予NCPAP治疗。呼吸机初始调节参数为:吸入氧含量40%~50%,氧流量6~8 L/min,压力3~8 cmH2O,吸氧温度36.8~37.3 ℃。
1.3 观察指标
分别于治疗前、通气治疗后6、12、24、48~72 h抽取患儿动脉血,行血气分析;比较两组呼吸机使用、氧疗、住院时间、并发症发生情况及病死率。
1.4 统计学处理
应用SPSS 22.0统计学软件,计量和计数资料分别采用t检验、卡方检验,P<0.05为差异有统计学意义。
2 结果
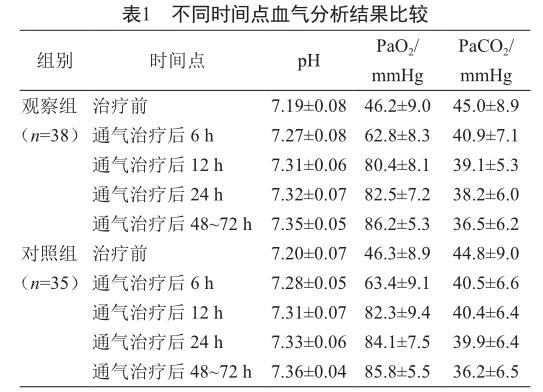
2.1 不同时间点血气分析结果比较
两组患儿治疗前动脉血pH、PaO2和PaCO2差异无统计学意义(P>0.05),两组治疗后不同时间点的上述指标与治疗前比较,差异均有统计学意义(P<0.05),但两组患儿同时间点上述指标差异无统计学意义(P>0.05,表1)。
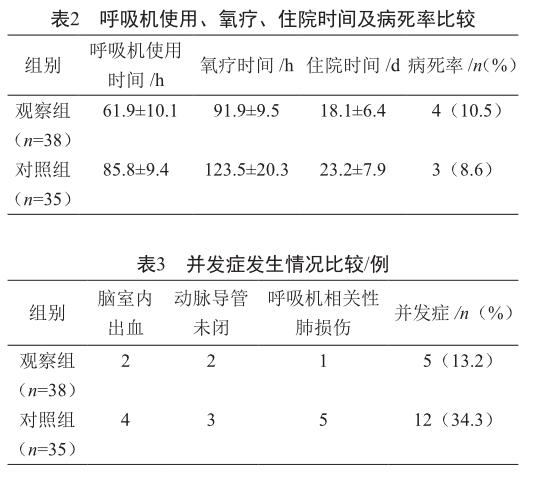
2.2 呼吸机使用、氧疗、住院时间、并发症发生情况及病死率比较
观察组呼吸机使用、氧疗、住院时间、并发症发生率均低于对照组,差异均有统计学意义(P<0.05),两组患儿病死率差异无统计学意义(P>0.05,表2、表3)。
3 讨论
现代医学认为[4],新生儿呼吸窘迫综合征是因早产儿肺发育不成熟,缺乏肺表面活性物质,导致肺顺应性降低、肺泡萎陷、通气比例降低、气体弥散功能障碍,引起血氧含量下降、CO2储留及代谢性酸中毒,并致使肺微血管通透性增加及液体漏出,不仅使机体缺氧及酸中毒加剧,还抑制肺表面活性物质合成,从而形成恶性循环。肺表面活性物质替代疗法通过促进内源性肺表面活性物质的合成与分泌及肺上皮细胞再生,改善肺泡的顺应性和肺功能残气量,是目前临床公认的新生儿呼吸窘迫综合征的常规有效治疗方法。但长期临床实践表明,单一肺表面活性物质替代疗法疗效欠佳[5]。
机械通气可迅速改善呼吸功能衰竭患儿的氧合功能,是新生儿急重症的重要治疗手段。CMV、SIMV与NCPAP是目前临床应用较多的机械通气方式。NCPAP是一种无创性通气方式,可维持吸气、呼气末肺泡正压,使肺泡保持扩张的状态,防止肺泡塌陷,还可使已塌陷的肺泡重新扩张,增加功能残气量,增大弥散面积,改善肺顺应性,降低肺内分流量,改善氧合;可保持呼吸道处于扩张状态,增加跨肺压力,避免小呼吸道塌陷,减少气道阻力,减少呼吸功和能量消耗,避免或延缓呼吸肌疲劳,降低呼吸暂停的发生;其加温湿化装置可维持吸入气体在32~35 ℃,保护呼吸道黏膜湿润及纤毛运动,可减少每日输液量,有利于减轻心脏负荷,排出痰液,保护呼吸通畅[6-7]。NCPAP能达到与CMV相同的通气效果,且操作简单、容易安装,弥补了CMV创伤大、副作用多的缺点。但其为非生理性的正压通气,也有加重原有肺损伤及导致正常肺单位损伤的可能[8]。
[1] 代苗英, 李少兵, 胡金绘, 等. 不同胎龄新生儿呼吸窘迫综合征高危因素及临床分析[J]. 临床儿科杂志, 2014, 32(7): 644-648.
[2] 姚丽萍, 温红艳, 云瑞芬. 经鼻持续正压通气治疗新生儿急性呼吸衰竭30例分析[J]. 中国社区医师(医学专业), 2013, 15(2): 39.
[3] 邵肖梅, 叶鸿瑁, 丘小汕. 实用新生儿学[M]. 4版. 北京:人民卫生出版社, 2011: 395-398.
[4] 茹喜芳, 冯琪. 新生儿呼吸窘迫综合征的管理——欧洲共识指南2013版[J]. 中国新生儿科杂志, 2013, 28(5): 356-358.
[5] 赵冰, 潘家华. 不同肺表面活性物质治疗新生儿呼吸窘迫综合征疗效比较[J]. 中国新生儿科杂志, 2014, 29(3): 158-161.
[6] 陈燕贞, 李湘波, 庄良鹏, 等. NCPAP呼吸机在早产新生儿呼吸窘迫综合征的应用[J]. 中国临床医生, 2014, 42(3): 63-65.
[7] 刘丽芳, 李晓东, 蔡琳, 等. 经鼻间歇正压通气与经鼻持续气道正压通气治疗新生儿呼吸窘迫综合征疗效分析[J].中国新生儿科杂志, 2013, 28(2): 96-98.
[8] 张雪, 潘家华, 陈洪. NCPAP和CMV早期治疗新生儿呼吸窘迫综合征的疗效比较[J]. 安徽医药, 2013, 17(12): 2063-2066.
[9] 李琴, 陈大鹏. 不同通气方式联合肺表面活性物质治疗早产合并新生儿呼吸窘迫综合征的疗效[J/OL]. 中华妇幼临床医学杂志(电子版), 2014, 10(4): 47-50.

