取卵术中不同负压吸引压力值对妊娠结局的影响
莫晓嫦,冯兰青
(东莞东华医院生殖中心,广东 东莞 523110)
1978年首例试管婴儿在英国出生,最初的体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)取得卵母细胞(简称“取卵”)的方式主要借助腹腔镜于抽吸卵巢卵泡液;自1986年以来,腹腔镜在IVF-ET中的应用逐渐减少,取卵术普遍在经阴道超声引导下完成[1]。取卵过程为IVF-ET的核心环节,直接关系到最终妊娠结局[2]。对于卵子的体外操作,大众存在的认知是:卵子于体外只会变坏,无法变好。诚然,体外环境(如温湿度、光线、气象等)及人为操作(如培养液酸碱度等)是干扰卵子质量的重要因素,但只要控制得当,依然可保证卵子的质量[3]。值得关注的是,除了上述因素外,取卵时的负压吸引压力值也与卵子质量密切相关,由于普遍认可的取卵负压吸引力已明确为100~200 mmHg(1 mmHg=0.133 kPa)[4],临床医师对负压与卵子质量关系的关注度并不高。事实上,100~200 mmHg这一区间较大,究竟最适宜的负压吸引压力值为多少尚无统一定论。本研究以东莞东华医院88例接受IVF-ET的不孕患者为对象,旨在探讨取卵术中适宜的负压吸引压力值,并观察妊娠结局。
1 资料与方法
1.1 一般资料
回顾性抽取东莞东华医院2016年10月至2018年3月88例接受IVF-ET的不孕患者的临床资料,年龄20~37岁,平均(29.36±5.25)岁,不孕时间12~98个月,平均(47.03±12.21)个月,原发不孕46例、继发不孕42例。
病例入选标准:①年龄≤40岁;②明确为输卵管因素、子宫内膜异位症引起的不孕;③配偶精液常规检查正常;④自愿接受IVF-ET;⑤积极配合常规控制性超促排卵治疗;⑥签署同意书,临床检查资料、病历资料及产检资料详实;排除标准:①年龄>40岁;②卵巢低反应、多囊卵巢综合征;③不明原因性不孕或配偶弱精子症;④卵巢肠管包绕等因素导致取卵困难;⑤中途中止或放弃治疗。患者根据取卵术中负压吸引压力值不同分为A组(22例,对应负压100 mmHg)、B组(40例,对应负压120 mmHg)、C组(26例,对应负压140 mmHg)。
1.2 方法
1.2.1促排卵 所有患者促排卵方案大体相同(均为黄体期长方案),治疗周期前的黄体中期(排卵后第5~7天后)开始应用长效GnRH-a达菲林(3.75 mg/安瓿),使用剂量根据患者体重调整,即体重≤50 kg者肌注0.8 mg,50~60 kg者肌注1.0 mg,>60 kg者肌注1.25 mg;于月经第3 d首次给予促排卵药物,即皮下注射重组人促卵泡激素(150~225 U/d)与肌肉注射尿促性腺激素(75 IU/d);当出现2个直径达到18 mm主导卵泡,或出现3个直径达到17 mm的卵泡时即认为可以开始应用人绒毛膜促性腺激素(HCG),肌肉注射6 000~10 000 U扳机。
1.2.2取卵术 由同一组医护成员完成。HCG注射后35~37 h经阴道B超(阿洛卡3500阴道超声,日本日立)引导下穿刺取卵,于取卵当日首次给予黄体支持,连续17 d。取卵前设置好负压,A、B、C三组分别对应为100、120、140 mmHg,17G单腔取卵针(英国WALLACE)安装无误后启动负压吸引器,针刺入卵泡且抽吸卵泡液于合适大小的试管内,之后快速转入胚胎培养室完成捡卵。取卵结束后即可记录穿刺获卵数。
1.2.3IVF-ET 取卵培养4~6 h后完成常规授精,16~18 h后将卵母细胞四周的颗粒细胞去除,并确认受精情况,第3 d确认胚胎卵裂情况并进行胚胎评估。受精卵细胞裂变超过2个的细胞视为卵裂胚胎,结合卵裂球大小是否一致及碎片占整个胚胎的百分比进行胚胎质量评分,并根据2011年的伊斯坦布尔共识[5]将胚胎分为以下级别:1级:卵裂球均匀、无空泡,胞质均一,碎片<5%;1.5级:卵裂球均匀、无空泡,胞质均一,碎片5%~10%;2级:卵裂球均匀或轻度不均、无空泡或极少量空泡,细胞质均一,碎片10%~15%;2.5级:卵裂球轻度或中度不均、无空泡或少量空泡,胞质基本均一,碎片15%~20%;3级:卵裂球中度不均、无空泡或有较多空泡,胞质均或不均,碎片>20%~40%;4级:卵裂球显著不均、无空泡或有大量空泡,胞质不均或显著不均,碎片>40%。优质胚胎标准:双原核来源的D3卵裂球细胞数在7-10间的1~2.5级胚胎。
1.3 观察指标
①记录各组取卵术中进针次数、穿刺持续时间、出血量等;②统计各组获卵率与获卵数量、受精数量、可移植胚胎数量、优质胚胎数量及移植率;③随访记录临床妊娠率、活产率,以满足生化妊娠(胚胎移植后14 d尿HCG结果或血β-HCG结果阳性)的要求,且移植后6周B超显示宫内孕囊或可见胎心管搏动为临床妊娠标准。
1.4 统计学方法
以SPSS19.0统计学软件处理数据。计量资料采取描述,组间取卵术相关指标对比采用方差分析,两两对比行LSD-t检验;计数资料采取百分率描述,组间移植率、妊娠率、活产率等对比行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基线情况比较
3组年龄、BMI、不孕时间、不孕类型及Gn用量对比无统计学差异(P>0.05)。见表1。
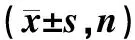
表1 3组基线情况比较
2.2 取卵术相关指标比较
B组、C组取卵术中进针次数、穿刺持续时间明显少于A组(P<0.05),但C组出血量明显高于A组、B组(P<0.05)。见表2。
2.3 三组获卵、胚胎及移植情况比较
B组、C组获卵数量、受精数量、可移植胚胎数量、优质胚胎数量明显高于A组(P<0.05),获卵率、移植率略高于A组,但差异无统计学意义(P>0.05)。见表3
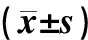
表2 3组取卵术相关指标比较
注:与A组比较,*P<0.05;与B组比较,#P<0.05。
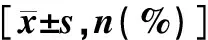
表3 三组获卵、胚胎及移植情况比较
注:与A组比较,*P<0.05。
2.4 妊娠结局比较
C组临床妊娠率略高于A组、B组,B组、C组活产率略高于A组,但3组临床妊娠率、活产率差异均无统计学意义(P>0.05)。见表4。
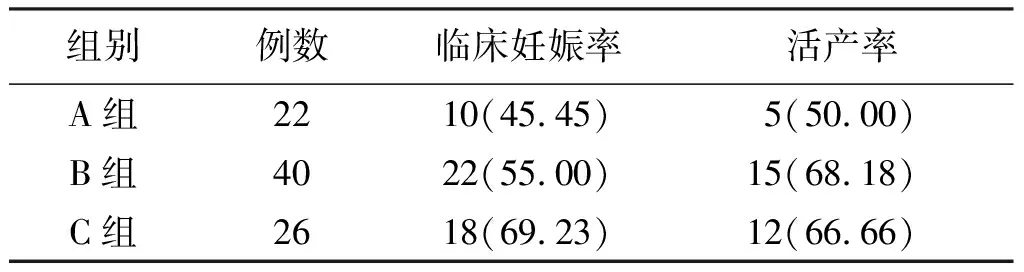
表4 3组妊娠结局比较[n(%)]
注:活产率=活产例数/临床妊娠例数×100%
3 讨论
IVF-ET技术现已成为治疗不孕患者及提升家庭幸福的重要选择,阴道超声引导下取卵术为现阶段最简便、安全的获取卵子的方法,且自应用以来就不断被改进、临床妊娠率不断提高。但如何在降低取卵术并发症、缩短取卵时间的同时获得优质的卵子、高发育潜能的卵母细胞及提高受精率是生殖医学工作者们最重视的问题之一。临床用药、取卵手术、胚胎培养与移植等一些列过程可能降低卵子、胚胎质量,取卵术是IVF-ET技术中体外操作的首要环节,而术中负压吸引压力值大小至关重要[6]。现阶段,不同地区、不同学者所推荐的负压吸引压力值不尽相同,但总体范围介于100~200 mmHg之间,如张杨等[7]报道指出,卵子四周的卵丘细胞数量直接受到取卵压力影响,160 mmHg过大压力下取得的卵子质量差,考虑到需要更高的受精率、可移植胚胎率及妊娠率,120 mmHg更适宜;而曾湘晖[8]等报道认为青海等高原区域大气压高于平原区域,人群红细胞压积增加明显,更易出现血液高凝,取卵压力过低可能不适宜,付证实相较于120 mmHg的负压,160 mmHg较高负压时取卵手术时间更短,出血量更少,获卵率增加,且不影响卵子质量与妊娠结局。
本研究中,A、B、C三组对应负压吸引压力值分别为100、120、140 mmHg,显示B组、C组取卵术中进针次数、穿刺持续时间明显少于A组,但C组出血量明显高于A组、B组,进一步表明取卵术中负压吸引压力值过低可导致进针次数增多,穿刺持续时间延长,负压吸引压力值过高可导致出血量增加,这与Kumaran[9]等的报道有一致性。通常来说,取卵时负压过小可能使卵泡不易从卵巢组织剥离而导致获卵率下降,同时也会使穿刺操作时间延长,增加卵细胞在体外操作的时间,而卵子纺锤体对周围温度变化尤为敏感,可能导致纺锤体消失;而负压过大可能会导致卵子的孤雌激活,改变卵子的生理功能,继而降低卵子、胚胎质量[10]。本研究进一步对比各组获卵、胚胎、移植情况及妊娠结局,显示B组、C组获卵数量、受精数量、可移植胚胎数量、优质胚胎数量明显高于A组,提示负压120、140 mmHg时获卵数量、卵子与胚胎质量更优。毕媛等[11]的研究显示取卵负压设定为l00~160 mmHg时取卵操作是安全的,140 mmHg可获得相对更高的卵母细胞同收率、优质胚胎率及临床妊娠率。而本研究中,B组、C组获卵率、移植率略高于A组,C组临床妊娠率略高于A组、B组,B组、C组活产率略高于A组,3组差异均不显著,可能与本研究入选样本量较少有关,但仍一定程度表明相对于100 mmHg,选择负压120、140 mmHg可获得较好的获卵率、移植率、妊娠结局,但此观点还需大样本量研究证实。
总之,从取卵操作时间、安全性、胚胎质量及妊娠率、活产率等角度考虑,选择负压120、140 mmHg可能更适宜,建议临床根据患者实际情况设定负压。

