儿童髂骨病变的影像学分析
郭强,尹秋凤,蔡静,刘明,张玉珍,汪登斌
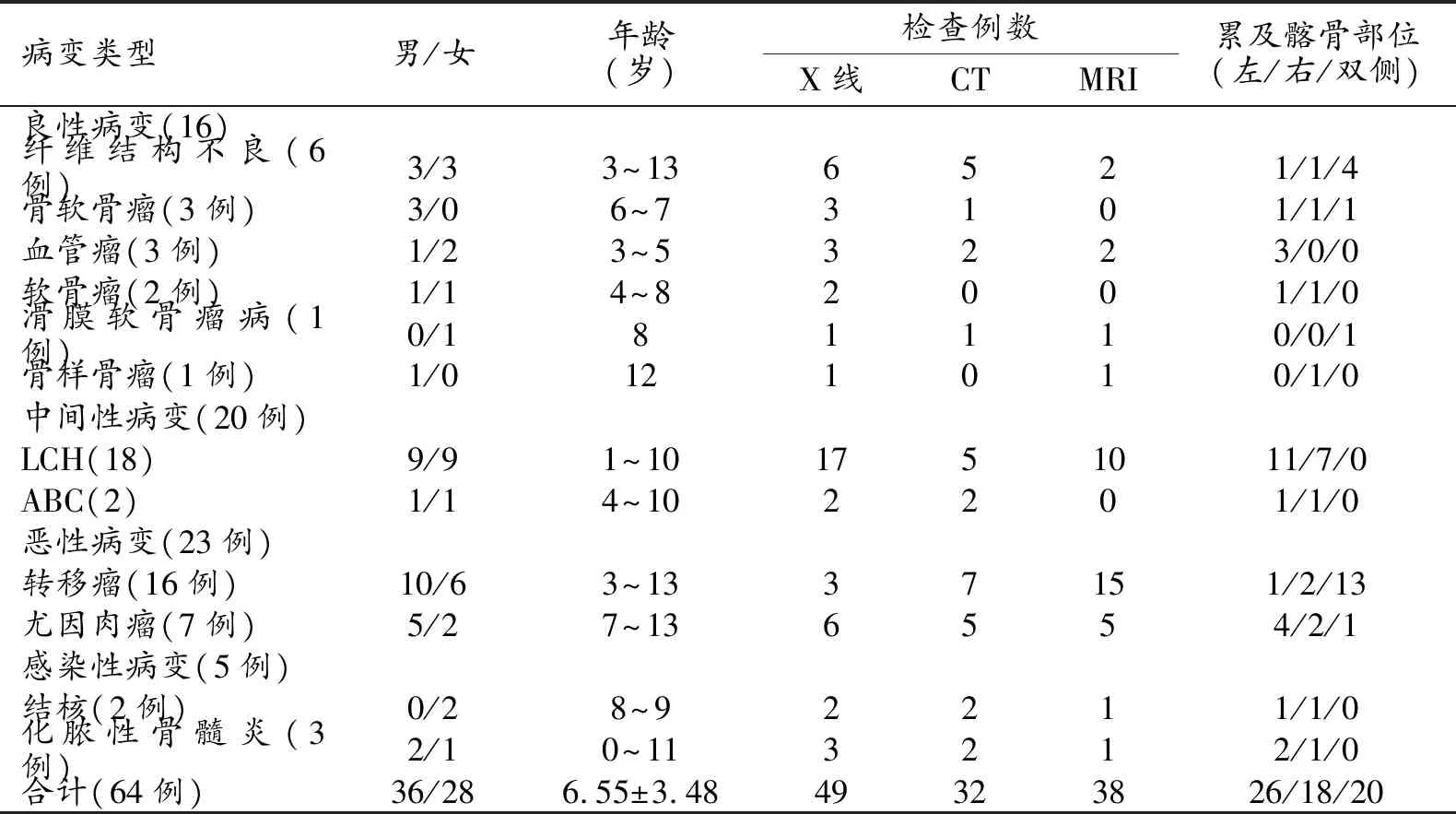
表1 64例髂骨病变患儿的临床资料及影像检查例数分布
髂骨是人体最大的不规则扁骨,由髂骨体和髂骨翼构成,髓腔含有丰富的具有造血功能的红骨髓,是弥漫性骨髓疾病和转移瘤的好发部位。儿童在疾病早期可能不能发现问题,很难提供准确的病史,当出现症状时病程已比较长,影响其早期治疗及预后。对儿童髂骨病变的影像表现的文献报道较少,且多为个案报道。本研究回顾性分析64例儿童髂骨病变的影像学表现,旨在提高对髂骨病变的诊断及鉴别诊断水平。
材料与方法
1.临床资料
搜集本院2012年1月-2018年4月经活检或/和手术病理证实的64例髂骨病变患儿的临床和影像资料。其中,男36例,女28例,男女比例为1.29︰1,患儿年龄1个月~13岁,平均(6.55±3.48)岁。主要临床症状为疼痛、跛行及下肢屈曲和后伸活动受限。病变位于或累及左侧髂骨26例,右侧髂骨18例,双侧髂骨20例。
2.影像学检查方法
49例患儿行骨盆正位X线检查。使用Philips Digital Diagnost DR机。拍摄参数:150 kV,600 mA,最短曝光时间0.02 s。
32例患儿行盆腔CT平扫结合三维图像重组,其中3例患儿还接受了增强扫描。使用Siemens Somatom Definition 64层双源CT机及随机配备的后处理工作站。扫描范围包括全部病变,扫描参数;120 kV,100~150 mAs,矩阵512×512,层厚4~5 mm,部分层面加扫层厚1 mm的薄层图像。增强扫描使用对比剂欧乃派克350,剂量2 mL/kg,对比剂注射后28 s和75 s分别行动脉期和静脉期扫描。
38例患儿行MRI平扫,其中25例行增强扫描(良性6例,中间型骨肿瘤7例,恶性12例)。使用GE Signal 1.5T或3.0T磁共振扫描仪。MRI平扫序列包括横轴面和冠状面T1WI、抑脂T2WI和DWI,增强扫描采用横轴面和冠状面T1WI序列。对比剂使用10% Gd-DTPA,剂量0.1 mmol/kg。不能配合检查的患儿口服水合氯醛(0.5 mL/kg)镇静。DWI扫描的b值取0和1000 s/mm2。横轴面T1WI:TR 3.5 ms,TE 1.5 ms;冠状面T1WI:TR 500~720 ms,TE 10~12 ms;冠状面T2WI:TR 4000~5900 ms,TE 44 ms;对比增强横轴面(TR 680 ms,TE 12 ms)和冠状面(TR 5200 ms,TE 12 ms)T1WI:视野20 cm×20 cm,层厚4 mm,间距1 mm,矩阵288×192,层数14~20,像素195 Hz,激励次数2。
3.影像特征分析
由2位影像诊断经验丰富的放射科医师在不知病理结果的情况下对病变的影像特征进行分析,观察髂骨病变的部位、形态、边缘、密度或信号和强化特点、周围软组织改变及骨膜反应等,并与病理结果进行对照分析。
结 果
64例中,良性髂骨病变共16例(25%),中间型病变20例(31.25%),恶性髂骨肿瘤23例(35.94%),感染性病变5例(7.81%)。各种病变所行影像检查方法及例数分布见表1。
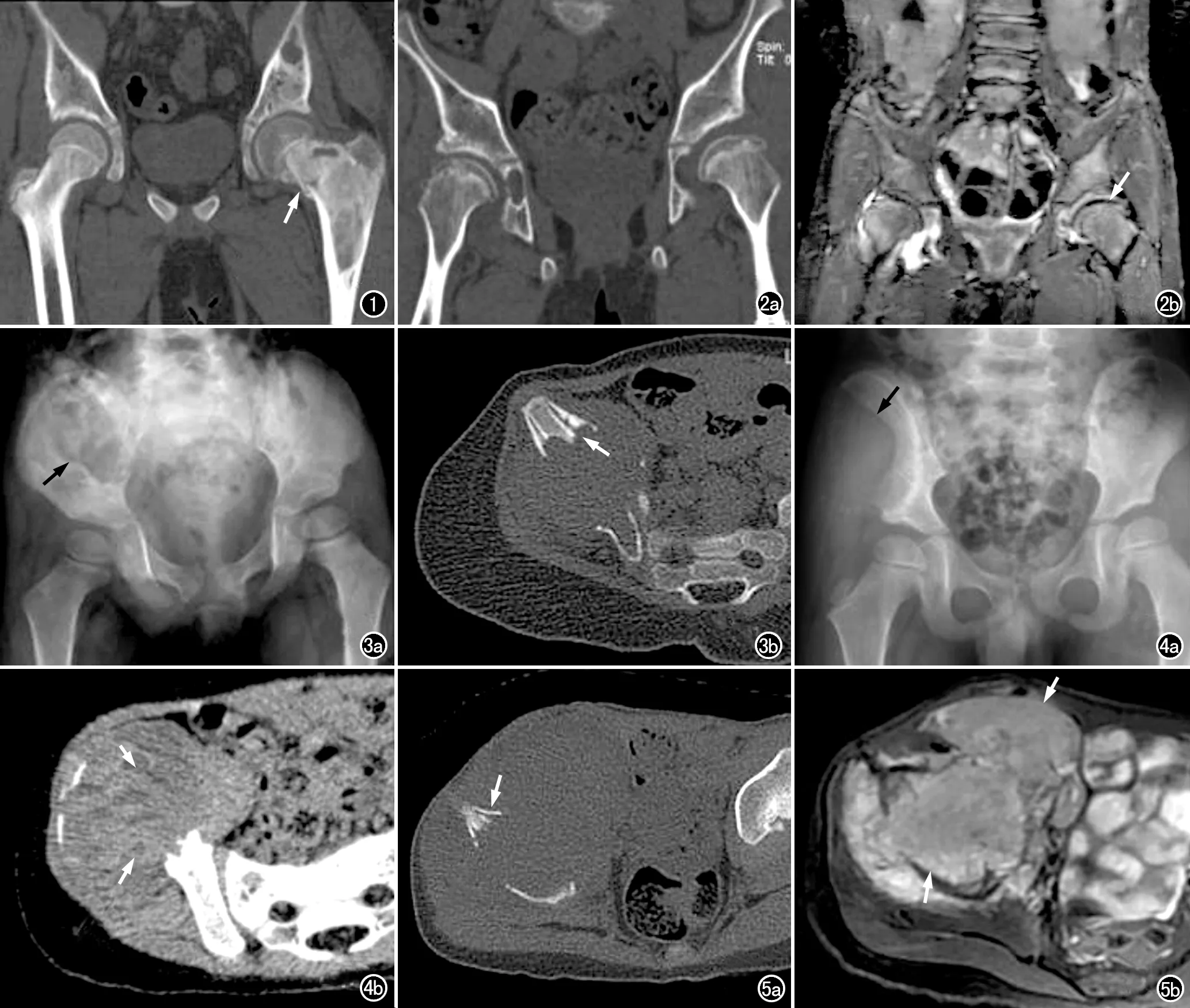
图1 男,12岁、左髋疼痛3个月,左髂骨及股骨上段FD。CT冠状面重组图像,显示左侧髂骨内不规则囊状骨质破坏,左股骨上段髓腔内磨玻璃密度影,左股骨颈病理性骨折(箭)。 图2 女、8岁、双髋活动受限2月余,双侧滑膜软骨瘤病。a) CT冠状面重组图像,显示右侧髋关节间隙变窄,左侧髋臼形态欠佳,双侧髋臼外缘欠光整,双侧股骨头内骨骺较小; b) 冠状面STIR图像,示左侧髋关节内少量积液,其内可见小条片状低信号影(箭) 。 图3 女,2岁、右下肢跛行3个月,右侧髂骨LCH。a)X线片显示右侧髂骨骨质破坏(箭),边界清晰伴硬化;b)CT骨窗图像,显示骨质破坏内部及周边可见软组织肿块,肿块突破骨皮质,周围见层状骨膜反应及codman三角(箭)。 图4 男,4岁、右下肢跛行3月余,右髂骨ABC。a)X线片示右侧髂骨膨胀性骨质破坏(箭) ,呈"气球样"改变,边界清晰,周围见硬化边;b)CT横轴面软组织窗图像,显示右侧髂骨肿块内可见多个小的液-液平(箭)。 图5 男,4岁、右髋疼痛并跛行1月余,鳞状细胞癌。a)CT骨窗图像,示右侧髂骨骨质破坏,周围有层状骨膜反应及codman三角(箭);b)MR T2WI清晰显示右侧髂骨骨质破坏伴巨大软组织肿块形成(箭),右侧臀大肌受累,周围组织受压。
1.良性病变
纤维结构不良(fibrous dysplasia,FD):6例,均为多发骨FD,4例为双侧多发,1例为右侧髂骨及股骨上段FD,1例为左侧髂骨及股骨上段FD。X线表现为骨盆及双侧股骨内多发骨质密度不均(呈磨玻璃样改变)及囊状骨质破坏,边界不清晰,4例可见硬化边,3例可见局部呈囊状膨胀性改变,1例伴有病理性骨折(图1)。主要CT表现为病变骨的骨皮质及髓腔内磨玻璃样或不规则溶骨性骨质破坏,其内可见多个分隔。2例行MRI检查,表现为髓腔内片状异常信号灶,T1WI上呈低信号,T2WI和DWI上呈高信号,增强后呈不均匀强化,周围软组织未见明显异常。
骨软骨瘤:3例,1例为右侧髂骨内单发病变,1例为左侧髂骨及下肢骨内多发病变,1例为双侧髂骨及下肢骨内多发病变。1例单发病灶位于右侧髂骨近骶髂关节处,X线表现为宽的骨性基底及突出于骨皮质的软骨帽;CT表现为宽大的骨性基底与髂骨相连,软骨帽呈“菜花”状,边界清晰伴环形钙化。2例多发骨软骨瘤病表现为下肢畸形,双侧股骨、胫骨和腓骨的干骺端增粗,骨皮质变薄,骨质密度减低,髂骨病变表现为放射状骨质密度减低,其内有条状高密度影。
血管瘤:3例。1例表现为左侧髂骨内不均匀骨质破坏区。1例病变位于腰椎椎体和附件及左侧髂骨体,CT表现为左侧髂骨内骨质破坏,周围可见较多小骨片;腰椎病变表现为骨质密度增高,呈网格状改变,内部骨小梁增粗,部分边缘有硬化边。1例为多发病变,累及耻骨、骶骨、左侧髂骨和股骨上段,病变呈筛孔样、蜂房样融骨性骨质破坏,周围骨皮质连续,软组织弥漫性增厚;MRI显示骨质破坏区在T1WI上呈低信号,T2WI上呈高信号,增强后不均匀强化,周围软组织弥漫性增厚伴水肿。
软骨瘤:2例,单发及多发病变各1例。单发者X线表现为骨质密度增高;多发者病变主要位于左下肢干骺端,呈膨胀性骨质破坏伴多发囊样改变,边界清晰,可见明显的硬化边,合并有下肢畸形;病变累及左侧髂骨,表现为边界清晰的片絮状骨质破坏,其内可见条状钙化影。
滑膜软骨瘤病:1例。X线表现为右侧髋关节间隙变窄,髋臼外缘骨质密度不均。CT显示双侧股骨头骨骺及髋臼外缘有多发、大小不等的类圆形低密度灶,右侧明显,边界清晰,部分伴硬化边,其CT值约42 HU,双侧股骨头内骨骺变小(图2a)。MRI显示双侧髋关节的关节面不光整,髋关节腔内见T1WI上低信号、T2WI上高信号的髋关节积液内可见小条状低信号影,滑膜增厚(图2b)。
骨样骨瘤:1例。X线仅显示右侧髂骨体内局部骨质密度增高,周围骨皮质欠光整。MRI示右侧髂骨体内直径约0.9 cm的类圆形异常信号区, T1WI上呈低信号,T2WI和DWI上呈高信号,增强后表现为小环形强化,周围骨髓内可见水肿。
2.中间性髂骨病变
朗格汉斯细胞组织细胞增生症(Langerhans cell histiocytosis,LCH)。仅累及髂骨者12例,多发病变累及髂骨及其它骨骼者6例。X线和/或 CT表现为边界清晰、不规则溶骨性和“地图样”骨质破坏,局部可见软组织影,平均CT值约39 HU,1例增强后呈轻度强化,CT值约为45 HU;2例病灶的边界不清晰、呈"虫蚀样"骨质破坏,周围骨皮质欠光整;8例病灶周围可见明显的硬化边,5例病灶内可见残存骨嵴,4例可见“层状”骨膜反应,1例可见见Codman三角样改变(图3a)。MRI表现为病灶在T1WI上呈低信号,T2WI上呈高信号,DWI上呈高信号,增强后呈明显不均匀强化(图3b)。
动脉瘤样骨囊肿(aneurysmal bone cyst,ABC):2例。X线表现为边界清晰的溶骨性骨质破坏,呈“气球样”膨胀性改变(图4a),1例左侧髂骨病变内可见多发纤细的骨嵴。CT显示病变区骨质破坏,周围骨皮质明显变薄但尚连续;1例右侧髂骨病变内密度不均,CT值约45 HU,在软组织窗图像上其内可见多发性小的液-液平(图4b),周边有明显的硬化边;另1例病灶内密度均匀,CT值约15 HU。
3.恶性髂骨病变
转移瘤:16例,其中9例为神经母细胞瘤转移,3例为淋巴瘤浸润髂骨,2例为横纹肌肉瘤转移,1例为恶性胸腺瘤转移,1例为上皮源性恶性肿瘤(鳞状细胞癌)转移(图5)。3例为髂骨单发转移瘤,呈溶骨性骨质破坏,边界不清伴软组织肿块,其中1例局部可见层状骨膜反应。其它病例的主要影像表现为髂骨及其它骨骼内多发不规则斑片状溶骨性骨质破坏,呈不均匀强化。9例患儿曾行PET检查,显示全身多发骨转移。
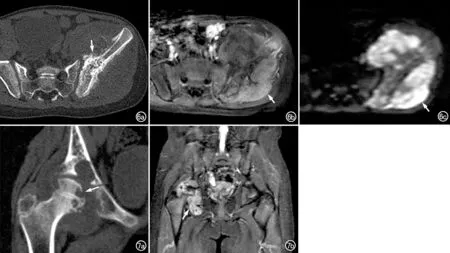
尤因肉瘤(Ewing's sarcoma,ES):7例,其中4例发生于左侧髂骨,2例位于右侧髂骨,1例为左侧髂骨原发性ES伴右侧髂骨及双侧股骨内多发转移灶。X线表现为病变处骨质密度不均、骨质破坏,累及整个髂骨,边界不清晰,其中1例表现为溶骨性虫蚀样骨质破坏、周围骨皮质不连续。所有患者在CT图像上均可见层状骨膜反应,其中2例还可见针状骨膜反应(图6a),5例伴有密度不均的软组织肿块、与周围组织分界不清晰 、压迫周围结构。MRI表现为病变处髂骨及软组织肿块在T1WI上呈等~低信号,STIR图像上呈高信号为主的混杂信号,增强后呈不均匀强化(图6b),DWI上呈高信号(图6c)。
4.髂骨感染性病变
结核:2例。1例X线及CT表现为患侧髋关节间隙变窄,关节面下溶骨性骨质破坏,周围可见游离小骨片,合并关节腔内积液。另1例的CT平扫表现为右侧股骨头及髂关节面(非持重关节面)的溶骨性、虫蚀样骨质破坏(图7a),周围骨皮质毛糙,髋关节积液,关节周围可见冷脓肿形成;MRI表现为髋臼及股骨头内多发结节样异常信号灶,周围软组织内多发病变在T2WI上呈不均匀高信号、增强后呈不均匀强化(图7b)。
化脓性骨髓炎:3例。X线表现为边界较清晰的不规则低密度灶,1例周围可见硬化边,CT显示边界清晰的类圆形骨质破坏区,平扫CT值约34 HU,增强后呈轻度强化、CT值约46 HU。MRI表现为髂骨内斑片状病灶,T1WI上呈低信号,压脂T2WI和DWI上呈高信号,增强后有明显强化。
讨 论
髂骨含有丰富的红骨髓,具有造血功能,是转移瘤、弥漫性骨髓疾病的好发部位。发生在髂骨的病变相对罕见,其影像表现复杂多样,误诊率高,大部分病变通过X线平片能够发现,但对其良恶性及病灶范围的判断相对局限,需要结合CT及MRI来弥补其不足。
本组良性病变中影像诊断较明确的有FD和骨软骨瘤。FD占良性骨骼病变的5%~10%,70%~80%的FD为单骨受累,仅20%~30%为多骨受累,2%~3%为McCune-Albright综合征[1]。本组中FD患者6例,占良性病变的37.5%,均为多骨受累,具有较典型的影像学特征,如病变髂骨或股骨内多发边界不清的磨玻璃样骨质破坏区及囊状骨质改变伴硬化边,通常诊断较明确。骨软骨瘤的影像表现较典型,表现为以骨性基底与母骨相连,软骨帽呈“菜花”状,边界清晰,诊断一般较明确。
骨样骨瘤的X线诊断符合率约为75%[2],典型表现为小于1 cm的低密度瘤巢伴周围骨质增生硬化,但有时反应性骨质硬化明显时会使瘤巢不易被发现而导致诊断困难,此时需行CT或MRI检查以进一步明确诊断,本组中1例骨样骨瘤病例即显示出增强MRI的诊断优势。
滑膜软骨瘤病主要累及髋、肘、膝、腕、踝和肩关节,通常单发,偶尔对称性发生于双膝关节,主要发生于40~50岁、男性较多(男:女=2:1),儿童少见[3]。典型影像表现为关节腔内骨软骨游离体的存在及晚期骨性关节炎的表现,尤其是当游离体发生钙化或骨化时,表现为“铺路石”样分布。MRI可以发现滑膜内疏松的低信号小体。本组病例表现为关节间隙变窄、关节积液和关节腔内滑膜增生(图2a~b),术前未能明确诊断。本例漏诊的原因可能与病灶早期关节腔内未观察到游离体及游离体钙化或骨化,也与作者对该病变认识不足有关。本病需要与色素沉着绒毛结节性滑膜炎相鉴别[4]。
本组中1例髂骨血管瘤的影像表现无特征性,故术前未能明确诊断,另2例根据患儿皮肤颜色改变及多个骨骼受累而诊断为良性病变。
中间型骨肿瘤中LCH的影像表现主要为囊状膨胀性或溶骨性骨破坏,呈“地图样”骨质缺损,边界清楚,部分可见硬化边及骨膜反应,骨质破坏范围内可见软组织肿块,增强后呈均匀或不均匀强化,软组织较大时可突破骨皮质,本病需与恶性病变或感染性病变相鉴别[5-7]。本组病例的影像表现与文献报道基本相符,但1例伴Codman三角样骨膜增生反应者相对罕见(图3b)。
ABC在髂骨的发生率<1%[8-10],表现为多房囊样膨胀性骨质破坏,边界清晰,有硬化边,常可见液-液平面,部分病灶内可见骨嵴,需要与骨巨细胞瘤进行鉴别。本组中2例的X线表现为巨大膨胀性骨质破坏,1例伴纤细骨嵴,均未行MRI检查,未能发现ABC的液-液平这一特征性征象,但1例在CT软组织窗图像上表现为密度不均匀,其内有多发小的液-液平(图4b),较X线提供了更多诊断信息。
髂骨恶性病变一般影像表现为溶骨性骨质破坏伴有周围软组织肿块,肿块形态不规则、轮廓模糊[11]。ES主要表现为溶骨性或虫蚀样骨质破坏,周围呈浸润性改变,伴软组织肿块,可见层状、针状骨膜反应[12-13],本组7例的影像表现基本符合上述特点,其中1例为左侧原发ES,呈典型的原发ES的影像表现,而右侧髂骨及双侧股骨为转移性骨质破坏,其表现与转移灶的影像表现类似。
对于有原发恶性肿瘤病史者,多发骨转移性肿瘤的影像诊断相对比较容易,本组中16例转移瘤的影像诊断均正确。骨转移性肿瘤中以神经母细胞瘤来源者最多见(9/16,56.25%),与文献报道相符[14]。单发转移瘤的诊断较困难(图5a~c),需要与ES及LCH鉴别。ES周围软组织肿块的边界相对清晰,而单发转移瘤的软组织肿块与周围组织分界模糊,可能为鉴别点之一。但软组织肿块及骨膜反应并不是恶性肿瘤特有的影像表现,LCH也可有此表现,本组LCH患者中5例可见病变髂骨周围形成软组织肿块,4例可见骨膜反应,术前将2例误诊为ES。
髂骨感染性病变中,结核性病变的主要影像表现为以非持重关节的关节面出现虫蚀样骨质破坏,常伴有关节腔积液及冷脓肿形成,本组2例患者的影像表现较典型、诊断正确。化脓性骨髓炎以溶骨性骨质破坏为主,部分边界较清晰,部分伴有硬化边,增强后病变区域轻度强化,需结合实验室检查才能明确诊断[15-17],需与LCH进行鉴别。本组3例患者结合临床上有发热等症状,而诊断为髂骨炎症可能。
发生在髂骨的良性骨肿瘤与其他部位的良性骨肿瘤影像表现基本一致。中间型骨肿瘤中LCH病变呈不规则骨质破坏,边界清晰,骨质破坏区域软组织肿块较大时突破周围骨皮质,部分可见硬化边、骨膜反应,Codman三角样骨膜增生反应较罕见。长骨LCH周围软组织肿块较少见,脊柱LCH表现为椎体楔形变或扁平椎[7]。髂骨ABC呈膨胀性骨质破坏(气球样变),范围较大,周围可见明显的硬化边,内部更容易见到液-液平这一典型的影像学征象。恶性病变中多发转移瘤的诊断明确,但单发转移瘤缺乏特异性的影像学征象,骨质破坏周围可见软组织肿块,需要与LCH、ES及骨肉瘤进行鉴别。发生于各骨的ES一般均可出现溶骨性及虫蚀样骨质破坏,层状、日光放射状骨膜反应,病变周围可形成软组织肿块,但髂骨ES合并的软组织肿块更明显,边界相对清晰[18]。
三种影像检查在髂骨病变诊断中各有优缺点。X线平片是发现、诊断的最基本及首选方法,但髂骨病变容易受到肠道内气体和肠内容物影响,需由CT及MRI进行补充。CT不受肠道内容物及气体影响,能够清晰显示X线显示不清或未显示的病变,更加准确的判断病变范围;明确分辨病灶内部特征,周围软组织情况,观察膨胀骨皮质有无断裂,病灶有无出血或细小钙化点等,还可测量CT值,进行三维图像重组,提供更多的影像信息。但CT存在一定的辐射剂量,对于儿童患者不宜作为常用检查方法。MRI对髂骨病变的范围、内部出血坏死、与周围结构的关系及软组织情况等均能显示清晰,其诊断价值更优于CT。MRI多平面扫描能显示病变范围,增强扫描对髋关节滑膜等结果显示清晰。但MRI在显示细小钙化、骨膜反应等方面不及CT敏感[19-20]。
总之,儿童髂骨病变复杂多样,良性病变通常表现为边界清晰的骨质破坏,伴或不伴硬化边缘。恶性病变主要表现为溶骨性骨质破坏,伴或不伴巨大、强化不均匀软组织肿块。除了上述病变外,髂骨还可发生骨肉瘤、骨巨细胞瘤、软骨肉瘤、淋巴瘤和骨囊肿等。对于表现典型的髂骨病变诊断相对容易,而较复杂的病变需结合X线、CT、MRI及临床症状等进行综合判断,从而能为恶性肿瘤的临床分期、治疗及手术方案的选择提供更有价值的信息。

