术前颈部CT 对乳晕入路腔镜甲状腺手术的指导意义
檀谊洪 涂星强 陈晓意 张永泉 王昆 曾昭游
南方医科大学附属南海医院甲状腺血管外科(广东佛山528200)
随着国人对医疗需求的逐步提高及甲状腺腔镜技术的不断发展,接受腔镜手术的甲状腺患者日益增多。《经胸前入路腔镜甲状腺手术专家共识(2017 版)》(以下简称共识)提出,全乳晕入路腔镜下甲状腺手术,是最常用的手术入路、美容效果好[1]。但由于该种术式选择在胸部入路自下而上进行,致使锁骨会阻挡部分操作、甲状腺上极位置深远处理不易,以及腔镜下操作失去触摸的手感,致使初学者的学习曲线延长,甚至出现并发症[2]。我院在该手术中,结合术前CT 扫描评估来协助确定手术方式,获得较好的应用效果,现报告如下。
1 资料与方法
1.1 一般资料 我院自2018年7月-11月共实施乳晕入路腔镜下甲状腺手术94 例,其中男22 例,女72 例;年龄18~60 岁,平均(39.5 ± 11.8)岁;病程1 周~20 余年。术前诊断:结节性甲状腺肿69 例,甲状腺滤泡性肿瘤6 例,甲亢17 例,甲状腺微小癌2 例(穿刺细胞学证实);患者均有美容需求,既往无颈部手术史。术前除常规检查外,所有病例根据共识要求一律行颈部CT 扫描,考虑恶性变者行增强扫描。
1.2 颈部CT 扫描观察指标 (1)甲状腺大小:包括最长径、最大前后径、最大左右径;(2)甲状腺上极:上极末端距离甲状软骨下角平面的距离(5 mm每层计算层面数)以及该平面腺体的大小;(3)甲状腺峡部下缘距离胸骨上切迹平面的距离;(4)甲状腺下极距离胸骨上切迹平面的距离;(5)甲状腺峡部厚度;(6)气管向一侧的偏移程度。笔者把以上这些解剖数据的显著异常改变,称为“特殊情况”,其各自的定义及本组的例数见表1。符合特殊情况1 和2(与上极处理和取标本有关)、3 和4(与处理下极有关)、5 和6(与处理峡部有关)的分别有:14 例18 侧腺叶、3 例4 侧腺叶、8 例。
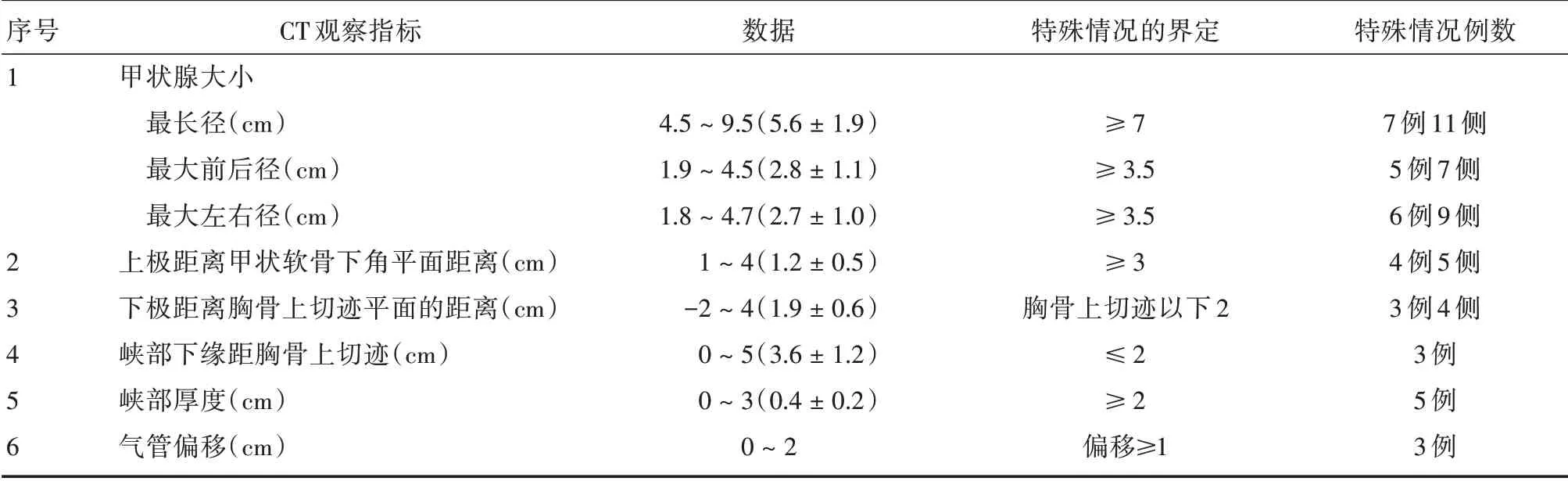
表1 本组病例CT 扫描观察指标的数据Tab.1 Data of CT scan of this group
1.3 手术方法 根据标准的方法[3]建立操作空间,男性适当调整戳孔位置,V 字专用腔镜拉钩协助暴露,先切除甲状腺峡部和锥状叶,分离腺叶的基本顺序为“内外结合、由下而上”。切除腺体经隧道用标本袋取出,术中送快速病理检查,证实为乳头状癌者行腔镜下中央区淋巴结清扫。
1.4 评价方法 观察在手术中,是否需要根据术前CT 扫描提示的信息,来进行相应的的操作:(1)符合特殊情况1 和2:甲状腺最长径≥7 cm 或者前后径及左右径≥3.5 cm、甲状腺上极顶端距离甲状软骨下角平面3 cm 以上的,是否需切断上极移除腺体标本,留下的上极再次单独切除。标本需分次或扩大隧道取出;(2)符合特殊情况3 和4:甲状腺最下极位于胸骨上切迹平面以下2 cm 的或峡部下缘距离胸骨上切迹≤2 cm 的,是否需充分切开胸骨上凹处组织,完全游离腺体下极才可以拉出;(3)符合特殊情况5 和6:峡部厚度≥2 cm 或是气管偏移≥1 cm 的病例,是否需沿着环状软骨向下切开峡部来寻找气管。
2 结果
2.1 一般结果 本组94 例均成功完成腔镜下甲状腺手术,其中1 例术前诊断为结节性甲状腺肿,术中快速病理证实为甲状腺微小乳头状癌(最大直径9 mm),因为锁骨阻挡无法进行中央区清扫,改为中转开放手术。另外3 例术中病理证实为单侧腺叶微小乳头状癌,行病灶侧的腔镜下中央区淋巴结清扫术;其余90 例的手术方式为:甲状腺次全切除术15 例、单侧腺叶和峡部切除17 例、甲状腺近全切除术54 例、甲状腺全切除术4 例。术后石蜡病理为结节性甲状腺肿64 例,滤泡性腺瘤8例,微小侵袭滤泡癌1例,弥漫毒性甲状腺肿17例,微小癌4 例(转移淋巴结分别为0/7、0/5、3/6、2/5)。手术时间45~185 min,平均(87.3±12.6)min;术中出血量1~250 mL,平均(31.6±14.9)mL;术后2~3 d 拔除胸壁引流管;住院时间4~7 d,平均(5.2 ±0.7)d。术后5 h 出血1 例,再次入手术室腔镜下止血,证实为胸骨上凹的颈前静脉穿支出血,术后第5 天出院;术后9 例出现PTH 低于正常值,其中2 例出现低血钙症状,2 周后复查血钙、甲状旁腺素9 例均恢复正常;本组无声嘶、声哑、饮水呛咳、胸壁皮下瘀斑、淋巴漏、迟发性出血发生。
2.2 术前CT 与术中情况对照结果 (1)CT 提示符合特殊情况条件1 和2 的14 例18 侧腺叶,其中15 侧腺叶,由于分离至上极时腺叶较大无法观察或可靠处理上极血管,予以切断上极,标本分块取出。3 侧腺叶需扩张隧道后才可取出;(2)CT 提示符合特殊情况条件3 和4 的3 例4 侧腺叶,切开颈白线分离后只可见腺叶的上极和峡部上缘,充分切开胸骨上凹后勉强将峡部下缘分离出,并拉出腺叶下极,其中1 例证实为恶性,因为无法清扫予以中转开放手术;(3)CT 提示符合特殊情况条件5 和6 的8 例,其中6 例切开峡部难以找到气管位置,依靠环状软骨来向下定位气管。以上术前和术中结果对照的符合率分别为:83.3%(15/18)、100%(4/4)、75%(6/8)。另外,术前CT 发现可疑左侧腺叶后方副甲状腺1 例。典型图片见图1~3。
3 讨论
3.1 影响乳晕入路腔镜甲状腺手术的解剖因素与开放手术相比,乳晕(胸部)入路的腔镜甲状腺手术由于视野和器械都是从下往上操作只有单一的视角,同时由于失去手指的触觉,这些弊端将影响到以下手术操作:(1)腺体过大或者上极太深,甲状腺上极位于视野的最远端,难以观察到上极血管,盲目操作风险较高;(2)锁骨是重要的阻挡因素:对于锁骨/胸骨下方腺体的处理,较为棘手;(3)峡部较宽厚或气管偏移时,难以准确判别气管的位置;(4)当存在副甲状腺时,术者无法通过触觉发现。术前超声多数是对腺体本身作出诊断,难以为术者准确提供以上关键的手术解剖信息[4],而术前CT 扫描弥补了该缺陷。
3.2 甲状腺大小对手术的影响 共识中关于腔镜甲状腺手术的适应症“推荐12:甲状腺良性肿瘤,最大直径≤4 cm,可以施行SET(推荐等级:B)”。本组病例的数据发现,腺叶的前后及左右最大径≥3.5 cm 或是最长径≥7 cm,83%(15/18)的标本需要分块切断取出,另外3 例需要扩大隧道后取出。但是这些剪断破损的标本,存在肿瘤/甲状腺术野种植的风险[5],而且不利于病理医生观察病灶,特别是破损的滤泡性肿瘤难以寻找和观察被膜有无侵犯。因此笔者认为这个4 cm 的界定,对于取标本而言是非常有意义的,特别是滤泡性肿瘤可借鉴术前的CT 评估腔镜手术的可行性。而对于合并桥本氏甲状腺炎或乳头状癌的标本,由于质地较韧,腺叶最小径≥2.5 cm 都很难直接取出。
3.3 甲状腺上极对手术的影响 笔者在手术中发现,当甲状腺叶上极存在以下情况时,处理往往较为困难:甲状腺上极位于甲状软骨下角平面以上3 cm(腺叶的最长径通常会>7 cm)、上极肿大明显(3 cm 以上)。本组的结果也证实了该情况,所有病例分离至上极时均呈现为“球状”的腺体,视野空间完全被阻挡。笔者在术中采用分块切除的方法[6],切断上极移走大部分腺体,留下上极约2~3 cm 的“椎体状”残腺另外再切除。否则,在无法观察到上极尖端的情况下,贸然用超声刀去处理损伤喉上神经外支或上极血管的风险极大,出血后也难以控制。这种方法虽然是分块切除,但是总体的手术时间反而会缩短,术者需注意的是若上极有病灶不宜切断。笔者以甲状软骨下角平面为判断上极大小和高度依据,这是因为胸骨甲状肌位于胸骨舌骨肌内层,附着于甲状软骨板斜线,是制约术者视野的主要因素。本组数据显示,术前CT 显示的甲状软骨下角平面腺体情况,能很好的协助判断术中的处理措施(图1)。
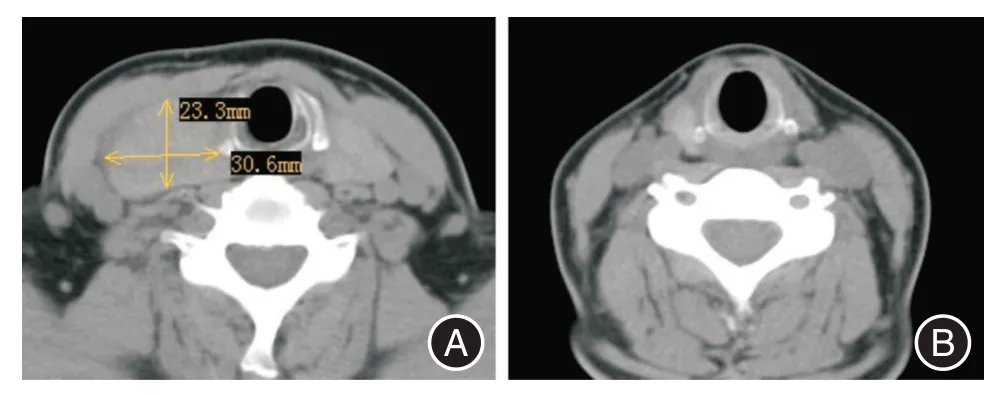
图1 腺体在甲状软骨下角的CT 扫描图Fig.1 CT scan in the level of thyroid cartilage lower corner
3.4 甲状腺下极深度和峡部下缘对手术的影响若腺叶下极位于锁骨深面或是峡部下缘位置很低,乳晕(胸部)入路的腔镜操作较为困难。本组的4 侧腺叶位置较低者,显露腺体后只能看到峡部的上缘和少部分上极腺体。术中需充分游离内侧的Berry 韧带和外侧的肌肉及筋膜束缚,清理下附着于腺体的下血管,再逐步将腺体牵拉向头侧,将其挑出。笔者用此方法可成功拉出锁骨下3 cm的甲状腺(图2)。也有学者采用丝线牵拉的方法,可分离出更深的腺叶[7]。而在分离过程中,所有血管必须一次性反复、可靠的凝闭,直径5 mm 以上必须丝线或其他方式结扎[8],否则出血断端缩回锁骨深面无法再次处理。术前CT 扫描的预判显然有助于术者的操作。对于可能需要做中央区淋巴结清扫的病例,若不能实施经口经胸联合手术[9],建议开放手术为宜,否则就像本研究中转的1 例,切除完腺体后完全无法进行中央区清扫。
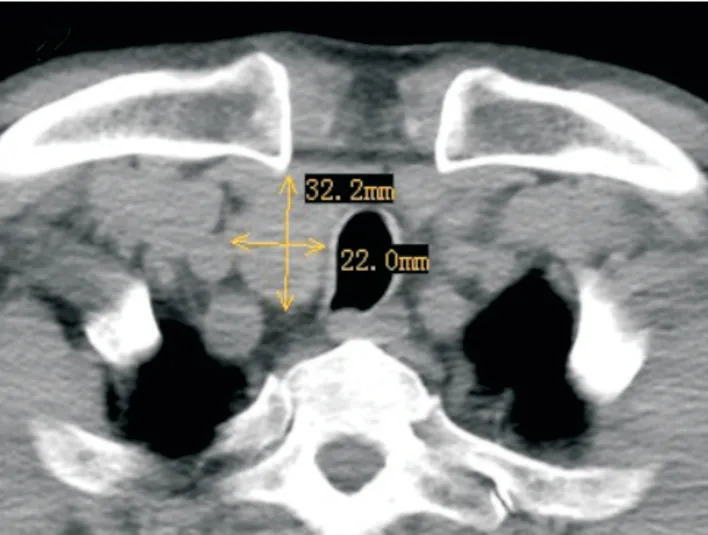
图2 CT 显示甲状腺叶的下极位置深在峡部下缘位于胸骨上切迹水平Fig.2 CT scan in the level of thyroid lower pole
3.5 气管偏移及峡部过厚的处理 腔镜甲状腺手术中,识别气管是显露腺体后的第一步关键环节,一般从峡部下缘开始[10]。本组病例中有3 例单侧病灶过大导致气管偏移,切开白线(2 例无法找到白线只能切开带状肌)难以识别峡部;还有5 例峡部较宽厚,从胸骨上凹处完全看不到峡部的下缘。这8 例中的6 例(75%)从峡部下缘切开难以辨认气管,改为顺着环状软骨向下分离切断峡部,术中反复用超声刀头触碰质硬的气管获得确认,最终才完全显露气管。
3.6 副甲状腺的存在 部分患者同时存在副甲状腺病变的可能,而该部分腺体一般都隐藏在正常腺体背侧的锁骨深面,与正常的甲状腺完全不相连[11]。若术前不仔细查看CT 或超声图片资料,术中非常容易遗漏,特别是在腔镜手术中,由于不能用手指触摸以及视野被锁骨阻挡更容易遗漏(图3),会造成短期复发的假象,甚至导致医疗纠纷。本组1 例左侧甲状腺叶背侧的副甲状腺在术前CT 扫描时被发现,术中予以完整切除。
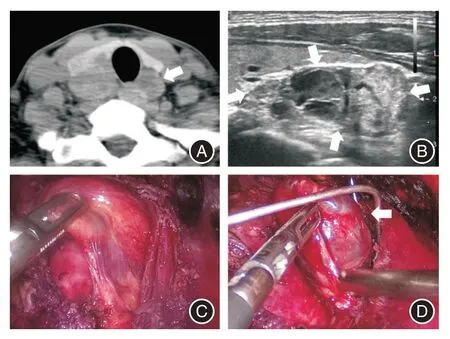
图3 CT 扫描与手术分离的甲状腺Fig.3 CT scan and operation findings of the ectopic thyroid nodule
既往多用腺体的容积、腺体内病灶的大小、甲亢的外观分度来评估手术可行性,既难以实施又不够准确。笔者认为,术前CT 扫描时颈部的体位和术中虽有差异,但大致的解剖位置变化不大。术者可通过阅读CT 片来掌握腺叶大小、上下极、峡部和气管位置等确切的解剖信息,这对于术前和术中的决策具有重要的指导意义。

