探究早产胎膜早破的危险因素及应对处理措施
尚娟

文章编号:WHR2018112403
【摘 要】 目的:探究早产胎膜早破的危险因素及应对处理措施。方法:选取本院2015年10月至2018年6月住院分娩的106例早产胎膜早破患者,对导致其发生胎膜早破的危险因素进行分析总结,同时探讨其应对处理措施。结果:导致胎膜早破的主要危险因素包括生殖道感染、胎位异常、双胎、妊高症、流产引产史等。不同孕周对母亲的影响无统计学意义(P>0.05);在呼吸窘迫、新生儿窒息、高胆红素血症、新生儿死亡等方面,34~36+6周产妇明显低于28~33+6周产妇(P<0.05)。结论:针对28~33+6周未足月胎膜早破产妇,应当采取积极的保胎治疗以及干预措施,选择合适的分娩时机,降低早产儿并发症发生率,提高早产儿存活率。
【关键词】
早產;胎膜早破;危险因素;处理措施
早产胎膜早破指的是妊娠28~37周胎膜在分娩前自然破裂[1]。近年来,随着人们生活方式的改变,早产胎膜早破的发生率越来越高,出现逐年增长的趋势,极大程度的威胁着围生儿的生存以及健康。胎膜早破使临床上处理早产孕妇时难度增加,因此,选择合适的处理方式对母婴健康具有重要的现实意义[2]。本研究主要分析导致早产胎膜早破的危险因素,并提出与之对应的处理措施,选取本院收治的106例早产胎膜早破孕妇为研究对象,其研究过程如下。
1 资料与方法
1.1 一般资料
选取本院2015年10月至2018年6月住院分娩的106例早产胎膜早破患者为研究对象,对其临床资料进行分析。年龄23~38岁,平均年龄(30.1±1.6)岁,孕周34~36+6周68例,28~33+6周38例,初产妇74例,经产妇32例。双胎5例,单胎101例。
1.2 方法
产妇入院后,先对其进行病史询问、体检以及辅助检查,同时进行彩超检查,确定产妇的孕周,然后对胎儿的头围、胸围、胎盘、双顶径、股骨长颈等生长情况进行观察和了解。若孕妇的孕周>34周,可监护胎心,监测感染指标,除非妊娠合并糖尿病者可先促胎肺成熟,其余可顺其自然,超声监测羊水情况,监护胎心及感染指标,2~12小时内未临产,可予以引产终止妊娠;如果其孕周<34周,则尽量保胎,促胎肺成熟,预防性应用抗菌素预防感染,胎儿神经系统保护,期待孕周发展至34周以上,同时监测感染指标,监护胎心,超声监测胎儿生长情况及羊水,有异常情况,再终止妊娠。分析导致胎膜早破的危险因素,对34~36+6周和28~33+6周产妇的产前检测、治疗以及干预措施、分娩方式、新生儿情况等进行对比分析。
1.3 统计学分析
采用SPSS 20.0软件进行数据处理。计数资料以(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 导致早产胎膜早破的危险因素分析
导致早产胎膜早破的危险因素包括生殖道感染、胎位异常、双胎、妊高症、流产引产史,具体情况如下表1所示。
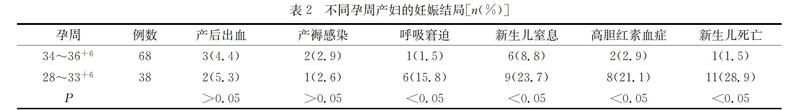
2.2 不同孕周产妇的妊娠结局
不同孕周分娩方式对产妇的影响无统计学意义(P>0.05),但在呼吸窘迫、新生儿窒息、高胆红素血症、新生儿死亡等方面,34~36+6周产妇明显低于28~33+6周产妇(P<0.05),具体情况如下表2所示。
3 讨论
3.1 早产胎膜早破的危险因素
临床上,导致早产胎膜早破的危险因素有很多,本研究发现,生殖道感染、妊高症、胎位异常、流产引产史、阴道炎、双胎等是最主要的危险因素。其中生殖道感染占据的比例很大,这是因为生殖道感染的一些病原微生物产生的蛋白酶将会使胎膜的基质降低,进而使其抵抗力减低、韧性降低,最终导致早产胎膜早破的发生[3]。此外,生殖道中的很多细胞因子和微生物,将会使胎膜产生前列腺素,引起子宫收缩,致使胎膜发生破裂。
3.2 不同孕周分娩方式的选择
孕妇发生早产胎膜早破后,产妇将会由于羊水减少,因而减压力作用降低,同时由于胎儿未发育成熟,胎儿发生腔内缺氧的可能性很大。不同孕周分娩方式对产妇的影响无统计学意义(P>0.05),但在呼吸窘迫、新生儿窒息、高胆红素血症、新生儿死亡等方面,34~36+6周产妇明显低于28~33+6周产妇(P<0.05)。由此可以看出,虽然不同孕周的分娩对产妇没有太大的影响,但对于新生儿有很大的危害,28~33+6周产妇分娩的新生儿并发症发生率和死亡率均比较高[4]。
根据本研究可以看出,28~33+6周产妇发生呼吸窘迫、新生儿窒息、高胆红素血症、新生儿死亡的几率比较高。因此可以看出早产胎膜早破发生的时间越早,在临床中进行相关处理时则会显得更为困难。为了使孕妇的妊娠结局得以改善,应当在入院后立即要求孕妇卧床休息,实时检测母婴的各项指标。对于28~33+6周产妇,如果其存在规律宫缩,应当在宫缩出现时进行抑制宫缩的保胎治疗,促进胎儿心肺等脏器的成熟。对于破膜发生12h以上的患者,需要及时进行抗感染治疗。对于34~36+6周胚胎发育成熟的孕妇,除妊娠期糖尿病促胎肺成熟外,其余任其分娩。如果产妇要求尽量足月分娩,可以给予保胎及抗感染治疗,同时监测感染指标,胎心胎动,及彩超监测胎儿及羊水情况,必要时亦需及时提前终止妊娠。
参考文献
[1] 王颖.早产胎膜早破的危险因素、不同孕周临床处理方式探讨[J].中国处方药,2016,12(02):13-14.
[2] Lorthe E,Ancel P Y,Torchin H,et al.Impact of Latency Duration on the Prognosis of Preterm Infants after Preterm Premature Rupture of Membranes at 24 to 32 Weeks' Gestation:A National Population-Based Cohort Study[J].Journal of Pediatrics,2017,182(23):47-52.e2.
[3] 吴赛男.未足月胎膜早破(PPROM)早产120例临床处理分析[J].中国医药指南, 2016,14(34):143-144.
[4] 陈翠文.早产合并胎膜早破的原因分析及妊娠结局观察[J].白求恩医学杂志, 2017,15(01):45-47.

