瘢痕子宫专科门诊管理对剖宫产后再次妊娠孕妇分娩方式的影响
胡玉新 杨恒 谢琴 熊莉芳 刘晓瑛 姜艳华
【摘要】 目的:探讨瘢痕子宫专科门诊管理对剖宫产后再次妊娠分娩方式的临床价值。方法:选取2017年1-12月在深圳市罗湖区妇幼保健院产检的剖宫产术后再次妊娠孕妇501例,其中351例只在常规产前门诊产检为对照组,150例经过瘢痕子宫专科门诊评估管理为观察组。比较两组孕妇体重增加情况、阴道试产率、阴道试产成功率及母婴结局。结果:观察组的孕期体重增加及新生儿体重显著低于对照组,观察组的阴道试产率、阴道试产成功率显著高于对照组,观察组孕妇产后出血显著少于对照组,两组比较差异均有统计学意义(P<0.05)。结论:瘢痕子宫专科门诊管理可以提高剖宫产术后再次妊娠孕妇的阴道试产率及阴道分娩率,改善母婴分娩结局,值得临床推广。
【关键词】 瘢痕子宫专科门诊; 体重管理; 剖宫产后阴道试产; 剖宫产后阴道分娩
【Abstract】 Objective:To explore the clinical value of the scar uterine clinic in delivery methods for pregnant women with previous caesarean section.Method:501 cases of pregnant women with previous caesarean section were selected from January to December 2017 in Shenzhen Luohu Maternity and Child Healthcare Hospital,they were divided into two groups,the control group of 351 cases,they were given the regular antenatal clinic,observation group of 150 cases,they were given scar uterine clinic on the basis of control group.The weight gain,the rate of trial labor,the success rate of trial labor,maternal and infant outcome of two groups were compared.Result:The BMI increased during pregnancy and neonatal birth weight in the observation group were lower than those of the control group;the rate of trial labor and the success rate of trial labor in the observation group were obviously higher than those of control group;the mean postpartum blood loss in the observation group was lower than the control group,the differences were statistically significant(P<0.05).Conclusion:The scar uterine clinic management can improve vaginal delivery rate of pregnant women with previous caesarean sections,and has no adverse effect on the childbirth outcomes,which is worthy of being implemented more widely in China.
【Key words】 Scar uterine clinic; Weight Management; Trial of labor after cesarean section; Vaginal birth after cesarean
First-authors address:Shenzhen Luohu Maternity and Child Healthcare Hospital,Shenzhen 518019,China
doi:10.3969/j.issn.1674-4985.2019.01.046
中国的剖宫产率长期居高不下[1],剖宫产后再次妊娠阴道试产(Trial of labor after cesarean section,TOLAC)是降低剖宫产率的措施之一[2]。但是一旦阴道试产失败,将给孕产妇带来更多的并发症[3]。因此,如何加强剖宫产后再次妊娠孕妇孕产期管理,选择合适的阴道试产对象,是提高阴道试产成功率,降低试产失败率的关键。本研究旨在探讨本院开设瘢痕子宫专科门诊对剖宫产后再次妊娠孕妇分娩方式的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取本院2017年1-12月期间产科剖宫产后再次妊娠孕妇501例。纳入标准:全部孕妇均为剖宫产后再次妊娠,本次妊娠距上次剖宫产手术时间至少间隔18个月;前次剖宫产指征不复存在。排除标准:双胎、多胎、合并妊娠期高血压疾病、妊娠期糖尿病、妊娠期肝內胆汁淤积症、胎位异常、羊水量异常、骨盆狭窄、前置胎盘、胎盘早剥、胎盘边缘血窦破裂、胎儿窘迫、2次剖宫产史等高危妊娠事件。选取只在本院常规产前门诊产检的351例剖宫产后再次妊娠孕妇为对照组,在本院瘢痕子宫专科门诊评估管理加常规产前门诊产检的剖宫产后再次妊娠孕妇150例为观察组。本研究经伦理学委员会批准,所有阴道试产意愿产妇均签署瘢痕子宫阴道试产知情同意书。
1.2 方法 对照组采用常规产前门诊管理,观察组在对照组基础上采用瘢痕子宫专科门诊管理。
1.2.1 常规产前门诊管理 全部孕妇在妊娠10~12周时开始建立围产保健系统管理档案,定期产检。对照组只接受常规产前门诊宣教及产检,而未接受瘢痕子宫专科门诊评估,产妇自主选择阴道试产。
1.2.2 瘢痕子宫专科门诊管理 观察组除了接受常规产前门诊宣教及产检外,还定期到瘢痕子宫专科门诊进行系统评估。瘢痕子宫专科门诊与常规产前门诊的差别关键在于实施瘢痕子宫专病管理,除了例行常规产检外,医生与孕妇充分沟通,根据孕妇的不同情况,进行个性化的咨询及指导,规范TOLAC的入组标准,对孕妇进行TOLAC知识的宣教,严格孕期体重管理,建立首诊复诊病历,筛选可以经阴道分娩的病例进行阴道试产。
1.2.3 产时管理 TOLAC孕妇入院标准:先兆早产、先兆临产、胎膜早破,如无产兆过了40周则住院计划分娩。入院后剖宫产后阴道试产病例的评估由有经验的主治及以上级别医师充分评估并与孕妇沟通后决定,两组孕妇产时管理方案一致。
1.3 观察指标 比较两组产妇孕期体重增加情况、阴道试产率、阴道试产成功率、巨大儿出生率、产后出血、子宫破裂及新生儿窒息发生率等结局。
1.4 统计学处理 采用SPSS 19.0统计学软件进行分析,计量资料采用(x±s)表示,连续组间变量比较采用独立样本t检验,计数资料用率(%)表示,比较采用字2检验或Fisher精确概率法,以P<0.05为差异有统计学意义。
2 结果
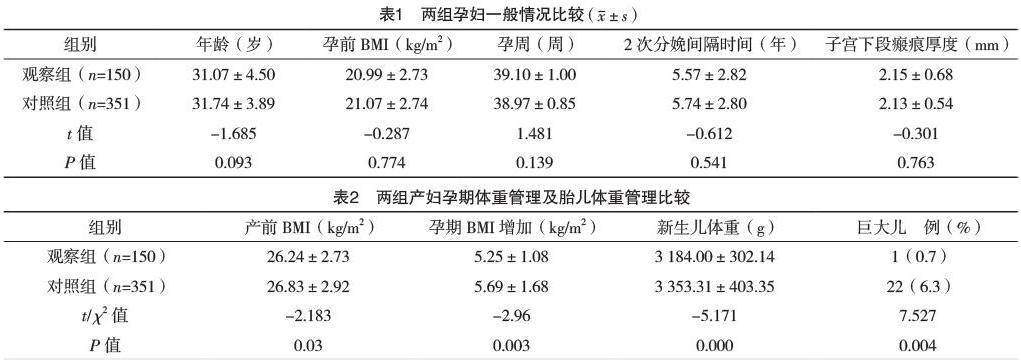
2.1 两组孕妇一般资料比较 两组孕妇年龄19~43岁,孕前体重指数(BMI)14.0~30.5 kg/m2,分娩孕周34~41周,其中>40周49例,2次分娩间隔2~19年,产前子宫下段瘢痕厚度平均0.79~4.60 mm。两组一般资料比较差异均无统计学意义(P>0.05),具有可比性。见表1。
2.2 两组孕妇体重及新生儿体重情况比较 观察组孕期BMI增加明显比对照组少、巨大儿出生率明显比对照组低,两组比较差异均有统计学意义(P<0.05)。见表2。
2.3 两组孕妇分娩方式比较 观察组阴道试产63例(42.0%),重复剖宫产87例(58.0%);对照组阴道试产64例(18.2%),重复剖宫产287例(81.8%),两组比较差异有统计学意义(字2=31.368,P=0.000)。观察组阴道试产成功49例(77.8%)明显高于对照组33例(51.6%),两组比较差异有统计学意义(字2=9.537,P=0.003)。
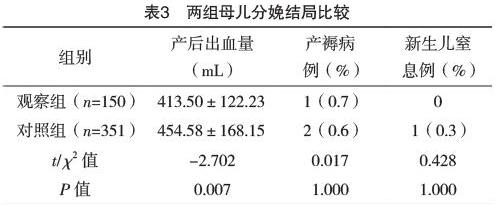
2.4 两组母婴结局比较 观察组产后24 h出血量明显比对照组少,比较差异有统计学意义(P<0.05)。两组产妇均未发生子宫破裂、子宫切除、母儿死亡等严重并发症。见表3。
3 讨论
3.1 瘢痕子宫专科门诊管理对TOLAC的影响 剖宫产术后再次妊娠阴道分娩是有效降低剖宫产率的方法之一[4]。本研究表明加强剖宫产后再次妊娠孕妇全孕期管理是提高TOLAC成功率的关键。本研究显示瘢痕子宫专科门诊管理的产妇孕期体重增加较为合理,对孕妇的体重管理明显优于对照组(P<0.05),瘢痕子宫专科门诊管理的产妇TOLAC率及TOLAC成功率均较对照组高(P<0.05),说明孕期体重管理是提高阴道试产成功率的关键因素之一。经过瘢痕子宫专科门诊管理后的剖宫产后再次妊娠孕妇的TOLAC率达到42.0%,TOLAC成功率达到77.8%。国内的文献[5-9]报道TOLAC孕妇TOLAC成功率差异较大(60%~90%),但阴道试产率偏低,2016年国内专家陈敦金等[7]对剖宫产术后再次妊娠孕妇进行全国多中心研究,阴道试产只有13%。同期文献[10]报道,华北地区的剖宫产术后再次妊娠阴道分娩率只有4%。由此可见,开设瘢痕子宫专科门诊管理是提高TOLAC率及TOLAC成功率的关键。文献[5,11-13]报道,增加TOLAC成功率的有利因素是母亲年轻、有阴道分娩史、仅一次剖宫产史,前次剖宫产指征为胎位异常或胎儿窘迫、两次分娩间隔时间大于2年,自然临产、孕周不超过40周、预测新生儿体重小于4 000 g等。本研究中,瘢痕子宫专科门诊由经验丰富的副主任或主任医师坐诊,在孕期及分娩前详细评估瘢痕子宫孕妇TOLAC的影响因素,对孕妇进行全孕期管理,系统全面的产前评估,以及孕期TOLAC相关知识教育和孕妇充分沟通分析TOLAC的成功概率及风险系数,帮助孕妇树立信心,选择合适的阴道试产对象,从而提高了阴道试产率和阴道试产成功率。对照组阴道试产失败的原因大多是因为信心不足拒绝继续试产,这可能与孕期未与门诊医生进行充分沟通、未得到很好的宣教、阴道试产意愿不够强烈有关[14]。所以,瘢痕子宫专科门诊的咨询、评估、管理非常重要。
3.2 瘢痕子宫专科门诊管理对妊娠结局的影响 本研究显示,观察组的巨大儿出生率明显比对照组少(P<0.05),说明瘢痕子宫专科门诊胎儿体重管理明显优于常规产前门诊。观察组的产后出血量明显比对照组少,这是由于剖宫产术中出血比阴道分娩产时出血要多[12],阴道试产成功率高使得平均产后出血量减少。瘢痕子宫孕妇合并症发生率最低的为成功阴道分娩者,其次是择期剖宫产者,最高的为阴道试产未成功者[16-20]。因此,为避免阴道试产失败引起的并发症,孕期及产前评估剖宫产史孕妇阴道分娩成功率非常关键。通过瘢痕子宫专科门诊对剖宫术后再次妊娠孕妇进行专病管理,选择合适人群进行阴道试产从而提高试产成功率减少产妇并發症。由于本研究中阴道试产失败者大多为宫口开3 cm以内拒绝继续阴道试产,未经过充分的阴道试产,产程时间不长,故阴道试产失败中转剖宫产者未出现严重并发症。总之,瘢痕子宫不是再次剖宫产的绝对手术指征。瘢痕子宫门诊医生根据患者前次剖宫产的具体情况,选择有条件有信心的患者建立档案进行产科专病管理,尤其是健康教育和体重管理,使剖宫产术后再次妊娠阴道分娩更加安全可行。
参考文献
[1]侯磊,李光辉,邹丽颖,等.全国剖宫产率及剖宫产指征构成比调查的多中心研究[J].中华妇产科杂志,2014,49(10):728-735.
[2]唐萍,肖霞.新形势下安全降低剖宫产率的措施探讨[J].中国妇幼保健,2016,31(22):4617-4619.
[3] Renfrew M J,McFadden A,Bastos M H,et al.Midwifery and quality care: findings from a new evidence-informed framework for maternal and newborn care[J].Lancet,2014,384(9948):1129-1145.
[4] Sabol B,Denman M A,Guise J M.Vaginal birth after cesarean: an effective method to reduce cesarean[J].Clin Obstet Gynecol,2015,58(2):309-319.
[5]罗漫灵,陈旭菲,钟梅,等.剖宫产术后阴道分娩成功的影响因素[J].中华围产医学杂志,2016,19(2):99-103.
[6]刘铭,刘丹,李婷,等.剖宫产术后阴道分娩管理规范对剖宫产术后阴道分娩的指导价值[J].中华围产医学杂志,2014,17(3):164-168.
[7]陈敦金,余琳,苏春宏,等.剖宫产术后再次妊娠阴道试产的多中心临床研究[J].中华妇产科杂志,2016,51(8):581-585.
[8]刘铭,段涛.剖宫产术后阴道分娩的管理[J].中华围产医学杂志,2014,17(3):160-163.
[9]蔡晓辉,蔺莉,龙燕.剖宫产术后再次妊娠阴道试产的妊娠结局分析[J].临床和实验医学杂志,2018,17(2):209-211.
[10]曾桢,刘喆,杨慧霞.华北地区1068例剖宫产术后再次妊娠分娩现状的多中心调查[J].中华围产医学杂志,2016,19(9):668-673.
[11]周圣涛,张力.瘢痕子宫妊娠阴道试产的研究进展[J].中华妇产科杂志,2015,50(4):305-308.
[12]何秀影,王子荷,张凤珍,等.剖宫产术后再次妊娠阴道分娩有利因素分析[J].河北医药,2017,39(3):440-441.
[13]張梅秀.疤痕子宫再次妊娠经阴道试产的临床研究进展[J].世界最新医学信息文摘,2017,17(30):33-35.
[14] Metz T D,Stoddard G J,Henry E,et al.How do good candidates for trial of labor after cesarean (TOLAC) who undergo elective repeat cesarean differ from those who choose TOLAC[J].Am J Obstet Gynecol,2013,208(6):458.e1-6.
[15]钟晓英.剖宫产术后再次妊娠分娩方式的临床研究[J].中外医学研究,2016,14(5):122-123.
[16]马润玫,屈在卿,肖虹,等.剖宫产术后再次妊娠阴道试产孕妇的妊娠结局分析[J].中华妇产科杂志,2016,51(10):748-753.
[17]杨凯,吴冬.剖宫产术后再次妊娠的不同分娩方式和结局对比分析[J].中国妇幼保健,2016,31(23):4978-4980.
[18]刘亚红,姜伶俐,王鹰,等.阴道分娩方式在剖宫产术后再次妊娠分娩中的应用[J].检验医学与临床,2017,14(11):1633-1635.
[19]刘婉利,程贤英.剖宫产术后瘢痕子宫再次妊娠分娩方式分析[J].解放军预防医学杂志,2017,35(10):1267-1269.
[20]陆宣平,陈友国,韩冰,等.剖宫产术后瘢痕子宫再次妊娠分娩方式的研究进展[J].实用妇产科杂志,2014,30(4):260-262.
(收稿日期:2018-05-14) (本文编辑:周亚杰)

