死因链填写质量缺陷分析与对策建议
王爱华 王新玲 李灵敏 于 弘
中国人民解放军总医院第七医学中心 北京 100700
《居民死亡医学证明(推断)书》(以下简称死亡证)是医疗卫生机构出具的、说明居民死亡及其原因的医学证明。它是国家卫生行政部门统计死因谱、作出科学决策[1]和合理配置卫生资源的重要信息来源。在致死的主要疾病诊断中,死因链的填写是难点也是重点[2]。完整的死因链对确定患者真实死因具有至关重要的作用。2013年原国家卫生计生委、公安部、民政部联合印发《关于进一步规范人口死亡医学证明和信息登记管理工作的通知》,2014年原国家卫生计生委办公厅下发《关于印发人口死亡信息登记管理规范(试行)的通知》,进一步对死亡信息填写规范管理提出了要求。基于此,中国人民解放军总医院第七医学中心在逐步落实管理规范的同时,对死因链填写质量缺陷进行分析,旨在更好地改进死亡证填写质量。
1 资料来源与方法
1.1 资料来源
该院按照北京市统一要求填写电子版死亡证,2017年7月-2018年12月全院共填写死亡证1 054份。
1.2 填写质量标准
1.2.1 死亡原因 所有导致或促进死亡的疾病、病态情况或损伤以及造成任何这类损伤的事故或暴力的情况。不包括症状、体征和临死方式,如心力衰竭或呼吸衰竭[3]。也就是说,导致死亡的原因可以有多个,包括疾病、损伤和中毒致死等外因,但不包括临死时的表现形式。
1.2.2 根本死因 (a)直接导致死亡的一系列病态事件中最早的疾病或损伤,或者(b)造成致命损伤的事故或暴力的情况[3]。可以理解为最早发生的原始疾病或事件可引起其后的一系列疾病或情况,有因果关系的最早的疾病或情况即为根本死因,不可等同于直接死因。
1.2.3 直接死因 指最后导致死亡的最主要、最严重的疾病或情况。可以理解为由于最主要、最严重的疾病或情况的出现而最终导致死亡。
1.2.4 死因链的形成 死因链即描述直接死因与根本死因之间发生、发展、演变过程的有先后因果关系的死因原因关联链。其形成方法为:从确定的直接死因开始入手向最早发生的原始疾病或损伤和中毒的外因方向顺次推导,直至追到根本死因,且具有完整的、明确的逻辑顺序关系。常见的死因链形式为:(c)病(根本死因)发展→ (b)病(中介原因)发展→ (a)病(直接死因),最终由于直接死因的出现导致死亡。
1.2.5 填写格式要求 按照国家统一格式填写标准,第Ⅰ部分的每行只填写一个疾病诊断,且发病距死亡的时间间隔应尽量填写,(a)到(d)的时间长度一定是从短到长[3]。
1.3 研究方法
采用回顾性分析法,根据《疾病和死亡编码的规则和指导》《病历书写基本规范》等要求,由专职病案质控专家(均为副主任医师)对死亡证中死因链的填写内容进行质量评估。住院死亡患者通过病案数字化综合管理系统复核死亡病案,急诊死亡患者通过填写项目内容或死亡调查报告及既往住院病案资料等加以讨论确定,综合评估死因链填写质量。
1.4 统计分析方法
使用Excel软件进行数据的描述性统计分析。
2 结果与分析
2.1 死亡患者基本情况
1 054例死亡患者中,年龄为出生后1小时~105岁;男性403例(占38.24%),女性651例(占61.76%);住院死亡患者737例(占69.92%),急诊死亡患者317例(占30.08%);在急诊死亡患者中,有6例为院前死亡,均填写了死亡调查记录。发现存在死因链填写质量缺陷215例,分布于24个科室(58个病区)内,排名前3的科室依次为附属脑科医院(占26.51%)、附属儿童医院(占20.93%)、急诊科(占11.63%),均为收治急危重症患者的科室,见表1。
2.2 死因链填写质量缺陷分析
在215例存在填写质量缺陷的死因链中,存在1项或多项填写内容质量缺陷的295频次。其中,疾病诊断填写不规范150频次,占50.85%;死亡原因填写内容不完整70频次,占23.73%;不符合格式填写要求16频次,占5.42%;与复核病案记录内容不一致59频次,占20.00%。见表2。
3 讨论
3.1 原因分析
3.1.1 对疾病诊断填写的规范性不够重视 一是书写疾病诊断名称口语化,如冠心病、高血压、糖尿病等,也存在疾病诊断名称无部位、侧别、性质及严重程度等问题,如心肌梗死、脑出血、颅脑损伤等。究其原因,医师从思想上不重视,忽视了规范填写疾病诊断名称的重要性。二是将呼吸衰竭、心力衰竭、全身脏器功能衰竭等常见的临终前症状或体征作为直接死因的疾病诊断进行填写,说明医师对死亡原因及直接死因的定义理解不全面,且未掌握填写要求。三是当最高诊断依据选填“病理”时,疾病诊断未书写病理诊断名称。病理诊断是疾病确诊的“金标准”,医师须准确填写。病理诊断名称未填写反映了医师缺乏严谨的工作态度。
3.1.2 对根本死因填写的必要性认识不够 本研究显示,损伤和中毒等外部原因致死的描述不具体32频次、未追究填写根本死因10频次、无根本死因6频次。这表明根本死因填写质量缺陷仍是主要问题。究其原因,医师对死因链中应追究填写至根本死因及根本死因记录的两种形式未完全掌握,对其重要意义缺乏认识。从根本死因定义可知,根本死因存在两种记录方式:一种是因疾病的发生、发展、演变而导致的死亡,直接书写疾病诊断。最早发生的疾病可引起其后的一系列疾病,有因果关系的最早的疾病就是根本死因,需要医师根据死者的情况进行综合判断后予以报告。另一种是因损伤和中毒等外部原因致死,记录书写致死的外部原因时必须有具体的发生地点、发生原因及结果,如小轿车在高速路上超车发生侧翻不能笼统地填写为车祸或交通事故。
表1死亡患者及死因链填写质量缺陷的科室分布
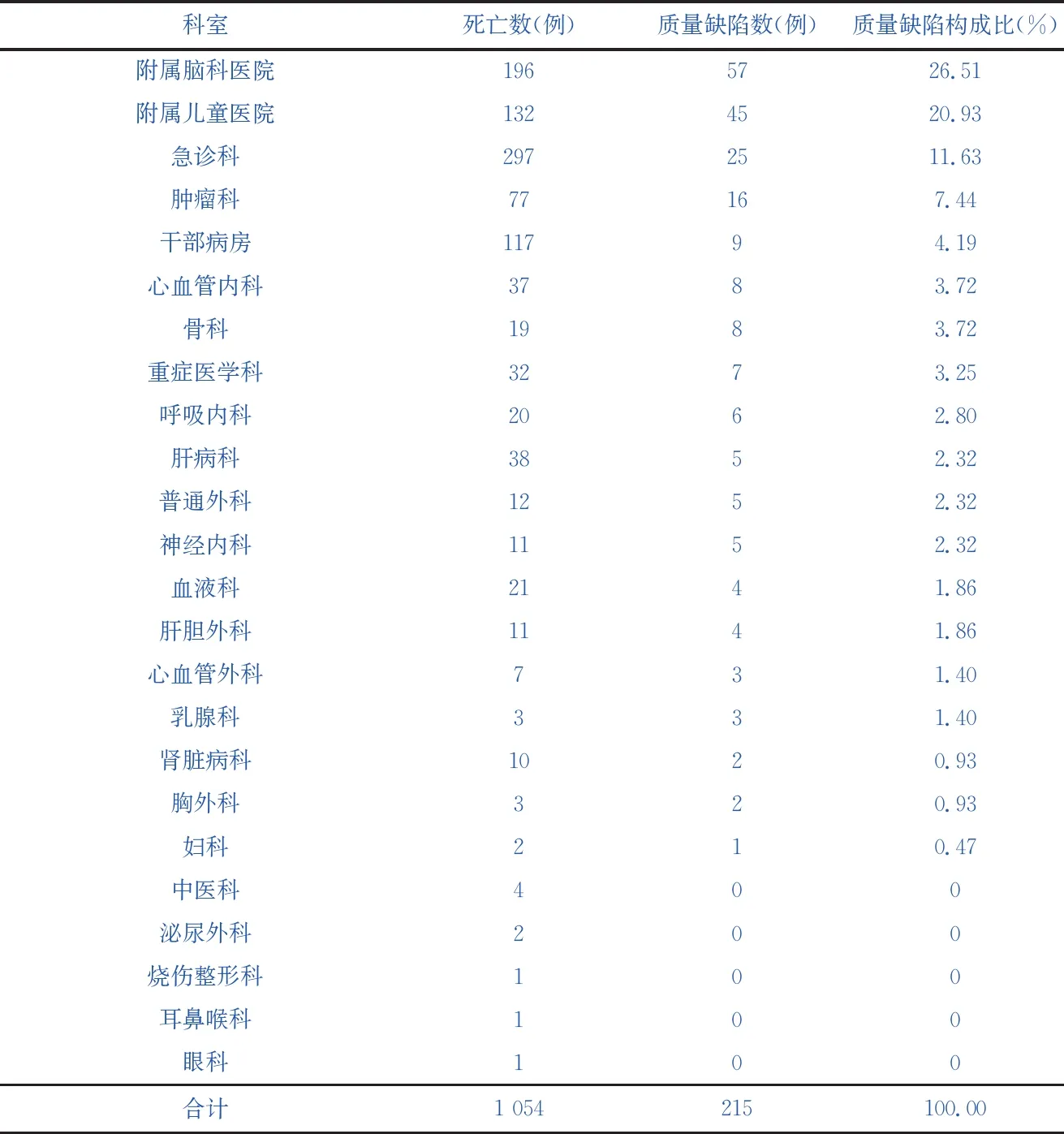
科室死亡数(例)质量缺陷数(例)质量缺陷构成比(%)附属脑科医院1965726.51附属儿童医院1324520.93急诊科2972511.63肿瘤科77167.44干部病房11794.19心血管内科3783.72骨科1983.72重症医学科3273.25呼吸内科2062.80肝病科3852.32普通外科1252.32神经内科1152.32血液科2141.86肝胆外科1141.86心血管外科731.40乳腺科331.40肾脏病科1020.93胸外科320.93妇科210.47中医科400泌尿外科200烧伤整形科100耳鼻喉科100眼科100合计1 054215100.00
表2 215例死因链填写质量缺陷内容及构成

缺陷分类 缺陷内容 出现频次(次) 构成比(%)疾病诊断填写不规范 150 50.85 书写疾病诊断名称不规范 68 23.05 填写临终前的症状或体征 55 18.65 最高诊断依据选填“病理”时未书写病理诊断 27 9.15死亡原因填写内容不完整 70 23.73 损伤和中毒等外部原因致死的描述不具体 32 10.85 根本死因与直接死因之间缺乏先后因果关系 19 6.44 未追究填写根本死因 10 3.39 无根本死因 6 2.03 无直接死因 3 1.02不符合格式填写要求 16 5.42 发病至死亡大概间隔时间前后颠倒,死因链关联错乱 9 3.05 一行书写2个~3个疾病诊断名称,死因不明确 7 2.37与复核病案记录内容不一致 59 20.00 最高诊断依据未选填“病理”从而导致未书写病理诊断 29 9.84 发病至死亡大概时间间隔不符 15 5.08 填写死因链与病案中的死因记录不同 15 5.08
3.1.3 对死因链形成的逻辑性缺乏判断 体现在根本死因与直接死因之间缺乏先后因果关联19频次、无直接死因3频次等,说明医师对死因链的形成、死因诊断选择等缺乏逻辑性判断。死因链应具有完整的、明确的逻辑顺序关系。如果无直接死因或未将死因链推导到根本死因或缺乏中介原因的死因关联,会造成根本死因选择错误[4]。
3.1.4 对填写死因链格式要求不了解 按照国家统一格式填写标准,在第Ⅰ部分要求每行只填写一个疾病诊断,是区别于填写直接死因、根本死因或存在两者之间的中介原因后得到完整的死因链的基本规则要求,其后对应的疾病发生的时间长度是充分记录疾病处于自然转归的时间过程。本研究显示,一行书写2个~3个疾病诊断名称7频次、发病至死亡大概间隔时间前后颠倒9频次,这些问题均是对上述填写基本要求缺乏了解所致。
3.1.5 填写死因链与病案记录内容不一致 在死亡病案中,现病史、既往史、手术史等内容中有疾病发病时长记录,在临终前的抢救记录、死亡记录、死亡讨论记录等内容中也有死亡原因分析及死亡诊断。医师可通过查阅病案得到准确的填写内容。59例与复核病案记录内容不一致的质量缺陷,暴露出医师在填写死因链时,一是未认真查阅病案内容,二是未将明确的根本死因和完整的死因链填写清晰。若在死亡讨论后确定的根本死因与填写的根本死因不同时,应及时与负责网络直报的人员联系并进行必要的修改和补充。
3.1.6 急诊患者院前死亡推断的死因链存在不确定性 在317例急诊死亡患者中,老年急诊患者多伴有基础疾病,儿童急诊中多为曾在该院住院诊治后家长放弃救治办理出院的患儿,这两种情况下的急诊患者死亡,因疾病诊断明确,可以填写较完整的死因链。在1 054例死亡证中,有6例填写了死亡调查记录,记录内容均提示生前无任何疾病史,在送至医院急诊室时已无生命体征,值班医师只能凭借亲属或同事描述,结合死者发病前的一些症状或体征、可能诱因的存在及发病至死亡的时间长短,经反复斟酌后主观推断导致死亡过程的可能,存在死因推断的不确定性和复杂性[2]。
3.2 对策建议
完整、正确的死因链是死亡证填写准确的关键[5],其可清晰展现患者的死亡原因,具有科学的、客观的逻辑性。针对上述原因,提出对策建议如下:
3.2.1 加强临床医师的基础知识培训 结合医院定期组织的基础医疗质量培训课程,将死亡证中死因链填写的内容、要求和标准融汇入病历书写基本规范、死亡病案讲评、死亡诊断选择等培训和考核中。如:将死亡证填写内容和填写要求编入医院《实用病历书写规范》口袋书,人手一册,尤其是新入职、进修、规培、研究生等,从而提高临床医师对疾病诊断、死亡原因的选择和判断、死因链填写标准等基础知识的掌握水平。
3.2.2 强化死因链填写的准确性 采用专题培训方式,强化临床医师对填写死亡证的思想重视程度,结合死因链形成过程中的死亡原因,包括对定义的理解、根本死因存在的两种记录形式、主要诊断的选择、疾病诊断名称的规范使用、死亡病案记录内容的查阅、院前死亡患者须填写死亡调查记录及死因推断选择等,从死亡病案实例中获取应掌握的知识。对出现问题较多的科室,结合专科常见的死亡疾病进行全科医师培训,对个别医师进行单独辅导,提高死因链填写准确性。
3.2.3 持续发挥质量监管作用 充分发挥病案质控专家及科室质控小组人员的作用,对每月填写的死亡证进行质量检查,寻找与死亡病案填写不符或错误的原因,总结填写应注意事项。同时,设立职能监管部门,将填写质量缺陷纳入医院每月医疗质量管理简报内容,定期在院网内通报,结合绩效落实扣罚。
3.2.4 嵌入医院信息化管理平台 充分应用现代化信息技术,将现行电子版死亡证中的基本信息和主要致死的疾病诊断项目内容嵌入医院管理信息系统中,实现与电子病历管理等系统的联动[6],如能自动判别医师填写的疾病诊断名称是否规范,疾病诊断之间是否存在逻辑关系,提取出的主要疾病发病时长是否存在倒置,病理诊断名称是否与最高诊断依据匹配等,从而提高死因链填写项目内容的准确性。

