常规腹腔镜及腹腔镜超声下左半肝切除术治疗原发性肝癌的临床疗效比较
姚本来,姚立鹏,李晓明,邢福元
(三亚市人民医院,海南 三亚,572000)
原发性肝癌是指发生于肝细胞或肝内胆管上皮细胞的恶性肿瘤,近年报道显示原发性肝癌发病率有上升趋势[1]。目前肝切除术是治疗原发性肝癌的主要术式,其中腹腔镜左半肝切除术具有手术创伤小、术后疼痛轻等特点,已普遍在临床开展,是治疗肝脏恶性肿瘤的常规术式[2]。随着腹腔镜技术的进步,各种改良术式也逐渐被临床报道[3-4]。腹腔镜超声(laparoscopic ultrasound,LUS)下左半肝切除术是用于原发性肝癌治疗的新型术式,但在大部分医院开展时间较短,手术难度大[5],也缺乏中长期随访报道,临床需进一步对其治疗原发性肝癌的疗效进行分析。为此,本研究纳入140例原发性肝癌患者作为研究对象,比较分析LUS下左半肝切除术与常规腹腔镜术式的围手术期相关指标、并发症及预后差异,现将体会报道如下。
1 资料与方法
1.1 临床资料 收集2013年3月至2016年3月我院行左半肝切除术治疗的原发性肝癌患者,按照1:1配对,以年龄(±5岁)、性别、左肝肿瘤直径(±3 cm)为配对条件选择病例,共纳入140例,按手术方法将患者分为观察组与对照组,每组70例。观察组在LUS下行左半肝切除术,对照组行常规腹腔镜左半肝切除术。纳入标准:(1)经电子计算机断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)及数字减影血管造影检查,患者均符合原发性肝癌诊疗规范诊断标准[6];(2)肿瘤病灶局限于左半肝,肿瘤直径<8 cm;(3)患者均知情同意,愿意接受手术治疗;(4)病例资料及随访资料完整。排除标准:(1)合并其他原发性恶性肿瘤;(2)严重心肺功能不全或对手术不能耐受;(3)已在外院接受肝动脉化疗栓塞治疗或其他肝脏手术。纳入140例患者中男122例,女18例;51~70岁,平均(54.94±11.78)岁。
1.2 手术方法 观察组:(1)LUS检查:采用Prosound SSD-3500型超声诊断仪,选用UST-5536型软质探头,频率7.5 MHz。患者取平卧位,采用静吸复合全身麻醉,脐下1 cm处做弧形切口,穿刺10 mm Trocar,建立人工气腹,压力维持在12~14 mmHg,置入LUS,建立脐平面左右腹直肌外侧缘或左右上腹肋缘下检查通道。依次扫描肝脏膈面与脏面,扫描时应连续逐层进行,以确定术中肝脏切割界限(图1)。如果病灶位置较深,可调整探头角度或切断肝三角韧带、肝圆韧带后扫描。(2)手术操作:离断左肝周围韧带,游离肝左叶及肝蒂内第一肝门的血管、肝管、淋巴管(图2),游离后切断肝左动脉,暴露门静脉左支后夹闭切断,阻断左半肝入肝血供,怀疑病灶周围有重要血管或血管变异时可再次行LUS检查确认。于肝中静脉左侧1 cm处做断肝的切除线,用可吸收生物夹结扎血管、胆管,再用超声刀沿切缘由浅入深离断肝实质,用直线切割闭合器离断(图3),将病灶标本由耻骨上切口取出,电凝处理出血点,检查无出血及胆漏后放置引流管,术毕缝合切口(图4)。对照组:采用常规腹腔镜左半肝切除术,术中未行LUS检查,余手术操作同观察组,且两组手术由同一组医生完成。
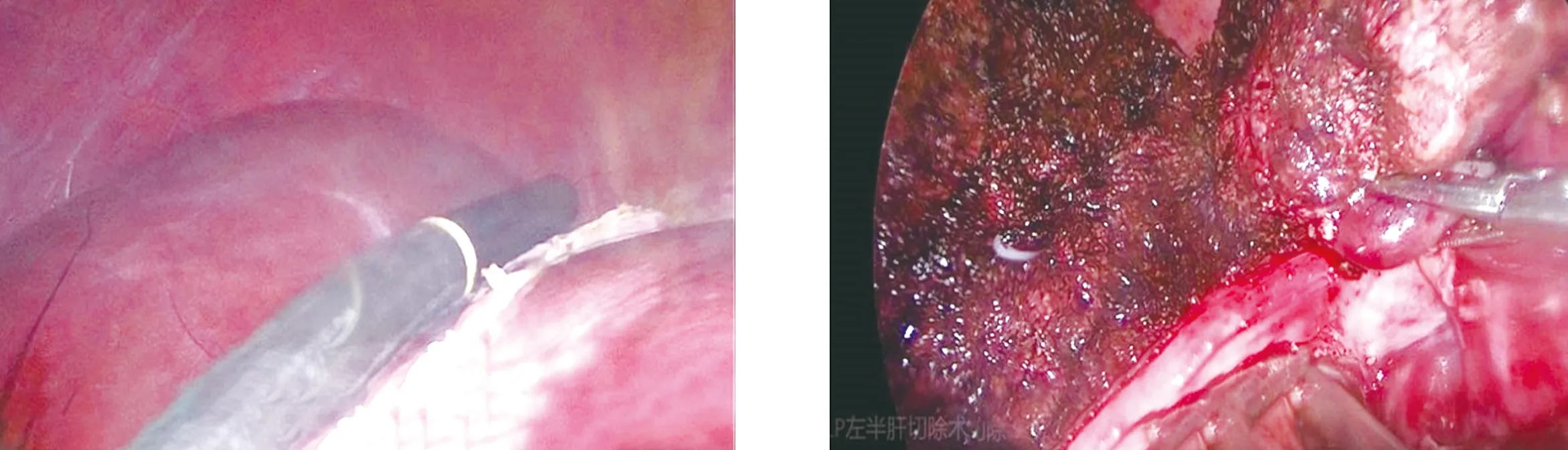
图1 术中扫描并确定肝脏切缘线 图2 游离肝左叶及左肝蒂
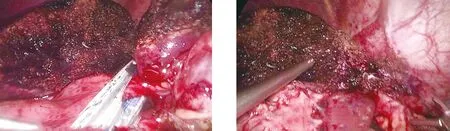
图3 直线切割闭合器离断左肝蒂 图4 检查有无胆漏、创面出血
1.3 观察指标及随访 记录两组围手术期指标,包括术中出血量、手术时间、病灶切缘距离、肝中静脉损伤发生率、术后引流管拔管时间、肛门首次排气时间及住院期间并发症发生情况。出院后随访,前3个月每2周以复诊、电话、上门访视方式至少随访一次,后续每3个月至少随访一次,每半年入院复诊1次。记录两组术后3年无进展生存时间及总生存时间。以患者出院至出院后再次入院复诊时影像学检查发现局部复发灶或远处转移灶时为无进展生存时间,以患者出院至死亡时间为总生存时间。
2 结 果
2.1 两组患者基线资料的比较 两组患者性别、年龄、BMI、肿瘤分期、肿瘤直径、肝功能分级及术前治疗(肝动脉化疗栓塞术、肝动脉结扎插管、外放射等)差异均无统计学意义(P>0.05)。见表1。
2.2 两组患者围手术期指标的比较 两组均无中转开腹,观察组术中出血量、肝中静脉损伤率低于对照组(P<0.05),两组手术时间、病灶切缘距离、术后引流管拔管时间及术后肛门首次排气时间差异均无统计学意义(P>0.05)。见表2。
2.3 两组术后并发症及随访生存情况的比较 两组术后感染(观察组2例切口感染,1例肺部感染;对照组1例切口感染,1例肺部感染;均经相应治疗后痊愈)、胸腔积液、出血、难治性腹水及并发症总发生率差异均无统计学意义(P>0.05)。观察组术后失访2例,死亡25例,无进展生存32例,总生存45例,其中13例随访期间接受索拉非尼治疗。对照组失访4例,死亡29例,无进展生存27例,总生存41例,其中11例随访期间接受索拉非尼治疗。两组术后3年无进展生存率、总生存率差异均无统计学意义(P>0.05)。见表3。
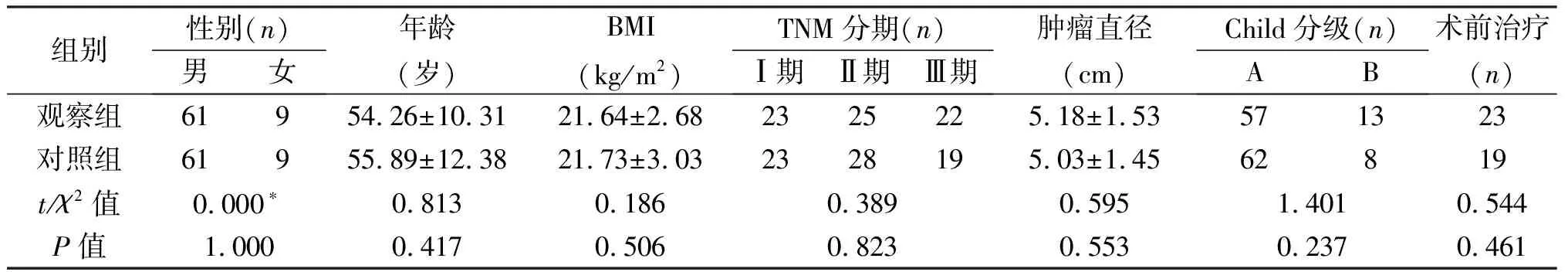
组别性别(n)男女年龄(岁)BMI(kg/m2)TNM分期(n)Ⅰ期Ⅱ期Ⅲ期肿瘤直径(cm)Child分级(n)AB术前治疗(n)观察组61954.26±10.3121.64±2.682325225.18±1.53571323对照组61955.89±12.3821.73±3.032328195.03±1.4562819t/χ2值0.000∗0.8130.1860.3890.5951.4010.544P值1.0000.4170.5060.8230.5530.2370.461
*采用校正χ2检验
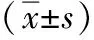

组别手术时间(min)术中出血量(mL)病灶切缘距离(cm)肝中静脉损伤率[n(%)]引流管拔管时间(d)肛门首次排气时间(d)观察组148.30±31.25311.21±59.432.95±1.3105.97±1.353.75±1.01对照组143.48±29.57415.81±88.423.07±0.8210(14.29)6.42±1.774.09±1.43t/χ2值0.9378.2150.6508.723∗1.6911.625P值0.350<0.0010.5370.0030.1350.148
*采用校正χ2检验
表3 两组患者术后并发症的比较[n(%)]

组别术后并发症术后感染胸腔积液术后出血难治性腹水总发生率术后生存情况无进展生存率总生存率观察组3(4.29)4(5.71)3(4.29)3(4.29)13(18.57)32(45.71)45(64.29)对照组2(2.86)5(7.14)5(7.14)3(4.29)15(21.43)27(38.57)41(58.57)χ2值0.000∗0.000∗0.133∗0.170∗1.6770.7320.482P值1.0001.0000.7160.1790.6730.3920.487
*采用校正χ2检验
3 讨 论
原发性肝癌是消化系统最常见的恶性肿瘤之一,死亡率居恶性肿瘤的第二位[7],外科手术是延长肝癌患者生存时间的重要治疗方法,目前临床上多采用腹腔镜手术。LUS将腹腔镜微创与超声融合,采用可屈曲软质探头全面采集肝脏信息,分辨正常组织与病灶界线,同时明确受检脏器与周围组织血管位置毗邻关系。葛明刚等[8]还认为,超声能在术中实时引导,避免误伤重要脏器,并保证病灶完整切除。常规腹腔镜手术中仅在手术视野下判断肝切除范围,可能增加切割线偏移风险,也可能造成肝中静脉损伤,增加术中出血量。在LUS指引下进行精准断肝,能降低术中对大血管、分支血管的损伤几率,减少出血,同时也有助于减少缺血再灌注损伤及胃肠道淤血的风险。本研究结果显示,两组术中出血量、肝中静脉损伤率差异有统计学意义,观察组优于对照组,未发生因肝中静脉受损而中转开腹的病例,这提示LUS可降低血管损伤及出血风险,较传统腹腔镜手术安全性更高。
胸腔积液、术后出血是肝切除术后常见并发症,多因引流管放置不当或过早拔除诱发[9]。本研究中,术后3 d仍有发热的患者,排除肺炎与肺不张外,应高度怀疑胸腔积液,立即行B超检查,确诊后在B超引导下穿刺引流。此外,本研究中共8例患者术后出血,均发生于肝创面,有学者建议术中对拢缝合,适当增加创面压力有助于减少术后出血[10-11]。LUS定位肝中静脉位置精准,在LUS引导下能避免损伤肝中静脉,降低术后出血风险,而对于肝创面渗血患者,术中可采用超声刀止血或腔镜下夹闭止血[12]。本研究中,观察组术后并发症发生率略低于对照组,但差异无统计学意义,表明LUS未能降低术后并发症发生率,这可能与术者操作水平有关。此外,纳入病例较少也可能导致统计数据结果产生偏倚。
术后肛门首次排气时间与引流管拔除时间是衡量患者术后康复效果的重要指标[13],本研究中,两组术后引流管拔除时间与肛门首次排气时间差异无统计学意义,提示LUS对术后胃肠功能恢复的影响与常规腹腔镜手术并无明显差异。此外,无进展生存时间是评估肝癌治疗效果与术后生活质量的重要指标[14]。本研究中,两组患者术后随访生存情况,两组3年无进展生存时间、总生存时间差异无统计学意义,提示LUS与常规腹腔镜手术患者的预后无明显差异。有观点认为,术中出血是影响手术安全的重要因素,且可降低患者术后免疫功能[15],理论上因出血而播散的残留肿瘤细胞及免疫功能降低会增加肿瘤复发风险,影响术后无进展生存率。但本研究中,两组患者无进展生存率、总生存率差异无统计学意义,可能因为观察时间较短,还需进一步扩大样本量进行长期随访观察。近年《原发性肝癌诊疗规范》意见指出分子靶向药物具有较强的应用价值[7],本研究中两组患者随访期间部分接受分子靶向药物(索拉非尼)治疗,这可能对两组3年总生存率具有一定影响。但限于分子靶向药物用药负担较高,本研究纳入患者尚未广泛使用。
常规腹腔镜肝切除术在临床外科手术中的应用已超过30年,其安全性、疗效已得到临床实践验证。总体而言,LUS可为左半肝切除术提供“指引”,减少损伤与出血,提高手术安全性,这与汪磊等[15]的研究结论相似。笔者认为,LUS左半肝切除术成功的关键是控制肝脏血流及肿瘤的完整切除,LUS有利于鉴别第一肝门、第二肝门动静脉血管变异,发现肝动脉与门静脉之间的侧支血管及交通支,明确肿瘤的边界及其与肝脏血管、胆管的毗邻关系,从而降低血管、胆管误损伤的风险,减少术中大失血等并发症;术中LUS检查利于术中肿瘤边界的再次确认及肝内微小病灶的发现,术中可根据LUS检查结果适当调整切除界限,提高肿瘤完整切除率。此外,腹腔镜获得图像为二维平面图像,镜下视觉信息不如开放手术充分、真实,LUS则可增强镜下真实感,利于术中操作。需要注意的是,腹腔镜下肝切除术不但要求术者具备熟练的镜下操作技术,还需要良好的超声检查技术与判断技巧,初学者存在一定的学习熟练过程,如不熟练,反而延长手术时间,也无法发挥LUS的引导优势。本研究中主要手术参与者具备3年以上腹腔镜肝切除术的操作经验,均在超声科再学习1~3个月,熟练掌握后再参与手术,这可能是本研究中两组手术时间差异不明显的原因之一。
综上,LUS下行腹腔镜左半肝切除术治疗原发性肝癌疗效确切,与常规腹腔镜手术治疗原发性肝癌的生存情况相近,但LUS有助于减少术中肝中静脉损伤及术中出血,临床推荐应用。

