初次妊娠女性妊娠期内BMI增速对妊娠结局的影响
王芳云
[摘要] 目的 探讨初次妊娠女性妊娠期内体重指数(BMI)增速对妊娠结局的影响。 方法 选取2016年2月~2018年12月于我院产检并分娩的316例初次妊娠的女性作为研究对象。根据其孕前BMI不同分为低BMI组(BMI<18.5 kg/m2)66例、正常組(18.5 kg/m2≤BMI<24 kg/m2)98例和超重组(BMI≥24 kg/m2)152例。根据其孕前至终止妊娠时BMI增长速度的不同分为低速组(BMI增速<4 kg/m2)44例、中速组(4 kg/m2≤BMI增速<6 kg/m2)106例和高速组(BMI增速≥6 kg/m2)166例,对比分析研究对象妊娠结局情况和新生儿结局情况。 结果 超重组孕妇剖宫产、子痫前期、胎盘早剥、早产和酮症酸中毒的发生率均明显高于低BMI组和正常组(P<0.05);高速组剖宫产、子痫前期、胎盘早剥、早产和酮症酸中毒的发生率明显高于低速组和中速组(P<0.05)。超重组新生儿出现低体重儿、巨大儿、新生儿窒息、新生儿低血糖和高胆红素血症的情况明显多于低BMI组和正常组(P<0.05);中速组新生儿出现巨大儿、新生儿窒息、新生儿低血糖、高胆红素血症和畸形的情况明显少于低速组和高速组(P<0.05)。 结论 初次妊娠女性BMI增速过快或过慢均会造成不良妊娠结局和新生儿不良结局的发生。合理监测妊娠期女性BMI增速情况能够有效评估其预后,提前做好干预措施,降低不良妊娠结局的发生率。
[关键词] 初次妊娠;体质量指数增长速度;妊娠结局;新生儿结局
[中图分类号] R715.3 [文献标识码] B [文章编号] 1673-9701(2020)36-0081-04
[Abstract] Objective To explore the effect of body mass index(BMI) growth during pregnancy on pregnancy outcome of primigravid women. Methods A total of 316 primigravid women who underwent antenatal examination in our hospital from February 2016 to December 2018 were selected as objects. According to BMI, they were divided into the low BMI group(BMI<18.5 kg/m2, n=66), the normal group(18.5 kg/m2<24 kg/m2, n=98) and the overweight group(BMI≥24 kg/m2, n=152). According to the difference of BMI growth rate from pre-pregnancy to termination of pregnancy, they were divided into the low speed group(BMI growth rate <4 kg/m2, n=44), the medium speed group(4 kg/m2≤BMI growth rate<6 kg/m2, n=106) and the high speed group(BMI growth rate≥6 kg/m2, n=166). The pregnancy outcome and neonatal outcome of the objects were compared and analyzed. Results The incidences of cesarean section, preeclampsia, placental abruption, preterm delivery and ketoacidosis in the overweight pregnant women were significantly higher than those in low BMI group and normal group(P<0.05), and the incidences of cesarean section, preeclampsia, placental abruption, preterm delivery and ketoacidosis in the high speed group were significantly higher than those in low speed group and medium speed group(P<0.05). The incidence of hypoglycemia, macrosomia, neonatal asphyxia, neonatal hypoglycemia and hyperbilirubinemia in the overweight newborns was significantly higher than that in the low BMI group and normal group(P<0.05). The incidence of macrosomia, neonatal asphyxia, neonatal hypoglycemia, hyperbilirubinemia and malformation in the medium speed group was significantly lower than that in the low speed group and high speed group(P<0.05). Conclusion The high or slow growth rate of BMI in primigravid women will lead to adverse pregnancy outcome and neonatal adverse outcome. Reasonable monitoring of the growth rate of BMI during pregnancy can effectively evaluate the prognosis, so it is necessary to take intervention measures in advance, and reduce the incidence of adverse pregnancy outcomes.
[Key words] Primigravid; Growth rate of body mass index; Pregnancy outcome; Neonatal outcome
随着经济水平的不斷提升,人类的生活方式和饮食习惯也随之改变,肥胖成为危害公共健康的主要疾病之一,严重影响人们的生活质量。孕妇作为一类特殊人群,其体内激素水平异常,肥胖将增加其妊娠糖尿病(Gestational diabetes mellitus,GDM)[1]发生率。据研究报道[2],GDM孕妇体内代谢紊乱,对妊娠结局和新生儿结局产生不利的影响。而目前临床上缺少对妊娠结局预后的检测指标,从而无法为孕妇预后的评估提供有效参考。临床上有学者提出[3],通过监测孕产妇体重指数(BMI)的增长速度能够客观地预测其妊娠结局,并具有一定的指导价值[4]。因此本研究就我院2016年2月~2018年12月诊治的316例初次妊娠的孕妇进行回顾性分析,获得了可靠的结论,现报道如下。
1 资料与方法
1.1 一般资料
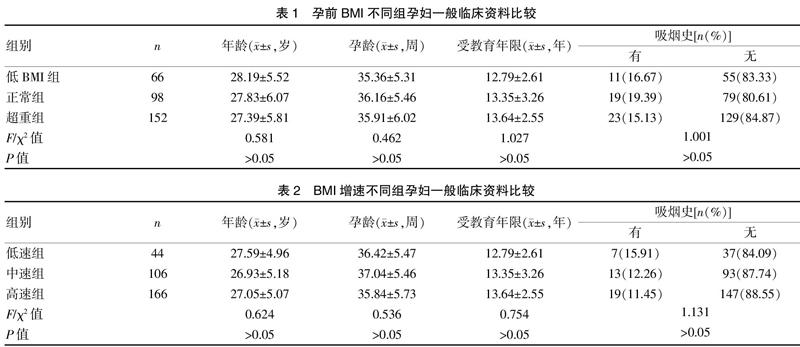
选取2016年2月~2018年12月于我院产检并分娩的316例初次妊娠的女性作为研究对象。根据其孕前BMI不同分为低BMI组(BMI<18.5 kg/m2)66例、正常组(18.5 kg/m2≤BMI<24 kg/m2)98例和超重组(BMI≥24 kg/m2)152例。根据其孕前至终止妊娠时BMI增速的不同分为低速组(BMI增速<4 kg/m2)44例、中速组(4 kg/m2≤BMI增速<6 kg/m2)106例和高速组(BMI增速≥6 kg/m2)166例。三组患者年龄、受教育年限、孕龄和吸烟史等一般临床资料比较,差异均无统计学意义(P>0.05),具有可比性。见表1~2。本研究经我院医学伦理委员会审批通过,且患者均签署知情同意书。
1.2纳入和排除标准
纳入标准:(1)均为初次妊娠;(2)均为单胎妊娠[5]。排除标准:(1)因除妊娠外其他原因导致BMI异常者[6];(2)伴有严重精神疾病者;(3)合并脑器质性疾病或其他重大身体器官衰竭者;(4)研究资料不完整者。
1.3 观察指标
随访至研究对象的整个围生期,观察并比较孕前BMI不同的三组孕妇和BMI增速不同组孕妇的妊娠结局情况和新生儿结局情况。妊娠结局情况包括剖宫产、羊水量异常、产后出血、子痫前期、胎膜早破、胎盘早剥、早产和酮症酸中毒;新生儿结局情况包括低体质量儿、巨大儿、新生儿窒息、新生儿低血糖、高胆红素血症和畸形等。
1.4 统计学分析
采用SPSS 23.0统计学软件进行分析,计数资料以[n(%)]表示,采用χ2检验,计量资料以(x±s)表示,采用F检验,P<0.05为差异有统计学意义。
2 结果
2.1 孕前BMI不同组和BMI增速不同组孕妇的妊娠结局情况比较
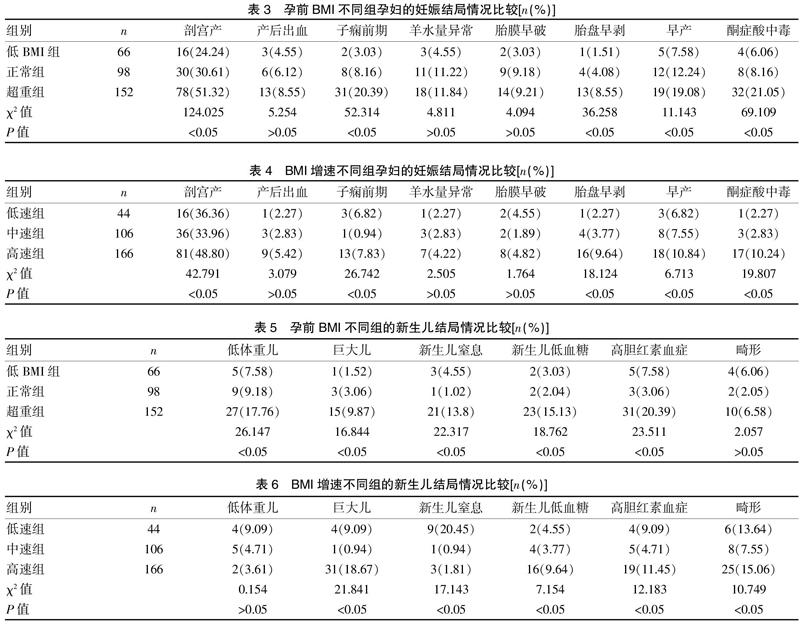
超重组孕妇剖宫产、子痫前期、胎盘早剥、早产和酮症酸中毒的发生率均明显高于低BMI组和正常组,差异有统计学意义(P<0.05);高速组剖宫产、子痫前期、胎盘早剥、早产和酮症酸中毒的发生率明显高于低速组和中速组,差异有统计学意义(P<0.05)。见表3~4。
2.2 孕前BMI不同组和BMI增速不同组孕妇的新生儿结局情况比较
超重组新生儿出现低体重儿、巨大儿、新生儿窒息、新生儿低血糖和高胆红素血症的情况明显多于低BMI组和正常组,差异有统计学意义(P<0.05);中速组新生儿出现巨大儿、新生儿窒息、新生儿低血糖、高胆红素血症和畸形的情况明显少于低速组和高速组,差异有统计学意义(P<0.05)。见表5~6。
3 讨论
随着饮食和生活质量的提升,BMI超标的人群越来越多,而孕妇作为特殊群体,BMI的异常变化严重影响其妊娠结局。孕妇处于妊娠期时,其BMI增加属于正常动态演变过程,且随着孕龄的增加,胎儿体重增加,孕妇本身的BMI也随之增加。另外,据报道对于初次妊娠女性,孕前超重是GDM发生的独立危险因素,而GDM是影响整个孕期生活质量和妊娠结局的重要因素,且当前对孕妇预后的评估缺少科学的指标[7]。
通常情况,BMI的异常增加是界定肥胖的重要指标,对于妊娠期BMI增长速度的监测可帮助医生科学判断胎儿生长情况,且对于诊断妊娠结局具有重要提示作用[8]。本研究为探讨初次妊娠女性妊娠期内BMI增速对妊娠结局的影响,将研究对象按照孕前BMI和BMI增速的不同进行分组,分析不同孕前BMI和BMI增速孕妇其妊娠结局情况和新生儿结局情况,为孕妇的预后提供有效指导。本研究结果显示,超重组孕妇剖宫产、子痫前期、胎盘早剥、早产和酮症酸中毒的发生率均明显高于低BMI组和正常组(P<0.05),高速组剖宫产、子痫前期、胎盘早剥、早产和酮症酸中毒的发生率明显高于低速组和中速组(P<0.05),与文献[9-10]结果基本一致。子痫前期是由于妊娠期内分泌紊乱而引发的,超重孕妇其血脂水平高于BMI正常孕妇,前列环素的分泌较少,过氧化物酶的分泌较多,相较于低BMI孕妇和BMI正常孕妇更易引发血管收缩等情况,造成血小板凝聚,子痫前期的发生率升高[11]。孕前超重和BMI增速过快的孕妇,因其盆底肥胖或阴道脂肪堆积,使得膈肌和腹肌的收缩较为困难,孕妇产力欠佳,引起胎位异常,从而使产程增加,剖宫产的发生率增加。据资料[12]显示,GDM孕妇胎盘早剥、早产和酮症酸中毒等情况的发生率多于正常孕妇,而孕前超重和BMI增速过快是引发GDM的重要因素。本研究结果显示,超重组新生儿出现低体重儿、巨大儿、新生儿窒息、新生儿低血糖和高胆红素血症的情况明显多于低BMI组和正常组,差异有统计学意义(P<0.05);中速组新生儿出现巨大儿、新生儿窒息、新生儿低血糖、高胆红素血症和畸形的情况明显少于低速组和高速组(P<0.05),与文献[13-14]结果一致。妊娠期女性肥胖或营养过剩,容易引发胎儿皮下脂肪堆积,肌肉发达,造成新生儿脂肪块和皮肤褶皱厚度显著多于正常新生儿,特别是BMI增速过快的孕妇,出现巨大儿的情况明显多于低速增加和中速增加的孕妇。另外,巨大儿体型过大且肥胖,但本身脑组织容量增加较少,导致新生儿四肢和头围比例不协调,难产率明显升高,且新生儿易发生颅内出血和窒息等情况[15]。或因孕妇孕前超重,对其进行饮食控制后,出现饥饿性酮体,酮体影响胎儿的能量代谢,使其耗氧量明显增加,血氧含量下降,引起有氧糖酵解降低,无氧酵解乳酸过分堆积,影响胎儿的发育和正常呼吸,引发呼吸窘迫[16]。
综上所述,针对初次妊娠女性,BMI增速过快或过慢均会造成不良妊娠结局的发生,从而对新生儿结局不利。因此,积极重视并合理监测妊娠期女性BMI增速情况能够有效评估其预后,提前做好干预措施,降低不良妊娠结局的发生率。由于本研究样本量较少,研究结果存在较大的局限性,后期仍需增加研究对象数进一步研究证实。
[参考文献]
[1] 李精华,杨柳,陈庆,等. 妊娠前体质指数及妊娠期体重增加对妊娠并发症和妊娠结局影响的前瞻性队列研究[J]. 中华妇产科杂志,2019,54(3):184-188.
[2] 葛军,孟玉翠,张弘扬,等. 农村育龄妇女孕前BMI与妊娠结局的关系[J]. 中国优生与遗传杂志,2018,26(11):69-70.
[3] 王丽丽,田颖,鲁莉萍. 孕前体重指数与孕期体重增长对孕妇妊娠期糖尿病发病及妊娠结局的影响[J]. 中国妇幼保健,2019,12(1):62-64.
[4] 凌晓娟,黄震,李红霞. 孕妇体重和妊娠期糖尿病对胎盘和妊娠结局的影响[J]. 中国实验诊断学,2019,23(7):1109-1116.
[5] 解丽梅,廖姗姗,刘彩霞,等. 双胎妊娠超声检查技术规范(2017)[J]. 中国实用妇科与产科杂志,2017,33(8):815-818.
[6] 侯美芹,王治洁,侯克柱. 妊娠期妇女甲状腺功能减退对妊娠结局和胎儿影响的分析[J]. 中华流行病学杂志,2016,5(37):722-724.
[7] 耿慧珍,刘斌,陈海天,等.不同孕前体质量指数对妊娠期血糖血脂及妊娠结局的影响[J]. 中山大学学报(医学科学版),2017,38(1):90-94.
[8] 鲁晶泉,王志梅,朱启英. 孕早期体重指数及孕期增加体重对母儿不良妊娠结局的影响[J]. 中国实用妇科与产科杂志,2019,32(11):65-69.
[9] 李洁. 回顾性分析妊娠糖尿病的危险因素及对母婴妊娠结局影响[J]. 山西医药杂志,2019,48(3):292-295.
[10] 高永妹. 诱发妊娠期糖尿病孕妇发生子痫前期的风险因素探讨及其对妊娠结局的影响[J].中国妇幼保健,2016,31(23):4980-4982.
[11] 文多花,董完秀,刘姿. 孕前体质量指数及孕中晚期体质量增长对妊娠结局的影响[J]. 中国妇幼保健,2017,32(14):3121-3124.
[12] 周玉琴,凤林. 妊娠期糖尿病孕妇孕期体质量指数增长对母婴结局的影响分析[J]. 贵州医药,2018,42(6):709-712.
[13] 张菲菲,程海东,王春芳,等. 孕前体质指数及孕期体重增长对妊娠过程及结局的影响[J]. 现代妇产科进展,2017,26(10):756-759.
[14] 吴昊旻,梁旭霞. 体脂控制对肥胖孕妇妊娠期糖尿病及母婴结局的影响[J]. 中国计划生育学杂志,2019,27(7):890-893.
[15] 王志君,范晶晶,潘小紅. 妊娠期糖尿病孕妇母婴结局及其糖化血红蛋白含量分析[J]. 中国计划生育和妇产科,2019,11(3):60-64.
[16] 刘光莲,董雅娟,雷飞. 双胎妊娠孕妇体质量指数对妊娠结局及并发症、新生儿体质量的影响[J]. 贵州医药,2019,43(5):747-748.
(收稿日期:2020-09-11)

