风险管理对持续腰大池引流患者颈项强直和头痛持续时间、脑脊液压力及预后康复的影响
刘卉 方家香

[摘要] 目的 探讨风险管理对持续腰大池引流患者颈项强直和头痛持续时间、脑脊液压力及预后康复的影响。 方法 选择2017年12月~2019年12月本院收治的颅内动脉瘤患者82例,采用随机数字表法分为两组,每组各41例。两组均接受持续腰大池引流,对照组实施常规护理,观察组在对照组基础上实施风险管理。比较两组颈项强直持续时间、头痛持续时间、脑脊液压力及并发症情况。 结果 观察组头痛持续时间为(5.23±1.89)d、颈项强直持续时间为(8.33±1.61)h,均短于对照组的(7.73±1.69)d、(10.23±1.40)h,差异有统计学意义(P<0.05)。观察组术后第14天脑脊液压力为(151.36±13.26)mmH2O,低于对照组的(166.24±15.40)mmH2O,差异有统计学意义(P<0.05)。观察组并发症总发生率(4.88%)低于对照组(21.96%),差异有统计学意义(P<0.05)。 结论 风险管理能有效缩短持续腰大池引流患者颈项强直和头痛持续时间,降低脑脊液压力,减少并发症的发生,值得临床推广使用。
[关键词] 风险管理;持续腰大池引流;头痛;脑脊液;生活质量
[中图分类号] R473.74 [文献标识码] B [文章编号] 1673-9701(2020)36-0153-04
[Abstract] Objective To explore the effect of risk management on the duration of neck stiffness and headache, cerebrospinal fluid pressure and prognosis of patients with continuous lumbar cistern drainage. Methods Eighty-two patients with intracranial aneurysm admitted to our hospital from December 2017 to December 2019 were selected and divided into two groups by random number table, with 41 cases in each group. Both groups received continuous lumbar cistern drainage. The control group was received routine nursing, and the observation group was implemented risk management on the basis of the treatment in the control group. The duration of neck stiffness, headache duration, cerebrospinal fluid pressure and complications were compared between the two groups. Results The duration of headache (5.23±1.89) d and the duration of neck stiffness (8.33±1.61) h in the observation group was shorter than ([7.73±1.69] d and [10.23±1.40] h) in the control group, and the difference was statistically significant(P<0.05). The cerebrospinal fluid pressure (151.36±13.26) mmH2O in the observation group was lower than(166.24±15.40) mmH2O in the control group on the 14th postoperative day, and the difference was statistically significant(P<0.05). The total incidence of complications in the observation group(4.88%) was lower than that in the control group(21.96%), and the difference was statistically significant(P<0.05). Conclusion Risk management can effectively shorten the duration of headache in patients with continuous lumbar cistern drainage, reduce the pressure of cerebrospinal fluid, and reduce the occurrence of complications. It is worthy of clinical application.
[Key words] Risk management; Continuous lumbar cistern drainage; Headache; Cerebrospinal fluid; Quality of life
颅内动脉瘤多发生于颅内动脉管壁上的异常膨出,该病病情凶险,若处理不当或不及时,会引起自发性蛛网膜下腔出血,出血后24 h病死率高达20%,严重威胁患者生命安全[1]。目前,颅内动脉瘤主要采用血管内介入栓塞术治疗,该方法具有术中出血少、创伤小、疗效确切等优点,受到多数患者的青睐[2]。但介入术无法彻底清除蛛网膜下腔积血,术后易引发脑血管痉挛等并发症,不利于患者康复。颅内动脉瘤术后进行持续腰大池引流可以彻底清除蛛网膜下腔出血,但易出现颅内压大幅度波动,且持续腰大池引流穿刺點在椎间盘,患者存在不同程度的意识障碍,在穿刺过程中欠合作,导致并发症风险高,不利于患者术后康复[3]。因此,在持续腰大池引流过程中需加强护理干预,以降低并发症发生率,尽早恢复术后机体功能。为此,本研究将风险管理应用于持续腰大池引流患者,旨在观察其对患者头痛、脑脊液压力及预后康复的影响。现报道如下。
1 资料与方法
1.1 一般资料
选择2017年12月~2019年12月本院收治的颅内动脉瘤患者82例,采用随机数字表法分为两组,每组各41例。对照组男16例,女25例;年龄21~70岁,平均(45.33±8.76)岁;瘤体部位:前交通动脉瘤14例,大脑中动脉瘤8例,后交通动脉瘤19例;Hunt-Hess分级:Ⅰ级24例,Ⅱ级13例,Ⅲ级4级。观察组男17例,女24例;年龄22~69岁,平均(45.63±8.22)岁;瘤体部位:前交通动脉瘤15例,大脑中动脉瘤9例,后交通动脉瘤17例;Hunt-Hess分级:Ⅰ级25例,Ⅱ级12例,Ⅲ级4级。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准及排除标准
纳入标准:①符合《实用外科学(第4版)》[4]中关于颅内动脉瘤诊断标准,其且经头颅CTA确诊者;②均行腰大池引流治疗者;③经医院医学伦理委员会批准,并取得患者知情同意,签署知情同意书者。排除标准[5]:①合并恶性肿瘤者;②认知功能障碍者;③精神系统疾病或免疫系统疾病者;④凝血功能异常者;⑤肝肾功能不全者。
1.3 方法
1.3.1 对照组 采用常规护理,术前做好各项准备工作,协助医生进行置管,并做好详细记录。常规固定引流管,密切观察引流管是否通畅,引流液颜色、量及性质是否正常,一旦出现异常情况,应及时告知医生。护理人员各项操作应严格执行无菌操作,管道敷料确保清洁干燥,避免发生感染。
1.3.2 观察组 在对照组基础上采用风险管理,对血管内介入栓塞术后患者进行护理风险评估,结合风险评估结果、临床工作经验以及文献数据分析制订相应解决方案。同时鼓励医护人员表达自己想法,提出建议,采用头脑风暴列举持续引流中可能导致的护理危险因素,并制订相应的应对措施。具体流程:①预备阶段:成立风险控制与检查小组,制订腰大池引流详细的护理风险应急预案,强化小组成员风险管理培训。护理人员在实施引流前及时准备好相关药品、心电监护仪以及急救设备等,并检查引流管是否完好无损。对患者心理状况、既往病史、体重及过敏史进行评估,同时加强患者家属健康教育,实施引流前告知患者引流的目的、相关不良反应,建立良好的护患关系。对于存在意识障碍引起的躁动者,要合理使用约束带,必要时可使用镇静剂。对于意识清醒者,给予患者心理干预。置管后,护理人员定时、轻柔地为患者翻身。②反应阶段:引流过程中应密切关注患者生命体征,一旦出现意外,立即进入紧急状态,对风险发生原因、发生范围、严重程度等进行快速、准确分析。若出现痰堵塞、呼吸急促,立即对口腔和呼吸道分泌物进行清理,确保呼吸通畅;若出现血氧饱和度下降,协助患者调整体位,给予面罩吸氧、按压胸廓;若出现光反应消失、明显呛咳、瞳孔不等大,应立即通知医生处理。固定腰大池引流管于脊柱侧向头方向,腰椎管和引流管口保持3~4 cm的距离,脑脊液下方10 cm处放置引流袋,采用3M透明贴固定腰椎引流管。严密关注引流管,避免出现扭曲、打折情况,引流管的流速采用便调试标尺来控制,防止引流不足或引流过度。③恢复阶段:不良事件发生后,评估不良事件发生原因,总结经验教训,不断完善风险管理不足,制订腰大池引流护理风险预案。对护理人员进行再培训,再教育,采用非惩罚性、专家分析、针对性措施使护理人员迅速恢复正常工作状态,提高预防风险的能力,如增加巡视次数、严格做好交班工作、密切观察引流管情况等。尽快将护理组织系统恢复至正常状态,监督追踪后续改进工作。
1.4 观察指标
(1)比较两组颈项强直和头痛持续时间;(2)比较两组术后第1天、第14天脑脊液压力变化情况,取患者侧卧位,在L3~4或L4~5间隙使用20 G穿刺针行腰椎穿刺,成功后使用L型测压管测定脑脊液压力;(3)比较两组并发症发生情况,包括张力性气颅、脑疝、颅内感染等。
1.5 统计学分析
采用SPSS 22.0统计学软件进行数据分析,计量资料以(x±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组颈项强直持续时间和头痛持续时间比较
观察组颈项强直和头痛持续时间均短于对照组,差异均有统计学意义(P<0.05)。见表1。
2.2 两组脑脊液压力变化情况比较
术后第1天两组脑脊液压力比较,差异无统计学意义(P>0.05);术后第14天两组脑脊液压力均低于术后第1天,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
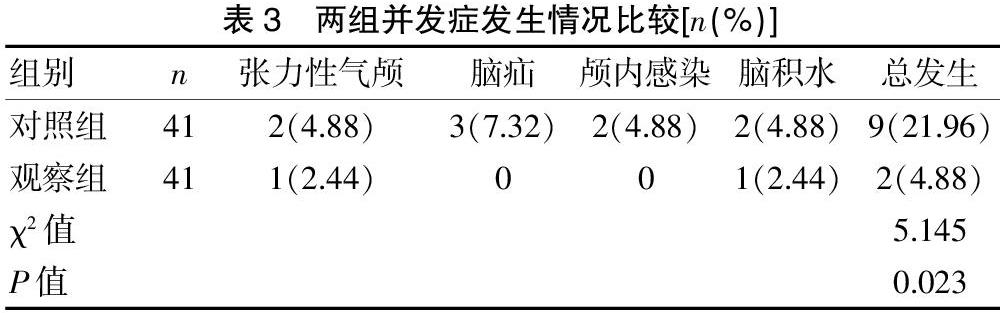
2.3 两组并发症发生情况比较
观察组并发症总发生率明显低于对照组,差异有统计学意义(P<0.05)。见表3。
3 讨论
血管内介入栓塞术可有效控制颅内动脉瘤患者病情发展,术后持续腰大池引流能彻底清除蛛网膜下腔出血,提高治疗效果[6-7]。但术后持续腰大池引流患者病情一般较为危重,大部分患者伴有不同程度的意识障碍,加上引流管易松动,导致护理风险较高[8-9]。常规护理对患者实施统一的护理干预,未针对患者病情和护理过程中可能存在的风险进行充分护理干预, 无法降低颅内动脉瘤患者不良事件发生的风险。风险管理通过预测分析造成风险的原因,制订相应的预防和规避措施,将风险可能造成的不良影响降至最低。
刘哲等[10]研究表明,对脑出血患者术后给予风险管理后,有效降低患者并发症发生率,心理状态和满意度也有所改善,利于患者预后。本研究结果显示,观察组颈项强直和头痛持续时间均短于对照组,术后第14天脑脊液压力低于对照组,并发症总发生率低于对照组,表明风险管理能有效缩短持续腰大池引流患者颈项强直和头痛持续时间,降低脑脊液压力,提高患者生活质量。与上述研究结果相似,进一步证明风险管理在临床中的应用价值。对颅内动脉瘤术后持续腰大池引流患者实施风险管理,并进行护理风险评估,快速识别护理风险,并完善相关护理安全制度,最大限度地降低不良事件的发生风险,保证护理工作有序、合理实施[11-13]。引流前对患者进行健康教育和心理指导,减轻患者心理压力,促使患者积极配合治疗;颅内动脉瘤患者病情危重,护理工作复杂,对护理人员进行定期培训,利于提高患者专业技能,并在实施引流前做好相关准备,确保在短时间内清除脑室内血凝块,促进血性脑脊液流出,发挥脑脊液循环作用,降低脑脊液压力,减轻患者机体疼痛程度,从而有效缩短颈项强直和頭痛持续时间[14-17]。风险管理要求护理人员检查药品、急救设备、引流管以及监护仪,保证各项设备始终处于正常运行状态,一旦发生意外事件应立即进入紧急反应阶段,保证各项救治措施的顺利实施,减少患者因救治不及时对其造成的伤害,提高护理效率;恢复阶段对不良事件的发生原因进行分析,总结相关经验、教训,针对风险处理过程中已暴露的内部问题进行调整和改革,避免重蹈覆辙[18-19]。有研究表明,发生不良事件后,护理人员会产生不安、惊恐等一系列不良情绪,而这些不良情绪会影响其工作和休息,甚至影响护理安全[20]。风险管理提倡实行非惩罚的管理制度,以防止激化护理人员不良情绪,尽快恢复至正常状态。颅内动脉瘤术后持续腰大池引流患者病情危重,在穿刺过程中欠合作,加上穿刺点在椎间盘,引流管不易固定,易发生护理风险。持续腰大池引流过程中密切观察患者生命体征、引流管是否通畅等,降低并发症发生率,利于患者预后。风险管理采用根因分析法、鱼骨图等风险分析,深入挖掘不良事件发生的根本原因,避免此类事件再次发生,从整体上提高护理质量。
综上所述,风险管理能有效缩短持续腰大池引流患者颈项强直和头痛持续时间,降低脑脊液压力和并发症发生率,利于改善患者预后,可广泛应用于持续腰大池引流患者。
[参考文献]
[1] 贾建文,钟红亮,彭汤明,等.早期持续腰大池引流对颅内动脉瘤栓塞术患者的疗效[J].中国老年学杂志,2018, 38(21):5145-5146.
[2] 刘俊超,刘关政,李建,等.腰大池持续外引流治疗重型颅脑创伤的时机探讨[J].中国实用神经疾病杂志,2018, 21(23):2599-2604.
[3] 陈攀龙,殷万春.超早期持续腰大池引流术联合夹闭术治疗动脉瘤性蛛网膜下腔出血的临床疗效[J].广州医科大学学报,2018,46(6):74-77.
[4] 陈孝平,汪建平.外科学[M].8版,北京:人民卫生出版社,2013:196-208.
[5] 黄焱.介入栓塞联合腰大池引流治疗颅内动脉瘤破裂的疗效分析[J].中国医学创新,2019,16(36):15-19.
[6] 王华民,齐平建,于东,等.莫地平联合腰大池引流术治疗颅内动脉瘤夹闭术患者的疗效分析[J].中国实用神经疾病杂志,2019,22(18):2011-2018.
[7] 周雪松,贾磊,刘英丽,等.综合护理干预对脑动脉瘤患者术后康复的影响[J].中国肿瘤临床与康复,2016,23(9):1132-1135.
[8] 张志,唐志珍.腰大池持续脑脊液引流术治疗老年重型颅脑损伤病人手术后脑脊液漏的疗效[J].实用老年医学,2019,33(3):249-252.
[9] 范蓉,户红玲.路径式健康教育对颅内动脉瘤介入治疗患者自我管理能力及预后的影响[J].医学临床研究,2018,35(12):2359-2361.
[10] 刘哲,安淑君,禹继敏.心理干预结合风险管理对脑出血患者术后并发症、心理状态及满意度的影响[J].中国健康心理学杂志,2019,27(6):887-891.
[11] 袁巧玲,徐春兰,隋健飞.加速康复外科在颅内动脉瘤围手术期护理中的应用[J].中华现代护理杂志,2019, 25(4):425-428.
[12] 张会,王翠丽.健康信念模式教育对农村地区颅内动脉瘤介入术后患者按期随访依从性的影响[J].中华现代护理杂志,2019,25(16):2054-2057.
[13] 边雪梅,叶慧.优质化细节护理对颅内动脉瘤患者术后并发症和心理状态及护理满意度的影响[J].中国肿瘤临床与康复,2019,26(9):1148-1151.
[14] 刘兰,李美丽.以时间理念为基础的护理策略对颅内动脉瘤介入栓塞术患者术后效果的影响[J].中国肿瘤临床与康复,2019,26(7):858-861.
[15] 严文文.基于人文关怀的护理应用于颅内动脉瘤行介入栓塞治疗患者的临床效果[J].国际护理学杂志,2019, 38(17):2798-2802.
[16] 娄彦玲.颅内动脉瘤患者栓塞术后神经功能康复护理的干预时机分析[J].中国实用神经疾病杂志,2019,22(4):437-442.
[17] 杨乃辉.4R危机理论的风险管理在颅内动脉瘤术后持续腰大池引流患者中的应用[J].国际护理学杂志,2019, 38(4):453-456.
[18] 周甜甜,马海萍,张超,等.快速康复外科在颅内动脉瘤经弹簧圈栓塞术围术期的应用[J].重庆医学,2019,48(10):1770-1773.
[19] 孟廣丽,王翠香.循证护理对颅内动脉瘤患者介入栓塞术后并发症、心理状态及预后的影响[J].中华现代护理杂志,2018,24(23):2772-2776.
[20] 付琳.血压控制护理在颅内动脉瘤栓塞术后患者中的护理效果以及对预后的影响[J].昆明医科大学学报,2018, 39(12):140-144.
(收稿日期:2020-06-01)

