预防性中央组淋巴结清扫在老年分化型甲状腺癌患者中的临床应用研究
朱浩杰,程晓明,邬宇飞
1.上海交通大学医学院附属瑞金医院卢湾分院特需外科,上海200020;2.上海中医药大学附属七宝社区卫生服务中心护理部,上海200020
甲状腺癌具有4 种分型,除髓样甲状腺癌外,乳头状、滤泡状以及未分化甲状腺癌均起源于滤泡上皮[1]。本病可见于任何人群,但青壮年发病率最高,并且女性发病率高于男性[2]。手术切除+患侧淋巴清扫是本病主要施术方案,但对于恶性程度较低的高分化甲状腺癌患者而言,是否需给予预防性中央淋巴结清扫,临床还存在一定争议[3]。由于中央组淋巴结位置较深,且有甲状腺阻挡在前,临床难以通过影像学来确定该区是否存在转移,因此从理论角度而言,预防性清扫是必要的[4]。但高分化甲状腺癌病灶生长缓慢,患者预后较好,尤其是对老年患者而言,预防性中央组淋巴清扫伴有的损伤甚至高于保留中央组淋巴结带来的危害[5]。为此,本研究对上海交通大学医学院附属瑞金医院卢湾分院接受治疗的100 例老年分化型甲状腺癌患者的相关资料进行回顾性分析,旨在探究预防性中央组淋巴结清扫在老年分化型甲状腺癌患者中的应用价值。
1 资料与方法
1.1 一般资料 选取2016年1月—2018年12月在上海交通大学医学院附属瑞金医院卢湾分院接受治疗的老年分化型甲状腺癌患者为研究对象。纳入标准:(1)年龄≥65 岁;(2)经术前穿刺病理诊断确诊为分化型甲状腺癌者;(3)无其他系统严重疾病者。符合上述所有选项者纳入本研究。排除标准:(1)不符合纳入标准者;(2)合并其他部位原发疾病者;(3)认知功能障碍,不能配合本项研究者。具有上述任1 项者不纳入本研究。根据标准共纳入研究对象100 例,其中对照组50 例,男性27 例,女性23 例,年龄65~79岁,平均(70.4±3.5)岁,肿瘤直径(4.23±1.02)mm,左侧18 例,右侧20 例,双侧12 例;观察组50 例,男性30 例,女性20 例,年龄65~82 岁,平均(70.4±4.3)岁,肿瘤直径(4.31±1.05)mm,左侧20 例,右侧25例,双侧5 例。2组的一般资料具有可比性,本研究经伦理委员会评审通过,患者均签署知情同意书。
1.2 研究方法 2组患者均于全麻状态下进行手术,病灶显示为单侧甲状腺癌肿,直径<1 cm 的患者进行甲状腺腺叶切除;对于肿瘤直径>1 cm,多病灶,单侧或双侧发病患者进行甲状腺、峡部全切及对侧近全切或全切术。观察组则在此基础上给予预防性中央组淋巴结清扫。
观察2组患者手术一般情况,收集2组患者手术前及术后1 h 外周静脉血4 mL,3 500 r/min,8 cm 半径离心15 min 后,取上清选用电化学发光免疫法检测患者TG、TGab 表达水平,仪器为罗氏Elecsys 全自动电化学发光免疫分析仪,试剂盒为其配套试剂盒,操作参照如下:将待测样本与包被于磁性微粒上的抗体、发光剂标记的抗体置于反应杯内,室温下孵化,以生成复合物,将复合物引入流动室,并冲洗,加压电极,开启电化学发光反应,并读取结果[6]。记录并对比2组患者术后出血,及术后1 d 切口感染、面部水肿、喉返神经损伤和手足麻木发生率。
1.3 统计学分析 数据采用SPSS 11.5 软件进行分析。计量资料采用均数±标准差(±s)表示,采用t 检验。计数资料采用例和百分率表示,采用卡方检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 2组患者手术期一般情况的比较 观察组患者术中出血量较对照多,术后引流时间、术后住院时间较对照组长(P<0.001),2组患者手术时间比较差异无统计学意义(P>0.05)。见表1。
2.2 2组患者手术前后相关标志物水平的比较 2组患者手术前甲状腺标志物水平无差别,术后半年,2组患者的甲状腺球蛋白抗体(TGAB)、状腺球蛋白TG水平差异无统计学意义(P>0.05)。见表2。
2.3 2组患者术后并发症发生率的比较 2组术后出血、切口感染、面部水肿、喉返神经损伤和手足麻木发生率无差别(2=1.099,P=0.295)。见表3。
2.4 2组复发情况的比较 本研究100 例患者随访10—24 个月,随访期间均未发现死亡患者。随访期间观察组患者出现4 例淋巴结转移,均行颈部淋巴结改良清扫术,术后出现1 例低钙血症,补钙后好转。无声音嘶哑和永久性低钙血症。对照组患者出现颈部淋巴结转移5 例,均行颈部淋巴结改良清扫术。术后未出现低钙血症,1 例声音嘶哑。2组复发情况比较,差异无统计学意义(<0.05)。
3 讨论
临床尚无有力的证据表明预防性中央组淋巴结清扫可降低甲状腺癌患者疾病复发率或延长患者生存期,但该淋巴清扫方案依然具有以下优势:(1)可有效阻断该区淋巴引流,中央组淋巴链接着胸及侧颈区淋巴系统,同时甲状腺癌患者淋巴结转移方向存在一定规律,通常中央组淋巴引流是第一步。清扫该区淋巴可有效中断侧颈区及胸区淋巴结转移通道,降低患者术后颈部、胸部淋巴结转移率[7]。(2)避免复发后中央组淋巴清扫术后的二次伤害,预防性中央组淋巴清扫可避免复发后的再次清扫操作,复发后的中央组淋巴区常伴瘢痕粘连情况,局部施术难度大增,极易牵拉、碰触喉返神经或甲状旁腺,并损伤其功能[8]。此外,由于解剖结构相邻,中央组区复发病灶检出率较低,这将增加患者术后复发风险,甚至引发远端转移,直接危及患者生命安全[9-10]。(3)可提升甲状腺癌肿瘤肿瘤分级诊断准确率,部分Ⅰ、Ⅱ分期的甲状腺癌患者术后预防性中央组淋巴结清扫后的病理检测显示存在转移,患者因此被重新诊断为Ⅲ期。而Ⅲ期患者的治疗紧迫性及依从性更高,这对提高患者预后具有一定临床意义[11]。(4)有利于甲状腺球蛋白检测,预防性中央组淋巴结清扫后,甲状腺球蛋白检测准确率将更高,可为患者疾病复发提供有效参考[12]。(5)预测患者侧颈淋巴结转移几率,有研究发现[13],当预防性中央组淋巴结清扫样本显示转移数目高于3 枚时,患者侧颈部淋巴结转移率大幅增高。(6)可清除隐匿性转移淋巴结,中央组淋巴位置较深,转移的病变淋巴结发展缓慢,影像学结果很难区分,而预防性清扫可直接根除这一区域的隐匿病灶[14]。本研究中,观察组患者术中出血量较对照多,术后引流时间、术后住院时间较对照组长,但2组患者手术时间比较无差别,表明加用预防性中央组淋巴结清扫操作可一定程度增加术中损伤,但不影响手术总体时间。进一步的研究发现,术后半年,2组患者的TGAB、TG 水平无差别,表明2组施术方案对患者甲状腺功能的影响程度相似。

表1 2组患者手术一般情况的比较

表2 2组患者手术前后标志物水平的比较
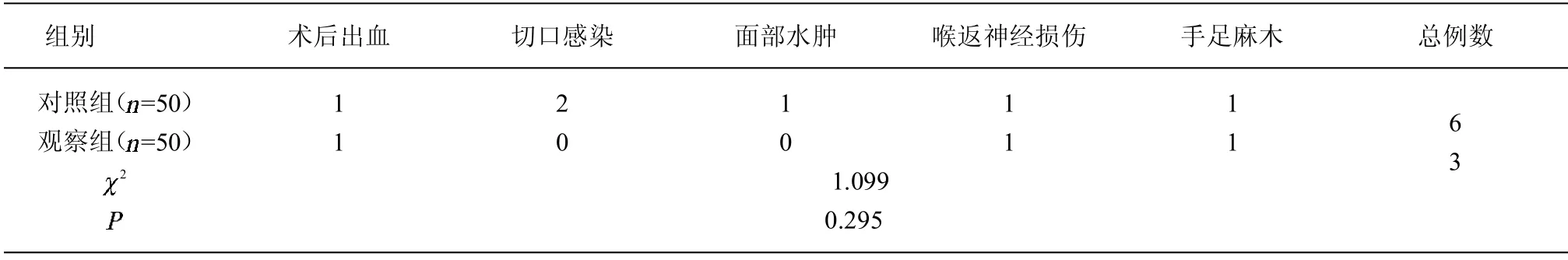
表3 2组患者术后并发症发生率的比较(例)
术后并发症是当前预防性中央组淋巴结清扫是否必要的争论焦点[15]。本研究中2组患者术后出血、切口感染、面部水肿、喉返神经损伤和手足麻木发生率无差别,表明加用预防性中央组淋巴结清扫操作并不会增加患者术后并发症率,这可能与施术人员的丰富经验及优良的术中甲状旁腺、喉返神经保护操作有关。对比2组患者复发情况发现,观察组患者出现4例淋巴结转移,而对照组患者出现颈部淋巴结转移5例,均行颈部淋巴结改良清扫术,表明加用预防性中央组淋巴结清扫是可行的,不会增加患者术后复发率。
老年分化型甲状腺癌患者伴有的机体素质低下状态严重影响患者术后恢复。而本研究发现,加用预防性中央组淋巴结清扫并不影响患者手术时间,且对患者甲状腺功能的影响程度与对照组术式相似,同时患者术后并发症率无明显增加,提示加用预防性中央组淋巴结清扫或可能是老年分化型甲状腺癌根治术的重要改进方向。需要注意的是,加用预防性中央组淋巴结清扫术必然会增加术中切除范围,为降低这些额外切除操作带来的损伤,临床需积极利用神经监测及显微技术对甲状旁腺、喉返神经等组织进行显露、保护,以减少术中损伤,降低患者术后并发症率。
综上所述,预防性中央组淋巴结清扫在老年分化型甲状腺癌患者应用良好,患者手术时间无明显增加,且不会增加并发症发生率及复发率,对提高患者治疗疗效有积极意义。

