择期与急诊腹腔镜胆囊切除术治疗老年急性胆囊炎的临床比较分析
急性胆囊炎是外科常见的急腹症,一经确诊多需要手术治疗,随着我国进入老龄化社会,合并多器官疾病的老年性急性胆囊炎病人逐渐增多,如何有效安全地治疗老年急性胆囊炎目前存在较大争议[1-2]。腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)已被广泛应用于临床,证明其在技术上的可行性和安全性。经皮经肝胆囊穿刺引流术(percutaneous transhepatic gallbladder drainage,PTGBD)通过微创的方式解除梗阻、引流胆汁、消除症状,为后续手术提供了充分的准备时间。本文回顾性对比分析了急诊LC与PTGBD+LC治疗老年性急性胆囊炎的临床疗效。现报道如下。
1 资料与方法
1.1 研究对象 2016年1月至2018年10月在平度市人民医院肝胆外科行LC治疗的年龄≥65岁的急性胆囊炎病人120例,女72例,男48例,年龄65~88岁。其中合并高血压65例,合并DM47例。排除标准:(1)伴有胆总管结石;(2)伴有急性胰腺炎;(3)既往有上腹部手术史;(4)无法耐受手术及麻醉的病人。120例病人根据手术方式的不同,分为2组,急诊LC组:62例,其中男28例,女34例,平均(72.5±4.9)岁,合并高血压29例,合并DM20例;择期LC组(PTGBD+LC组):58例,其中男20例,女38例,平均(72.1±5.7)岁,合并高血压20例,合并DM27例。2组病人一般资料比较差异无统计学意义,具有可比性,2组手术均由同一医疗组完成。
1.2 手术方法
1.2.1 PTGBD+LC组:先在B超引导下行PTGBD,选取右侧腋前线或中线第7~9肋间作为穿刺点,在超声实时引导下使穿刺针经过胆囊床进入胆囊腔,抽出胆汁后将胆囊引流管置入胆囊腔,持续引流胆汁,同时予以抗感染治疗,炎症控制后予以出院, 2~3个月后再次入院行LC,具体方法同一般LC。
1.2.2 急诊LC组:于发病72 h内行急诊LC,手术中常规留置腹腔引流管,手术结束后继续进行抗感染治疗。
2 结果
2.1 2组术中和术后相关指标比较 PTGBD+LC组较急诊LC组术中出血量更少,术后腹腔引流管留置时间及术后住院时间更短,2组间的差异有统计学意义(P<0.05)。在手术时间、术中胆道损伤及中转开腹方面,2组比较差异无统计学意义(P>0.05)。见表1。
2.2 2组术后并发症比较 急诊LC组术后胆瘘2例,切口感染5例,切口裂开3例,肺部感染3例,呼吸衰竭1例。PTGBD+LC组术后切口感染1例,切口裂开1例,术后总的并发症发生率明显低于急诊LC组(3.4%比 22.6%,P<0.05)。
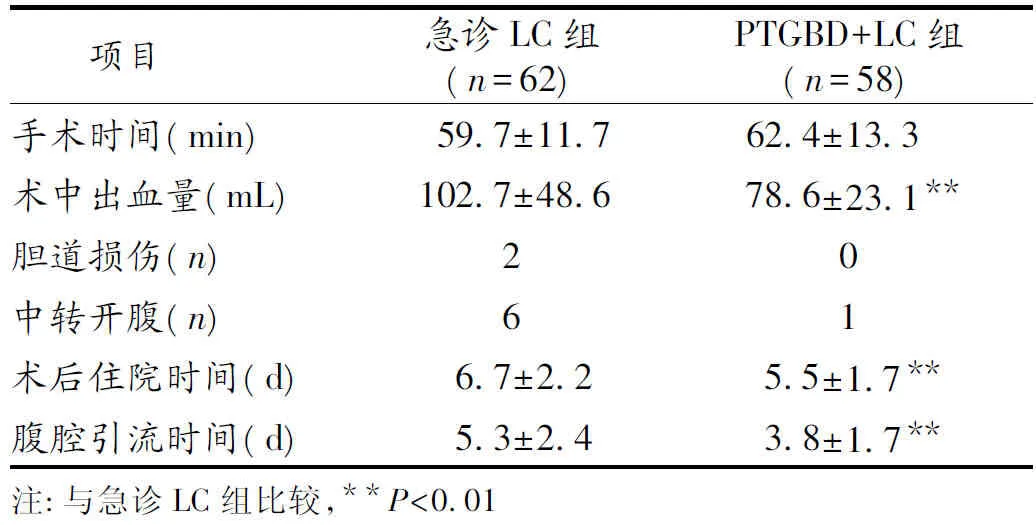
项目急诊LC组(n=62)PTGBD+LC组(n=58)手术时间(min)59.7±11.762.4±13.3术中出血量(mL)102.7±48.678.6±23.1∗∗胆道损伤(n)20中转开腹(n)61术后住院时间(d)6.7±2.25.5±1.7∗∗腹腔引流时间(d)5.3±2.43.8±1.7∗∗注:与急诊LC组比较,∗∗P<0.01
3 结论
急性胆囊炎是一种常见的外科急腹症,具有起病急、腹痛剧烈,病情变化快等特点。绝大多数急性胆囊炎是结石梗阻所致。随着手术器械的不断完善,手术技术的不断提高及手术者经验的不断积累,越来越多的中心报道了LC,证明了其在技术上的可行性和安全性[3]。
随着人口老龄化,老年人急性胆囊炎发病率也逐年增加。老年病人基础疾病多、主要脏器功能下降、反应迟钝、对感染的反应性较差、手术耐受性差等原因,如果治疗不及时,会引起胆囊化脓、坏疽、穿孔、形成腹膜炎、感染性休克,严重者导致死亡。其治疗的关键是解除梗阻、引流胆汁、控制炎症,防止病情进展,为后续手术提供充分的准备时间。
随着B超介入技术的发展,PTGBD已广泛地应用于治疗老年急性胆囊炎,其疗效和安全性已得到肯定[4]。PTGBD在局部麻醉下完成,创伤小,手术操作简单,置管成功率高,并发症发生率低。不但可迅速缓解症状,而且可以避免急诊LC带来的巨大风险,结合全身抗感染等治疗,使急性胆囊炎迅速治愈,为择期LC提供时机,使不能耐受急诊手术的急性胆囊炎病人成为LC的适应证。
本文研究中急诊LC组术后总并发症的发生率较择期LC组要高。分析原因有以下几点:(1)急性胆囊炎充血水肿明显,局部粘连紧密,胆囊的分离及胆囊三角的处理较困难,容易发生胆管损伤、大出血、中转开腹;(2)病人年纪大,重要脏器功能耐受性差,尤其是心、肺、肾功能等,急诊手术时准备不够充分,增加了手术风险。应用PTGBD技术暂缓急诊病人的病情,不但减轻了炎症相关症的发生率,还给病人提供了充分的准备时间。众多文献报道,PTGBD作为重症胆囊炎辅助治疗的疗效是确切的,尤其是对于高龄、高危病人。PTGBD术后择期LC手术相对于急诊LC手术难度降低,手术时间及出血明显减少[5]。
本研究中,病人经PTGBD引流全部成功,未出现并发症,引流后腹痛症状及感染表现均有明显的改善。结果显示急诊LC组术中出血量多于PTGBD+LC组,考虑原因为急诊手术时胆囊充血水肿明显,术野渗血等情况较择期手术明显,这也符合胆囊胀大、黏膜充血水肿、局部粘连重和手术难度大的特点。PTGBD术后择期LC术后腹腔引流管留置时间、术后住院时间较急诊LC组要短,腹腔引流时间越短,证明手术创面渗出越少,炎症消退越快。因此PTGBD术后择期LC治疗急性胆囊炎疗效是值得充分肯定的。
目前对于PTGBD引流术后再行LC的手术时间的选择问题缺少相应的研究。我们通常在发热、腹痛得到控制后再行LC,时间间隔一般为2~3个月。如果间隔时间太短,胆囊炎症消退不明显,囊壁可能仍处于水肿状态,并不能有效降低手术难度。张晓飞等[6]研究显示胆囊引流术后2个月内行LC相对于2个月后行LC,手术用时、出血量及术后住院时间均要长。如果PTGBD术后超过3个月进行LC,我们术中发现胆囊呈萎缩性改变,胆囊与周围黏连和局部网膜包裹,胆囊床由于引流管的反复刺激,分离较为困难,这使得手术难度不减反增,甚至会增加手术并发症的发生。
PTGBD虽然疗效较好,但难以从根源上解决问题,且拔管后复发可能性极高,对于老年病人来说长期甚至终身带管可能难以耐受,影响生活质量。因此,PTGBD后适时LC治疗是合理的、有价值的。

