无创产前基因检测在性染色体非整倍体产前筛查中的应用
黄婷婷,卢婉,刘艳秋
(江西省妇幼保健院产前诊断中心,江西 南昌 330006)
临床常见性染色体非整倍体(sex chromosomal aneuploidies,SCA)主要包括 45,X(Turner综合征)、47,XXY(克氏综合征)、47,XXX(超雌综合征)及 47,XYY(超雄综合征)等[1]。SCA患者临床表型多样,有些患者可终生没有异常表型,而有些可表现为身高发育异常、器官结构异常、智力低下或精神及神经功能障碍、第二性征发育不良致不孕不育等。传统的血清学筛查方法不能筛查SCA,而产前诊断技术(羊膜腔穿刺、绒毛活检以及脐静脉穿刺)具有一定的创伤性,有感染、出血、流产、胎儿损伤等风险。随着高通量测序技术的发展,通过无创产前检测(non-invasive prenatal testing,NIPT)对胎儿 SCA 的产前筛查得到广泛应用。本研究通过对2016年1月至2018年1月在本中心行NIPT的20334例孕妇中筛查的SCA阳性病例进行回顾性分析,计算阳性预测值 (positive predictive value,PPV),探讨NIPT技术对检测胎儿SCA的临床应用价值。
1 资料与方法
1.1 研究对象 选择2016年1月1日至2018年1月31日在江西省妇幼保健院产前诊断中心行NIPT的20334例孕妇,排除标准参照国家卫生和计划生育委员会《孕妇外周血游离胎儿DNA产前筛查与诊断技术规范》。NIPT筛查SCA阳性的76例孕妇检测结果提示为性染色体数目增多或减少。分析NIPT筛查SCA阳性孕妇检测指征并进行详细的遗传咨询,在知情同意下行介入性产前诊断(抽取羊水或脐血),行G显带核型分析及荧光原位杂交,对诊断结果进行分析,本研究经本院伦理委员会批准。
1.2 研究方法
1.2.1 NIPT⑴标本采集 采集孕妇外周血5ml,于4℃条件下,1600g,离心10min,吸取上清置入离心管,再16000g,离心10min,二次分离以清除血浆内的残余细胞。⑵)胎儿游离DNA提取:严格按照核酸提取试剂盒的说明书(磁珠法)提取游离DNA,再经过末端修复、接头连接、PCR构建DNA文库,并用Qubit对文库进行定量。⑶DNA测序:选用胎儿染色体非整倍体试剂盒(T21,T18,T13)以高通量测序仪BGISEQ-500检测孕妇外周血游离DNA。将每条DNA片段测序所得的序列与人类基因组进行比对,通过生物信息学分析,计算胎儿患性染色体非整倍体疾病的风险值。
1.2.2 羊膜腔或脐血穿刺 对NIPT筛查SCA阳性孕妇进行详细的遗传咨询,在充分知情同意下行介入性产前诊断。对孕16~24周孕妇行羊膜腔穿刺抽取羊水20ml,孕24周以上孕妇行脐静脉穿刺抽取脐血2.5ml,备用。电话随访未行介入性产前诊断的孕妇,随访内容包括妊娠结局,及胎儿出生时情况。
1.2.3 G显带核型分析 将获取的羊水或脐血按照常规方法进行细胞接种、培养、收获、制片和G显带,利用Leica全自动染色体分析系统进行中期细胞的扫描和图像采集,由2位有资质的人员阅片,分析5个核型,计数20个核型,遇到嵌合型染色体时增加计数至50个或以上,最后出具诊断报告。
1.2.4 荧光原位杂交 将获取的羊水或脐血按照常规方法进行细胞处理、玻片处理、杂交、洗片、复染,杂交玻片置于荧光显微镜下观察分析,出具报告。
1.3 统计学方法 用Excel表格收集数据。正态分布计量资料用±s)表示;计数资料用频数、率或构成比表示。
2 结果
2.1 筛查SCA阳性病例的NIPT指征 共20344例孕妇行NIPT,筛查SCA阳性孕妇76例,其中孕妇的最大年龄是47岁,最小年龄是17岁,平均年龄(32.5±5.0)岁。主要指征唐筛21三体高风险31例(40.8%),唐筛 18三体高风险 3例(3.9%),孕中期AFP 值偏低 1例(1.3%),高龄 29例 (38.2%),无明显指征12例(15.8%)。见表1。

表1 20344例孕妇行NIPT的指征
2.2 NIPT筛查SCA阳性与核型分析及荧光原位杂交结果比较 筛查SCA阳性孕妇76例,其中NI PT提示性染色体减少39例,28例孕妇行介入性产前诊断,8例核型分析异常;性染色体数目增多37例,24例孕妇行介入性产前诊断,17例核型分析异常。见表2。

表2 NIPT筛查SCA的阳性预测值
2.2.1 NIPT提示性染色体数目减少结果分析NIPT提示性染色体减少39例,经遗传咨询,27例孕妇行羊膜腔穿刺,1例孕妇因孕周较大行脐静脉穿刺。20例核型分析及荧光原位杂交结果正常,3例为 XO,1例 47,XXX[32]/45,X[17],1例 45,X[19]/46,X,i(X)(q10)[35],1 例 45,X[7]/46,X,Yqh-[43],1例45,X[22]/46,XY[28],1例荧光原位杂交结果正常,但核型分析结果为46,X,del(X)(p21),t(9;17)(q12;q21)pat,电话随访均引产。另1例孕妇未行介入性产前诊断直接引产,7例孕妇拒绝进一步诊断,3例孕妇失联。见表3。
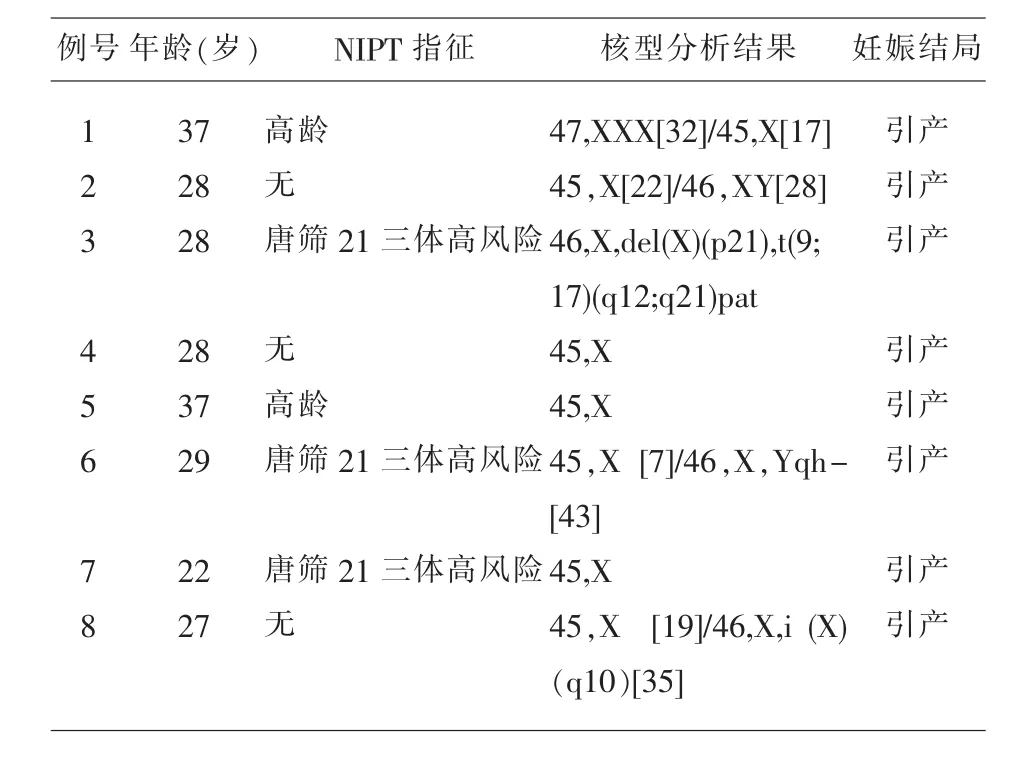
表3 NIPT提示性染色体数目减少结果分析

表4 NIPT提示性染色体数目增多结果分析
2.2.2 NIPT提示性染色体数目增多结果分析NIPT提示性染色体数目增多37例,经详细的遗传咨询,22例孕妇行羊膜腔穿刺,2例孕妇因孕周较大行脐静脉穿刺。7例核型分析及荧光原位杂交结果正常,另7例47,XXY,7例47XXX,2例47,XYY,1例47,XXX[8]/46,XX[41]。结果正常及2例羊水提示胎儿47,XXX及47XYY孕妇选择继续妊娠,电话随访胎儿出生时正常,余孕妇选择终止妊娠。见表4。
3 讨论
出生缺陷是影响儿童健康的主要公共卫生问题,且影响新生儿的生活质量。染色体异常是最严重的出生缺陷之一,由于缺乏有效治疗,染色体异常往往引起严重胎儿损伤。SCA患儿临床表现差异较大,可能会造成胎儿生殖器官发育异常、智力发育障碍、生长发育异常、心肾障碍等情况[2],早期干预如物理治疗、对症治疗和个性化教育等可明显改善SCA患儿的预后。但性染色体异常致死致残率较低,通过B超检查基本难以发现,有创产前诊断是临床应用的有效方法,不过孕妇的接受度不高,故胎儿SCA的早期筛查显得尤其重要。
近年来,NIPT技术已广泛应用于常染色体非整倍体的产前筛查[3,4]。大量文献[5,6]肯定NIPT在孕妇产前筛查中的作用,但在筛查13、18、21号染色体以外的其他染色体非整倍体性改变时,该技术的灵敏度及准确性还有待进一步的提升[7]。如NIPT对胎儿SCA的产前筛查时,检出率有较大差异[8]。Bin Yu等[9]通过大规模平行基因组测序筛查胎儿SCA的总PPV为54.54%。Zhang等[10]研究中,10275例孕妇行NIPT,SCA筛查阳性率为0.55%,总PPV为54.54%,其中45,X的PPV仅为29.41%,47,XXY的PPV为77.78%,47,XXX及47,XYY的PPV均为100%。本研究使用高通量大规模平行基因组测序技术筛查胎儿SCA的总PPV为48.1%,其中性染色体减少的PPV为28.6%,性染色体增多的PPV为70.8%,与贾颐舫等报道一致[11]。不同研究中NI PT筛查SCA的PPV不同,主要是由于纳入研究的样本量及测序深度不同等所致。
细胞游离DNA来源于母体及胎盘组织,因此母体嵌合现象、未确诊的母体SCA、母体拷贝数失衡、胎儿染色体嵌合体等可影响NIPT筛查胎儿SCA的准确性[12,13]。胎儿游离DNA主要来源于胎盘滋养层细胞,其核型常为嵌合,嵌合的程度及母亲体重均会影响NIPT检测的性能。本研究中NIPT筛查性染色体数目减少的阳性预测值偏低的主要原因是:⑴X染色体上有1098个基因,Y染色体上有78个基因,其中58个基因是这两条染色体上的同源基因,这些同源基因中的29个基因位于X染色体和Y染色体的末端。⑵目前的测序长度只有36个底座,故容易导致X染色体和Y染色体测序定位错位。⑶胎盘组织中来源于父亲的X染色体更易发生随机失活导致NIPT筛查性染色体数目减少的阳性预测值偏低[14]。
在本研究中,有24例NIPT筛查的高危SCA患者拒绝接受进一步的核型分析。临床上,遗传医师应客观地向孕妇及家属解释NIPT筛查SCA的准确率及局限性,不应盲目夸大NIPT的作用,且对胎儿可能出现的性染色体异常的预后进行遗传学咨询。另25例已确诊的胎儿SCA孕妇中23例选择引产。SCA不属于严重的致死、致残或致愚疾病,其妊娠选择往往受到医生遗传咨询方法、家庭的社会经济水平、受教育程度、文化背景、孕妇对疾病的认识和接受程度等多种因素的影响[15]。当产前筛查或诊断为胎儿SCA时,不仅对临床医生遗传咨询提出了挑战,更使孕妇妊娠选择处于两难境地。
综上所述,NIPT可用于性染色体非整倍体产前筛查,但阳性预测值不高,需要进一步完善检测技术和分析方法,以提高检测准确率。

