多模态超声对甲状腺微小乳头状癌中央区淋巴结转移的临床评估价值观察
陆萍萍,宋旭升(通讯作者)
(江苏省苏北人民医院 江苏 扬州 225001)
甲状腺微小乳头状癌是一种特殊的具备较高发病率的甲状腺乳头状癌,多见于中年女性及儿童,且存在一定的术前淋巴结转移以及术后复发的风险[1]。中央区淋巴结转移是局部复发的重要危险因素,但由于超声检查存在一定的局限性,因此中央区淋巴结转移的术前检出率相对较低[2]。本次研究选取2018年3月至2019年8年接受手术治疗的甲状腺微小乳头状癌患者58例作为研究对象,着重探讨多模态超声鉴别诊断甲状腺微小乳头状癌中央区淋巴结转移的临床价值,现报告如下。
1 资料与方法
1.1 一般资料
随机抽取2018年3月至2019年8年接受手术治疗的甲状腺微小乳头状癌患者58例作为研究对象,入选患者中男性32例,女性26例,年龄平均为(47.34±6.23)岁。全部入选患者均经相关诊断标准被确诊为甲状腺微小乳头状癌,其中16例患者发生中央区淋巴结转移,42例患者未发生中央区淋巴结转移。本次研究经医院伦理委员会批准,且患者已签署知情同意书。
1.2 方法
术前予以全部入选患者二维彩超、超声造影增强模式联合检查。(1)二维彩超检查:检查过程中患者需保持仰卧体位,颈下垫枕,确保颈部充分暴露,随后实施二维彩超检查,观察目标结节特征,对结节数目、大小、形态、边界、内部回声、是否侵犯包膜、是否存在微钙化等信息进行详细记录;(2)超声造影增强模式:造影剂选用声诺维,增强模式包含低增强、等增强及高增强。
1.3 观察指标
观察、对比中央区淋巴结转移与中央区淋巴结未转移患者的影像学检查结果。影像学检查结果包含结节边界表现(清晰/不清晰)、是否微钙化(是/否)、肿瘤大小(>5/≤5)、是否侵犯包膜(是/否)、超声造影增强模式(等或高增强/低增强)。
1.4 统计学处理
采用SPSS20.0统计分析软件,计量资料以(x-±s)表示,两组间比较采用t检验;计数资料以率表示,两组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 多模态超声影像与中央区淋巴结转移的单因素分析
中央区淋巴结转移与中央区淋巴结未转移患者的边界、肿瘤大小、超声造影增强模式等影像学征象对照,无明显差异(P>0.05);两组在微钙化、侵犯包膜等方面对照,差异性显著(P<0.05)。如表1所示。
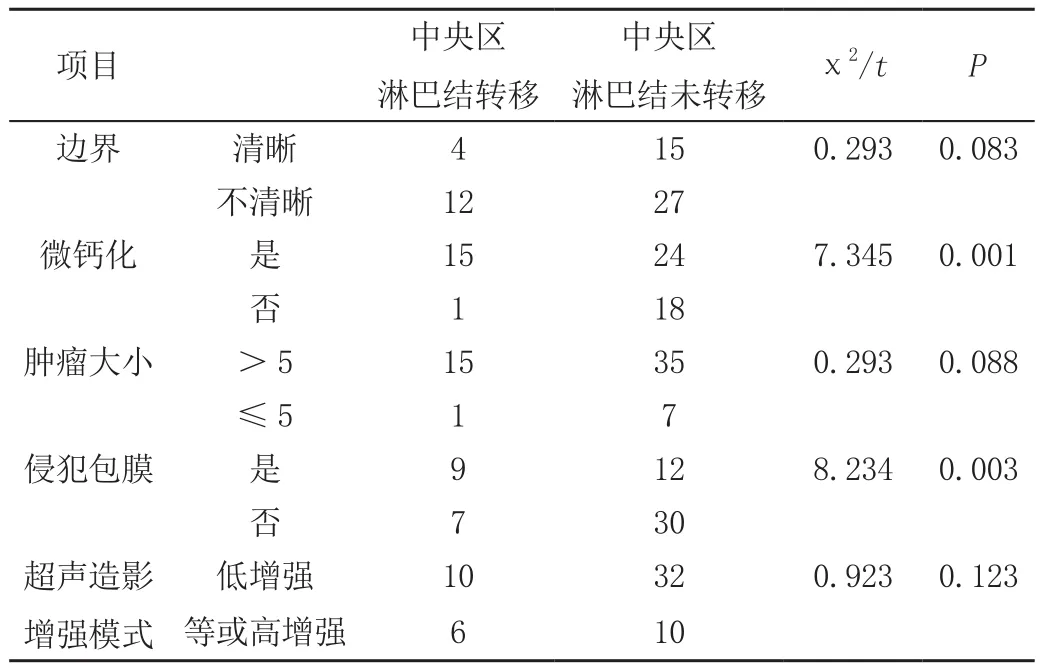
表1 多模态超声影像与中央区淋巴结转移的单因素分析
2.2 多模态超声影像与中央区淋巴结转移的多因素回归分析
微钙化、侵犯包膜等因素与中央区淋巴结转移具有紧密的关联性(P<0.05)。如表2所示。

表2 多模态超声影像与中央区淋巴结转移的多因素回归分析
3 讨论
甲状腺微小乳头状癌的致病机制与遗传因素、环境因素、激素等因素具有一定的关联性。虽然甲状腺微小乳头状癌患者的预后较好,但中央区淋巴结转移的发生率依旧为5%~57%,且患者预后也存在较大的差异。相关研究证实[3],通过对甲状腺微小乳头状癌与甲状腺包膜的接触情况进行分析,可有效预测甲状腺微小乳头状癌的侵袭性,同时指出肿瘤侵袭包膜是评估甲状腺外拓展的重要指标。考虑到包膜侵袭状况的评估过程存在一定的主观性,故而本研究将包膜是否突出、与包膜的接触状况等作为主要评断依据。本次研究发现,中央区淋巴结转移与中央区淋巴结未转移患者的边界、肿瘤大小、超声造影增强模式等影像学征象对照,无明显差异;两组在微钙化、侵犯包膜等方面对照,差异性显著;微钙化、侵犯包膜等因素与中央区淋巴结转移具有紧密的关联性。相关研究指出,随着肿瘤恶性程度的不断提升,癌细胞的增殖进程逐渐加快,致使细胞血供不足,进而导致相关组织出现退行性病变、钙盐沉积、坏死等情形,而肿瘤的恶性程度也在一定程度上反映了肿瘤的侵袭性,即肿瘤的恶性程度越高,淋巴结发生转移的可能性越高。
综上所述,多模态超声鉴别诊断甲状腺微小乳头状癌中央区淋巴结转移的临床价值十分理想,瘤内微钙化、肿瘤侵犯包膜等因素与中央区淋巴结转移具有紧密的关联性,对术前评估及术后干预具有重要意义。

