口腔诊疗中医院感染预防与控制措施
李京平 章小缓
任何一次感染(Infection)都需要同时满足以下条件才能实现:①病原储库(reservoir),即病原微生物赖以存活和繁殖的场合,例如患者或者某个污染物表;②播散方式(portal of exit),即病原微生物离开储库的机制;③传染途径(mode of transmission),即病原微生物由储库抵达敏感宿主所经历的过程和借助的媒介,例如接触、飞沫、血液等;④接种方式(portal of entry),即病原微生物进入敏感宿主目标部位的机制;⑤足量病原(pathogen dosage),即需要有足够致病剂量的有活力的病原与宿主接触;⑥敏感宿主(susceptible host)。这6个方面依序成链即完成一次感染的发生,因此称为感染链(chain of infection)[1]。如果感染链的两个末端对接构成闭环,即“敏感宿主”能有效再形成“病原储库”,单次感染连续发展就变成疾病传染(disease transmission)(图 1)。这种感染一旦在医院内发生,就称为医院感染。医院感染的发生与暴发,对患者和医护人员都会造成极大的健康与生命威胁,必须严格加以预防与控制。
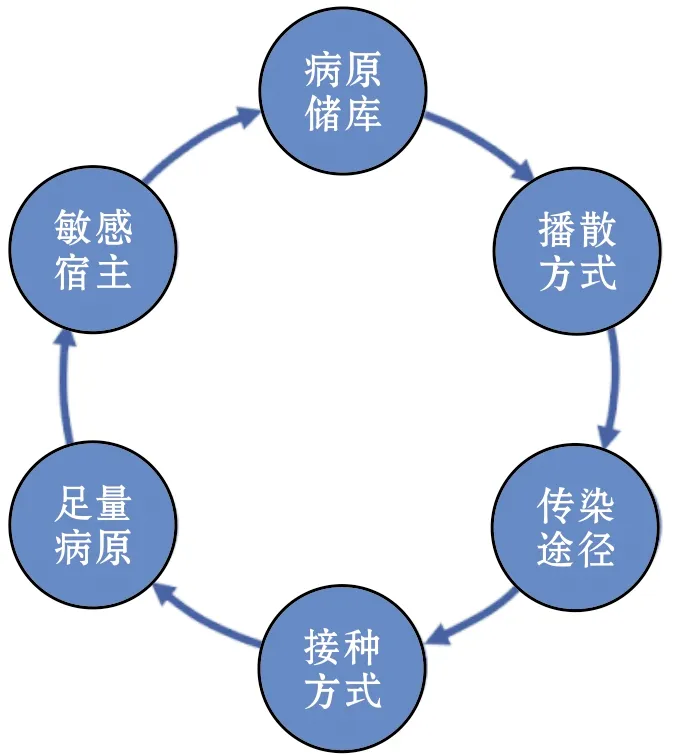
图 1 感染链
1 口腔诊疗中医护人员和患者的医院感染风险
口腔诊疗中医患双方既是潜在的传染源,也同时是敏感宿主,他们的血液、体液、分泌物、排泄物及喷溅物可能携带病原微生物,污染环境、设施、器械和空气,通过意外穿刺、接触、飞沫及气溶胶等不同的方式导致医院感染的发生。
呼吸道传染病是口腔门诊重要感染风险。口腔诊疗中高速涡轮手机、超声波洁牙机等动力设备的使用容易导致体液喷溅和气溶胶形成,从而为呼吸道传染病提供了接触、 飞沫和气溶胶传播的有利途径。肺结核(结核分枝杆菌)、麻疹(麻疹病毒)和水痘(水痘-带状疱疹病毒)是被世界卫生组织(World Health Organization,WHO)和美国疾病控制与预防中心(Centers for Disease Control and Prevention, CDC)所认定的经空气传播的疾病,这些病原以微生物气溶胶(bioaerosol)的方式播散,可以感染超过1 m外的敏感宿主[2]。其他一些呼吸道病原,例如流感病毒、SARS-CoV和2019年至今引起疫情的新冠肺炎病毒(SARS-CoV-2)[3]等在特定条件下,例如密闭空间、通风不良、长时间暴露时,也可能发生机会性气溶胶传播,文献显示其传播距离不超过1 m[2,4],正是在口腔科医护与患者之间的距离范围内。所以COVID-19给口腔医院感染防控提出了新的挑战。
侵入性操作中的血源性疾病传播风险也倍受关注。资料证明一次性暴露于阳性患者血液的针刺伤,导致的血源性病毒感染率在HBV可以高达6%~30%,HCV为0%~7%,HIV为0.3%[5-6]。我国人口中乙肝病毒携带者比例达7%~8%[7],HIV每年新增病例也呈上升趋势,2016 年达到6.442 人/10 万人口[8]。为维护医患双方的健康,必须制定科学的感染控制措施并严格培训与施行。
2 口腔诊疗中医院感染的预防与控制措施
口腔诊疗中医院感染预防与控制工作的本质,是打破感染链的某一个或几个链条,从而有效阻断病原微生物的传播[9]。为了达到这个目的,1996年美国CDC提出“标准预防”(standard precautions, SP)和“基于传染特征的预防”(transmission based precautions, TBP)[10]两个概念。“标准预防”的含义是默认每一位医务人员和患者都是潜在的(低风险)传染源,以此设计感染控制措施并在日常工作中严格执行,以期将任何传播途径的院内感染风险控制在最低程度。“基于传染特征的预防”则是当面临显著升高的风险,例如患者有明确传染病史,或者社区出现显著的流行病疫情时,在标准预防的基础上根据病原的感染链特征,叠加有针对性的防护措施。我国将其称为“额外预防”(additional precautions, AP)。以下预防措施内容总结自多个CDC[11-12]、WHO[2]和澳大利亚国立卫生和医学研究委员会(National Health and Medical Research Council, NHMRC)[1]以及中国的相关指南[13]。
2.1 标准预防(SP)
标准预防是针对包括血源性、呼吸道等所有可能传播途径而设计的防护措施,并在日常工作中执行,因此具有两个显著特点:①不特定性,即它所针对的疾病、病原、携带者、宿主和传播途径都是不特定的;②最低标准,即它是口腔诊疗工作中必须达到的最基本的感染防控标准。具体内容主要包括如下:
2.1.1 患者健康申报 初诊患者应填写全身健康申报表并每年更新。医疗机构据此了解患者的传染性疾病史,疫区旅居史,以及评估患者抵抗力,以保证患者获得恰当的院内交叉感染防控措施。应建议呼吸道传染病活跃期患者推迟就诊。口腔医疗机构应在一切医患沟通媒介上宣教,当患者存在发热和急性呼吸道症状时应推迟就诊。
2.1.2 患者行为规范 一项针对肺囊性纤维化患者的临床试验显示,患者佩戴医用外科口罩可以大幅度减少咳嗽导致铜绿假单胞菌(pseudomonas aeruginosa)气溶胶播散的机会[14]。因此如果发热或呼吸道症状患者必须就诊,应提供口罩,候诊时要求距他人至少1m,并在咳嗽和喷嚏时遮掩口鼻。医疗机构应为候诊患者提供免洗消毒液,卫生纸和垃圾桶,以及洗手设施。
2.1.3 手卫生要求 手卫生是最重要、最有效的单一感染防控措施[15],所有医务人员都应掌握并养成习惯。如果手部有明显污渍,应采用七步洗手法,非接触式洗手设施,抗菌皂在流水下清洗40~60 s。如果没有污渍,可用60%~80%醇基搽手液(alcohol-based hand rub, AHR)涂擦消毒。指甲应注意修剪平滑且不可太长,不可佩戴人工指甲和戒指。医务人员手卫生应遵循“两前三后”的原则,即接触患者前、有创操作前,接触患者血液和体液后、接触患者周围物品后,以及医护人员去除个人防护用品后均应进行手卫生。需要注意的是,戴手套不能代替洗手。尤其应强调医务人员不可用未洗净的手触摸眼、鼻、口和私人物品如移动电话[9]。
2.1.4 医务人员病休制度 为保护患者,罹患特定传染病的医务人员应限制工作范围或强制休假。例如HBV感染(e抗原阳性)和HIV感染者应限制从事侵入性诊疗操作;患腹泻、病毒性呼吸道感染(如流感)、甲型肝炎、金黄色葡萄球菌和A族链球菌感染时应避免临床工作;患带状疱疹和唇疱疹时应避免接诊免疫缺陷患者,但如果是指端疱疹,应避免接触病人;肺结核、麻疹、风疹、水痘及腮腺炎等病毒感染,以及百日咳和脑膜炎双球菌感染在急性期应强制病休[16]。
2.1.5 医务人员免疫制度 所有临床工作人员均应检查是否携带HBV或曾接受HBV疫苗接种。有必要者应在临床工作开始10 d内接受HBV疫苗注射,并监测是否有保护性抗体存在。也强烈建议接种疫苗预防季节性流感,麻疹,腮腺炎,风疹和水痘-带状疱疹病毒[17]。
2.1.6 医务人员个人防护用品 应在风险评估基础上为医务人员提供合理的个人防护用品(personal protective equipment,PPE),培训正确使用与处置方法。所有PPE在离开工作区域时应该去除。
2.1.6.1 医用外科口罩 建议每个患者更换,潮湿或污损时即时更换。由于口腔诊疗操作同时存在液体喷溅和气溶胶污染风险,因此要求口罩应同时具有较高的细菌和微粒阻挡的能力和防体液渗透的能力。实际工作中,有报道高达82%的医务人员没能正确佩戴口罩,需要严格纠正[18]。
2.1.6.2 保护性眼罩或面屏 口腔治疗过程中医生和椅旁助手的面部污染严重,血液溅入眼结膜导致HCV传染的病例见诸报道[19],因此进行有液体喷溅和气溶胶产生的操作时应使用眼罩或面屏保护。注意选择有额部及侧面防护能力的产品。患者在诊疗中应予佩戴保护性眼镜。每次使用后清洁消毒。
2.1.6.3 工作服 应完全覆盖个人衣物。当预期可能遭遇大量血液和体液污染时建议穿防水隔离服如外科手术衣。标准预防一般不需要全覆盖的防护服。
2.1.6.4 手套 主要使用乳胶手套和丁腈手套,要求大小合适,需要时能够包裹和固定工作服袖口。注意戴手套前必须洗手。一个患者一对新手套,不可清洗,一次性使用。一般情况不推荐戴双层手套,因为效用有限[20]。不推荐含粉手套,因其可能形成微尘气溶胶导致敏感个体发生过敏反应[21]。
2.1.6.5 帽子与鞋子 从事检查和治疗时应戴一次性工作帽。工作人员应穿脚趾脚背完全覆盖的,最好能消毒的鞋子。
2.1.7 锐器伤预防 常见锐器包括针具、刀片、车针等。机构管理人员应听取一线医务人员建议,选择不易发生意外锐器伤害的流程与布局设计方案和器材耗材,同时严格培训医务人员正确传递、使用和处置锐器,养成良好的、安全的行为习惯。锐器应弃于标有黄色生物污染物标签的锐器盒内。发生意外锐器伤时,严格遵循《血源性病原体职业接触防护导则》(GBZ/T213-2008)。
2.1.8 日常气溶胶污染防范 防范气溶胶污染应包括减少产生和及时清除[22]。口腔诊疗前患者含漱0.12%氯己啶1 min,可以显著减少气溶胶中的病原微生物含量[23]。超声治疗应在尽量低功率不产生明显水雾的条件下进行[24]。喷砂应用带负压抽吸的胶套包裹喷砂头,大幅度降低气雾的产生[25]。高速涡轮手机备洞时提倡用橡皮障隔离患牙[24],以减少气溶胶中微生物载量。尤其椅旁大通量强吸非常重要,有报道使用强吸可以在超声和高速涡轮手机操作时快速清除95%以上的气溶胶[26],为此必须配备椅旁助手,并彻底贯彻和强化四手操作规范[27]。密闭空间、通风不良是导致气溶胶高浓度聚集进而发生机会性传染的重要因素,因此提倡加强诊室和候诊区通风,以加速气溶胶稀释和清除。有条件的还可以在诊室内恰当位置安装空气净化和消毒设备[28]。美国CDC不主张将化学药物雾化后用于空气消毒,因为无证据表明有效,而且醛、酚、铵类消毒剂吸入有害[29]。中华人民共和国国家标准GB15982-2012《医院消毒卫生标准》亦指出不宜常规采用化学喷雾进行空气消毒。
2.1.9 器械的处理 口腔器械管理严格执行《口腔器械消毒灭菌技术操作规范》(中华人民共和国卫生行业标准WS 506-2016)。所有器械一人一用一消毒或/和灭菌,或选择一次性器械。使用后的器械应进行椅旁预清洁后再转运至器械处理区。器械处理区应按操作顺序至少分成清洗消毒、包装灭菌和贮存三个空间。口腔器械根据其引发感染风险分为三类,即高度危险性器械、中度危险性器械和低度危险性器械(表 1)。
高低速涡轮手机内部管腔易被唾液或血液污染,应按制造商要求进行内腔的清洗消毒与干燥,同高度危险性器械一样压力蒸汽方法灭菌。临床使用结束后应在口腔外启动20~30 s以排水清洗管路。推荐使用防回吸手机。
不同原理的超声器械其工作尖和手柄设计差异很大,应遵循制造商建议进行清洁消毒灭菌和日常保养。
在消毒灭菌过程中应随时观察设备运转参数是否正确,并定期核准,金标准是耐热芽孢实验即生物监测,如结果是阳性,应立即停用消毒设备并彻底检查。如灭菌失败的器械已经过临床使用,应尽快召回患者检查。建议对高度危险性器械建立追溯管理制度(中华人民共和国卫生行业标准WS310.3-2016,医院消毒供应中心第3部分)[13]。
2.1.10 环境感染控制 诊疗环境中的各种物表需要及时清洁和消毒[11]。

表 1 口腔器械分类和处理要求
2.1.10.1 临床接触面(clinical contact surfaces) 指容易被患者、医疗器械或医务人员戴手套的手直接污染的物表,如口腔综合治疗台(以下简称“牙椅”)托盘、灯头、拉手、手机接头、医生和助手椅等,可采用屏障防护技术,即贴一次性防污膜,充分覆盖,并一患一弃。如防污膜完整,更换时清洁即可,无需消毒。无法覆盖的物表或防污膜破损部位,需用杀菌消毒液如消毒湿巾处理。肉眼可见的血迹和污渍应在消毒前先清除,避免干扰消毒剂效果。印模材混合枪可以湿热消毒配合防污膜覆盖。口内X光感光片使用时可以套用一次性使用的薄膜袋,并按制造商建议消毒[30]。
2.1.10.2 保洁表面(housekeeping surfaces) 地板、墙壁和洗手槽等非临床接触面,虽然病原浓度一般不高,但如果不及时清除和消毒,长期堆积仍可能引起医院感染发生,应常规使用洗涤剂和水清洁,必要时消毒。注意洗手槽应保持相对清洁,不可用于漱口及清洗污染器械及物品。污染显著时先用一次性清洁布或吸水纸清理,再用中等水平消毒剂处理,注意由于毒性原因不建议使用高水平消毒剂[30]。治疗区域应清除多余物品以利清洁。零散物品应于抽屉等处妥善存放。保洁员注意做好个人防护。
2.1.11 技工件的消毒 修复体、正畸矫治器及颌位关系记录等技工件,应该使用中等水平消毒剂处理后再送技工中心。阴模可用碘伏和次氯酸钠溶液浸泡消毒[31],或咨询制造商,应在不影响印模精度的前提下进行消毒处理。修复体或矫正器在提供给患者前应确保已经消毒。临床与技工中心之间应该制订消毒与运转协议。
2.1.12 牙椅水路消毒 牙椅出水要求达到饮用水标准(北京市地方标准《DB11/T 1703-2019口腔综合治疗台水路消毒技术规范》),因此有必要定期检测牙椅出水的微生物含量。牙椅水路在设计上有“开放”和“闭合”系统之分。使用市政自来水供水的称为“开放”水路系统,这种设计需要密切关注市政自来水的水质通告,如果通告水质不佳应立即停用。使用牙椅附设储水罐供水称为“闭合”水路系统。长期使用的牙椅水路管腔内壁会滋生菌斑生物膜(Biofilms),导致出水中的细菌含量可高达2×105CFU/mL。虽然这些细菌绝大多数是一些致病能力不强的异养微生物,但有报道检出军团菌、绿脓杆菌和非结核性分枝杆菌等条件致病菌。由于“闭合”水路系统更容易进行水路消毒处理,因此更值得推荐[32]。建议每日开诊前后排水冲洗管路3 min,每个患者治疗后再持续排水30 s。注意口腔外科和根管治疗中应使用无菌液体如蒸馏水或生理盐水冲洗术区,不可用牙椅供水。
2.1.13 医疗废物处理 分类处理,应根据国家及当地行政管理规定执行。
2.2 额外预防(AP)
当院内交叉感染风险显著增高,仅标准预防措施不足以控制风险时,应额外叠加更严格的预防措施。额外预防主要使用于两种情况:①患者罹患传染病,且正处于活跃传染期;②医疗机构面临疫情威胁,尤其呼吸道传染病的流行。相对于标准预防,额外预防也有两个特点:①特定性,即它所针对的疾病(包括新发传染病)、病原、携带者、宿主和传播途径都是特定的;②额外预防是对标准预防的进一步加强,表现在更高标准的个人防护和更严格的医患行为规范。
2.2.1 设计具体的额外预防措施前,应先进行感染风险评估[22]评估内容包括:①传染病是否导致患者首诊口腔科。只要传染病不会导致口腔科症状,那么求诊患者携带病原的概率应与普通民众相当,甚至更低,因为症状明显的传染病患者倾向于推迟口腔科治疗。②疾病是否存在无症状传染。如果不存在无症状传染,意味着通过严格的预检分诊流程可以将有传染能力的患者排除,此时的口腔科诊疗防护不需要特意加强。但如果存在高比例的无症状传染,意味着预检分诊和健康申报制度无法杜绝患者携带病原的可能,此时口腔科防护措施必须根据疫病社区流行程度相应加强。③传染病流行状况。在疫病流行前或小规模传播阶段,无论是医务人员还是患者,携带传染病原的概率都很低,发生院内交叉感染的风险相对较小。如果疫病进展到社区散发甚至爆发阶段,医务人员和患者在日常生活中被感染的概率升高,相应的院内交叉感染的风险就会随之增加。④人类对特定疫病感染链的了解程度。对于充分了解的传染病,可以更有把握地制定有针对性的预防措施。但如果是一无所知的新发现疾病,在疫情初期应采取严格的预防措施,以避免院内交叉感染爆发。但在疫情后期,随着对其感染链的逐渐深入掌握,可以实行更有针对性的预防措施。
2.2.2 额外预防措施的设计与实施,应针对传染性病原的感染链特征有针对性选用,而非一概而全:①强制预检分诊:检查就诊患者的全身健康,尤其体温和呼吸系统症状,同时要求患者申报疫区旅居史、是否有疑似或确诊疫病患者接触史等,最大程度地将高风险患者排除或推迟到传染病潜伏期后就诊[33]。医务人员也应该持续每日进行同样的健康检查和申报。②无法推迟牙科诊疗的传染病患者,应按照感染链特征,安排候诊和诊疗[1,34]。例如对于飞沫和接触传播的传染病患者,应使用专门的候诊区和诊疗椅位并指定专用卫生间;对于专性或兼性气溶胶传播疾病,必须确保单独候诊和就诊,保持房间通风良好,最好是负压通气房;机会性气溶胶传染病应避免候诊区拥挤,确保人与人间隔至少1 m。所有患者在候诊区必须佩戴医用口罩[35]。③合理安排诊疗秩序。对于有明确传染病史的患者,应预约就诊,确保预留足够的院内(包括候诊区、诊疗区和卫生间)消毒时间,优选预约一天中的最后一个就诊,;如已到达,应优先接诊以缩短候诊时间。合理引导患者以尽量减少在医院内的暴露时间和范围。④医务人员的个人防护应该根据疾病感染链特征相应加强[1-2,11-12,33-34]。接触传播时可以在工作服外增加隔离衣,飞沫传播时必须确保严格佩戴医用外科口罩和眼罩面屏;专性和兼性空气传播时必须使用N95或更高标准防护口罩;如果是机会性气溶胶传播,最低标准是医用外科口罩,但执行产生气溶胶的操作时可戴N95防护口罩。防护口罩应达到中国KN95标准(GB2626-2006),对应美国NOISH N95标准和欧洲FFP2 EN149标准。但当执行有液体喷溅风险的操作时需要配合使用面屏,或采用防液体喷溅的GB19083-2010标准的防护口罩。注意使用防护口罩时,需要挑选合适的外形和尺码,并在佩戴完毕后按照制造商建议进行边缘封闭性测试[35]。⑤朊病毒、气性坏疽和突发不明原因传染病的污染物品,应原地化学浸泡消毒,再有针对性地按照不同规范转运和处理(中华人民共和国卫生行业标准医疗机构消毒技术规范WS/T 367-2012)。
3 总 结
口腔诊疗中医患毫无疑问面临呼吸道和血源性传染病的医院感染风险。但同时也要看到,口腔科并非传染性疾病的主诊科室,因此一般不会出现传染病患者的聚集。只要严格遵循合理的、与时俱进的标准预防,必要时实施额外预防,口腔诊疗感染风险可防控至最低程度。结合目前国内实际情况,感控学者认为当务之急是将患者健康申报制度常规化,增强医务人员无菌操作观念,彻底落实四手操作规范,同时加强感染防控行为管理,做好标准预防。

