酒精致精神障碍患者脑萎缩头颅CT特点及危险因素预测模型构建与验证
张洪勇
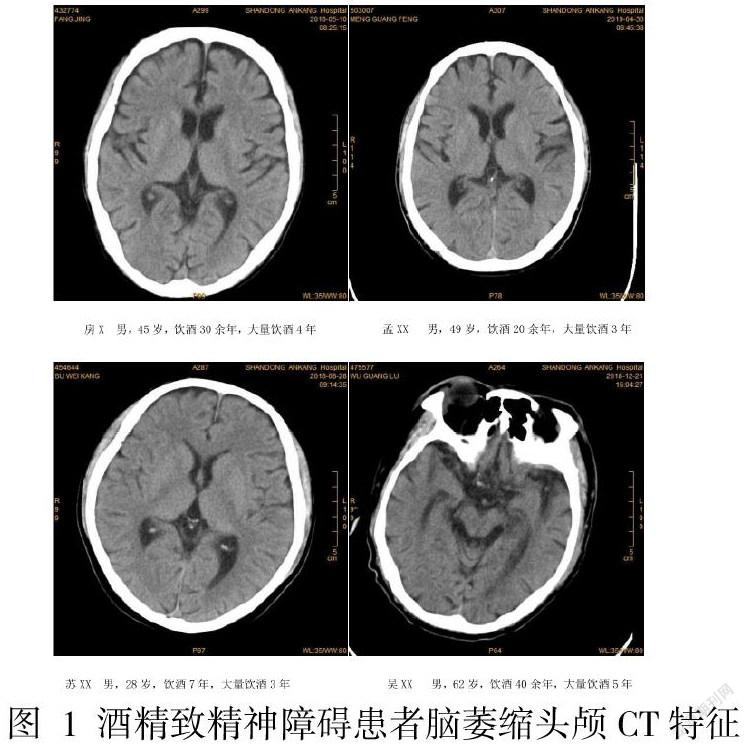

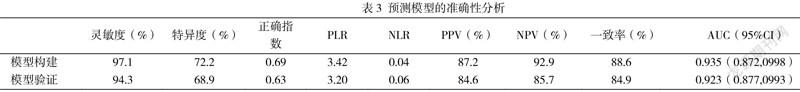

【摘要】目的:了解酒精致精神障碍患者脑萎缩头颅CT特点及其影响因素。方法:回顾性收集53例酒精致精神障碍患者脑萎缩患者的相关人口学资料、CT影像结果,采用SPSS22.0软件进行相关特征描述,定性资料之间的比较采用χ2检验或秩和检验,并进行多因素logistics分析。通过R软件调用AUC包和rem包绘制ROC曲线和列线图。结果:在53例精神障碍患者中,脑萎缩者35例(66.03%)。经单因素分析年龄、病程、饮酒量、饮酒方式是精神障碍患者脑萎缩的高危因素。经logistics回归分析,病程与饮酒方式是主要的影响因素。在ROC曲线中可知敏感性为0.95,特异性为0.79,AUC为0.935,模型的预测能力较强。列线图总分为100分,受病程影响较大。结论:由病程和饮酒方式构建的模型能较好地预测酒精致精神障碍患者脑萎缩,从而为临床治疗脑萎缩提供依据,提升患者的社会适应能力。
【关键词】酒精 精神障碍 脑萎缩 头颅CT
过量饮酒有较大的健康风险,除了会引起酒精肝、胃溃疡、胃癌等消化系统问题,也会对神经系统产生极大的影响,慢性酒精中毒的危害不容小觑。进入21世纪以来,我国饮酒人数、频率、饮酒量都有较大地增长,酒精致神经精神障碍的发病率继续升高,并成为多个地区突出乃至排名首位的神经精神卫生问题。长期大量饮酒会导致神经系统产生器质性改变,易出现大脑皮质萎缩,中心性脑桥髓鞘溶解,叶间沟增宽等症状。本研究对酒精致精神障碍患者头颅CT检查结果及其与临床相关因素进行了比较,了解CT特点及其危险因素,并构建预测分析模型,从而为临床上有效预防并精准治疗脑萎缩提供依据。
1资料与方法
1.1人口学资料:选取2016年8月至2019年7月,于本院住院的因长期饮酒致精神障碍的患者53例,回顾性分析患者脑萎缩头颅CT的情况,包括人口学信息和饮酒情况。本研究中所纳入的样本,其临床诊断标准均满足合《中国精神障碍分类与诊断标准》第3版中饮酒致精神障礙诊断标准[3]。性别均为男性,年龄在18~68岁,平均(44±17)岁,平均饮酒年限为(19±8))年,平均病程(21±8)年。
1.2方法:本研究所纳入的影像学资料均采用常规颅脑CT平扫,并主要以显示颅骨结构、脑质密度、脑室、脑池、脑沟等CT影像所显示的形态学变化为根据进行比较分析。
1.3统计学方法:采用SPSS22.0软件进行数据分析,采用χ2检验比较定性资料。使用R语言的glm和AUC包进行logistics回归分析,构建预测模型。并ROC曲线评估所建模型预测脑萎缩的准确性,检验水准α=0.05。
2结果
2.1纳入研究的病例中脑萎缩情况:纳入研究的53例酒精致精神障碍患者中有脑萎缩者35例(66.03%)。其中,脑室扩大13例,脑室、脑池和脑沟扩大11例,脑沟增宽、脑回缩小者9例,小脑萎缩5例,大脑皮质和小脑均有萎缩者11例,相关影像学情况见图1。
2.2影响长期饮酒致精神障碍患者脑萎缩的单因素分析
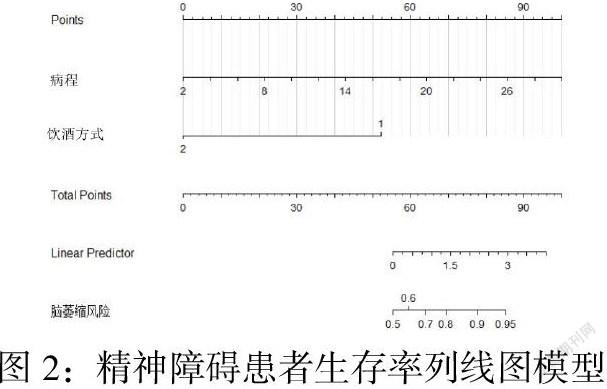
经单因素分析显示,年龄、病程、饮酒量、饮酒方式等是乳腺癌淋巴结转移的危险因素,P值<0.05,结果具有统计学意义,而精神病家族史、临床亚型、是否曾治疗等暂未见明显的统计学差异(见表1)。随着年龄的升高,患者脑萎缩的发生率显著升高,以50岁以上者的发生率最高。随着病程的延长,脑萎缩的发生率也随之升高,20年以上者显著高于11~20年者。因饮酒量、饮酒方式的不同而导致的脑萎缩表现出显著的差异,而佐以菜肴饮酒,其未发生脑萎缩的几率更高一些。
2.3酒精致精神障碍患者脑萎缩影响因素的logistics回归分析
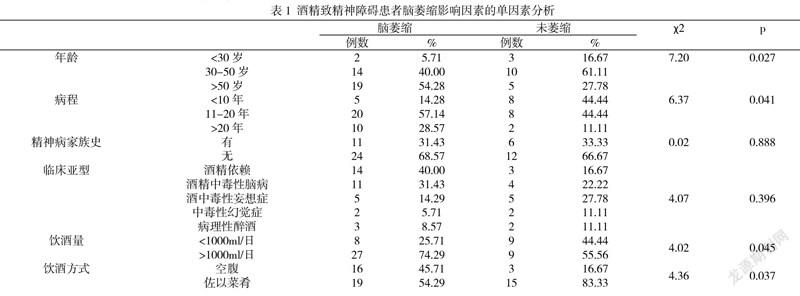
经logistics回归分析显示,病程和饮酒方式具有统计学意义,P值<0.05,可得回归方程式y=0.353x2-5.168x4+4.138,其中x2,x4分别代表疾病病程和饮酒方式。
根据列线图分析建立的脑萎缩风险评估模型总分为100分,如图2,当分值达到86分时,准确率可以达到95%以上。可以看出脑萎缩受病程的影响较大。
2.4 预测模型验证
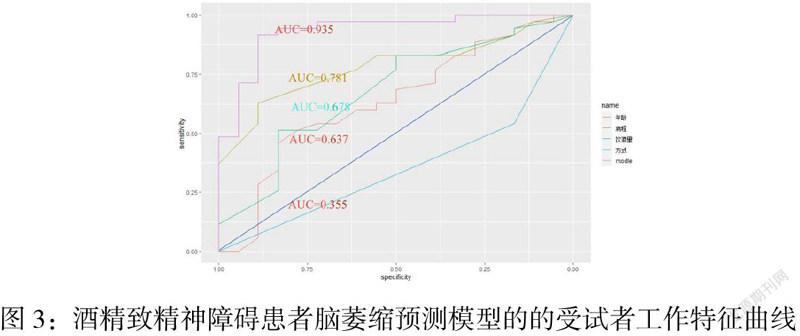
为了验证此模型,我们建立了ROC来进行评估,如图3,可以看到除饮酒方式之外,其余都在参考线之上。预测模型在ROC曲线中可知敏感性为0.95,特异性为0.79,AUC为0.935。
3讨论
长期大量饮酒会使神经系统出现脱髓鞘和轴索变性样改变,酒精代谢过程中所产生的自由基和其他代谢产物也会对神经系统产生破坏性影响,最终导致脑萎缩等。在纳入研究的53例患者的头颅CT中有35例患者出现不同程度的脑萎缩,以脑室扩大及脑室、脑池和脑沟扩大为主。这可能与大脑皮质构成与酒精代谢产物的主要受体分布有关。
结果显示,脑萎缩与年龄、病程有关,分析随着年龄的升高,在酒精的作用下,加剧脑萎缩症状。通过列线图,我们也可以发现,病程对脑萎缩影响较大。病程较长者,其患病后,大多未及时戒酒或限制饮酒,受酒精影响较为深远,脑萎缩发生率也随之升高,这与国内外多数研究结果一致。脑萎缩与饮酒量和饮酒方式也存在一定的关系,饮酒量多,空腹饮酒,脑萎缩的发生率升高。
但在多因素logistics回归分析中,年龄与饮酒量对脑萎缩的发生的影响无统计学意义。一方面可能是因为样本量不足,未充分暴露彼此间的相关性,另一方面,也可能存在年龄增加与饮酒量上升本身就会对脑萎缩产生促进作用,而与具体的量无关。
在ROC曲线中发现,该模型对于预测脑萎缩的能力较强,同时,单论年龄、病程、饮酒量等因素,也可估测脑萎缩的风险。饮酒方式的ROC曲线下面积仅为0.355,根据其纳入研究的情况来看,饮酒方式更易决定是否未发生萎缩,即其特异性较高,提示佐以菜肴饮酒是脑萎缩的预防手段。
脑萎缩与临床亚型具有一定的关系,在酒精依赖者和酒精中毒性脑病中的发生率较高,但差异暂不具有统计学意义。治疗情况对于脑萎缩状况未产生明显差异,可知现有治疗手段尚无法改善脑萎缩。精神障碍性疾病的发生也有遗传影响,但在本研究中,暂时无法证实精神家族病史与脑萎缩有关,但酒精致精神障碍患者脑萎缩情况的遗传作用,未必是与精神障碍相关,而可能是与酒精耐受相关。因样本来源局限,我们尚不能明确这期间不存在关联,期待更多的临床试验和多中心项目的进行,明确因果关系。
综上所述,病程对脑萎缩的影响最大,而佐以菜肴饮酒可以为脑萎缩提供一定的保护。我们建立的风险预测模型可以为日常预防脑萎缩以及临床精准评估和治疗提供了一定的参考。
参考文献:
[1] 闫丽. 慢性酒精中毒的危害及健康教育[J]. 中国社区医师,2012;28(03):25.
[2] 王惠良. 酒精依赖致精神障碍头颅CT影像异常统计分析[J]. 影像研究与医学应用,2019;3(07):56.
[3] 中华医学会精神科分会.中国精神障碍分类与诊断标准[M].第3版.济南:山东科学技术出版社,2001:69-72.
[4] 余红胜,武宁强,沈又利. 酒依赖致慢性酒精中毒性脑病的临床及CT/MRI分析[J]. CT理论与应用研究,2010;19(03):107.
[5] 藏金生. 脑萎缩伴随精神障碍的老年患者的头颅CT诊斷分析[J]. 影像研究与医学应用,2019;3(09):201.
[6] 陈恩海. 老年脑萎缩伴精神障碍患者40例头颅CT检查的影像学表现[J]. 实用医技杂志,2019;26(03):294.
[7]Slobodin, G,Odeh, M.Progressive Brain Atrophy due to Chronic Alcohol Abuse[J].Isr Med Assoc J ,2015,17(10):659-659.
[8] 许雪冬. 酒精导致精神障碍及精神分裂症所致脑萎缩的头颅CT检查结果及其临床相关因素对照研究[J]. 山西医药杂志,2012;41(10):1029.
[9] 姜楠. 慢性酒精中毒致脑萎缩的探讨[J]. 中国医药指南,2012;10(23):601.

