我院2020年细菌耐药情况分析及抗生素的合理选用
管斌
【摘要】目的:通过观察我院2020年一季度各类患者致病细菌的分布特点及药敏试验结果,分析细菌耐药情况,为临床合理选用抗生素提供依据。方法:收集我院2020年1-3月临床分离菌株,采用VITEK 2 Compact和手工生化方法进行细菌鉴定,并采用MIC及KB纸片扩散法进行药敏试验。结果:在各类15087份培养标本中共分离出致病菌1681株。培养出革兰氏阳性菌株1355株,其中位居前三位的是:肺炎克雷伯菌(占35.35%)、铜绿假单胞菌(占20.96%)、大肠埃希菌(占分离菌株的16.38%)。根据药敏试验结果显示,肺炎克雷伯菌对阿米卡星耐药率为14.4%,对亚胺培南耐药率为33.5%,对哌拉西林/他唑巴坦耐药率为36.2%,对左氧氟沙星耐药率为41.6%;铜绿假单胞菌对阿米卡星耐药率为2.3%,对头孢吡肟耐药率为12.9%,对左氧氟沙星耐药率为13.3%,对哌拉西林/他唑巴坦耐药率为14.0%,对头孢他啶耐药率为19.2%,对头孢曲松耐药率为98.5%;大肠埃希菌对对亚胺培南100%敏感,阿米卡星耐药率为0.5%,对哌拉西林/他唑巴坦耐药率为1.4%,对头孢曲松耐药率为76.7%。培养出革兰氏菌阳性菌株有326株,居前三位的是:金黄色葡萄球菌(占28.53%)、屎肠球菌(占21.47%)、表皮葡萄球菌(占9.51%),临床标本检出的金黄色葡萄球菌中MRSA的检出率为36.0%,粪肠球菌和粪肠球菌对万古霉素、利奈唑胺敏感性最好,粪肠球菌对红霉素和四环素耐药率较高,屎肠球菌对红霉素、左氧、环丙沙星及莫西沙星耐药率最高。结论:本研究探讨了本院2020年1-3月病原菌的分布及耐药情况,结果显示多数抗菌药物如β-内酰类、大环内酯类以及林可霉素类处于较高的耐药率,可能与我院抗菌药物使用率高以及广谱抗菌药用量大有关,临床医师对于各类细菌引起的感染须应根据药敏试验结果合理选用抗菌药物。
【关键词】细菌;药敏试验;耐药;抗生素
【中图分类号】R969.3 【文献标识码】A 【DOI】10.12332/j.issn.2095-6525.2020.11.144
随着抗生素的广泛应用,抗细菌药物耐药性发生率逐年增加,而且细菌新的耐药细菌及多重耐药出现全球蔓延趋势,威胁人类处理常见及危重感染性疾病能力,导致病程延长,治疗无效甚至死亡。本研究通过分析医院2020年1-3月各类患者致病菌分布及耐药情况,达到合理选用有效抗生素,从而杀灭细菌及时控制感染。
1 资料来源及检测方法
1.1菌株来源及鉴定
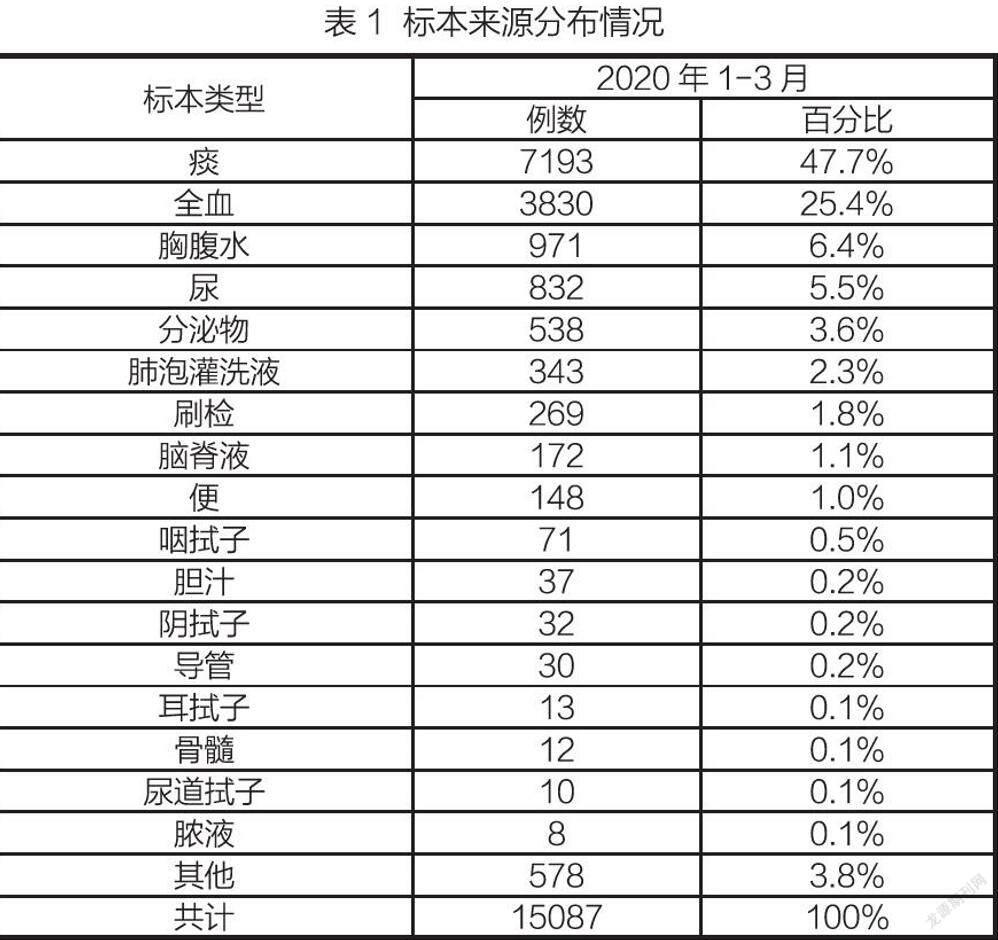
采用2020年1-3月临床标本,部分标本(痰)因为不符合培养的要求,加之留错标本和标本污染原因共拒收19份,其中痰标本15份、尿标本3份、粪便标本1份,标本合格率为99.9%,实际采用共15087例。各临床科室均严格按照卫生部要求,对所有细菌培养标本及时、准确的送达微生物室。各类菌株标本分布来源情况具体见表1。以上临床标本均按照常规方法进行细菌培养、分离,采用VITEK 2 Compact和手工生化方法进行细菌鉴定。鉴定卡片为VITEK 2 配套,购自法国梅里埃公司。
1.2藥敏试验检测方法
采用MIC及KB纸片扩散法进行药敏试验。MIC采用VITEK 2 Compact仪器测定,药敏卡片为VITEK 2配套,购自梅里埃公司;药敏纸片为英国OXID公司提供;MH琼脂平板购自科玛嘉公司。根据CLSI建议及规定,细菌天然耐药药物不再进行测定/报告。质控菌株为:金黄色葡萄球菌ATCC 25923、ATCC 29213;大肠埃希菌ATCC 25922;铜绿假单胞菌ATCC 27853。
1.3数据统计分析
所有数据使用WHONET 5.6软件进行统计分析,结果参照美国临床和实验室标准化协会(Clinical and Laboratory Standards Institute)推荐的抗菌药物敏感性试验执行标准2014版(CLSI2014)判断药物敏感性,其中嗜麦芽窄食假单胞菌和洋葱伯克霍尔德菌仅有头孢他啶、左氧氟沙星、米诺环素、复方新诺明等3-4种药物有判读标准。头孢哌酮/舒巴坦无药敏解释折点,参照头孢哌酮折点判断。统计时同一患者同一部位标本相同细菌,只分析第一株菌。
2 标本培养及药敏试验结果
2.1检出菌株分类及排名
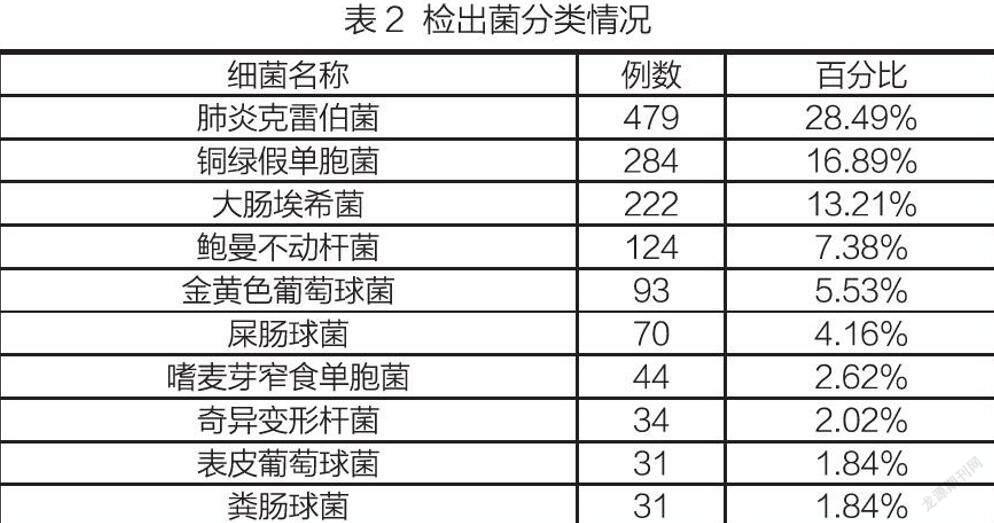
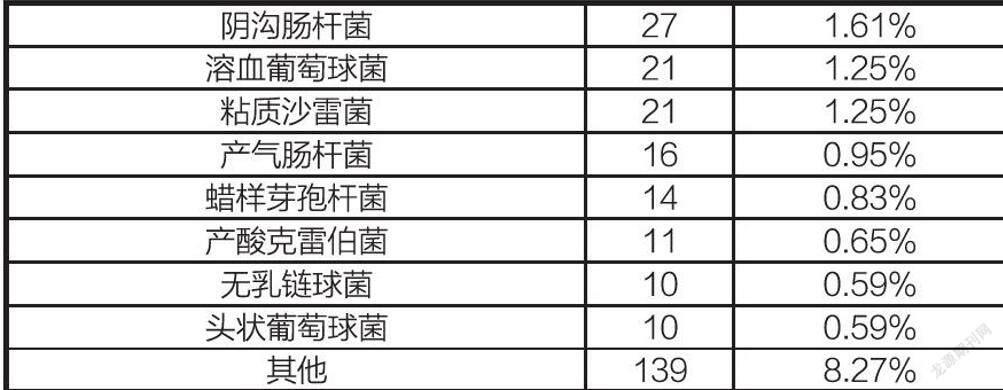
2020年1到3月份共培养出细菌1681株,其中革兰阳性菌19.4%(326/1681),革兰阴性菌80.6%(1355/1681)。革兰阳性菌中葡萄球菌属占51.2%(167/326),肠球菌属占31.9%(104/326),其它占16.9%(55/326)。革兰阴性菌中肠杆菌科细菌占61.6%(835/1355),非发酵菌占35.0%(474/1355),其它占3.4%(46/1355)具体分布情况详见下表2。
2.2 检出菌株耐药率及耐药预警
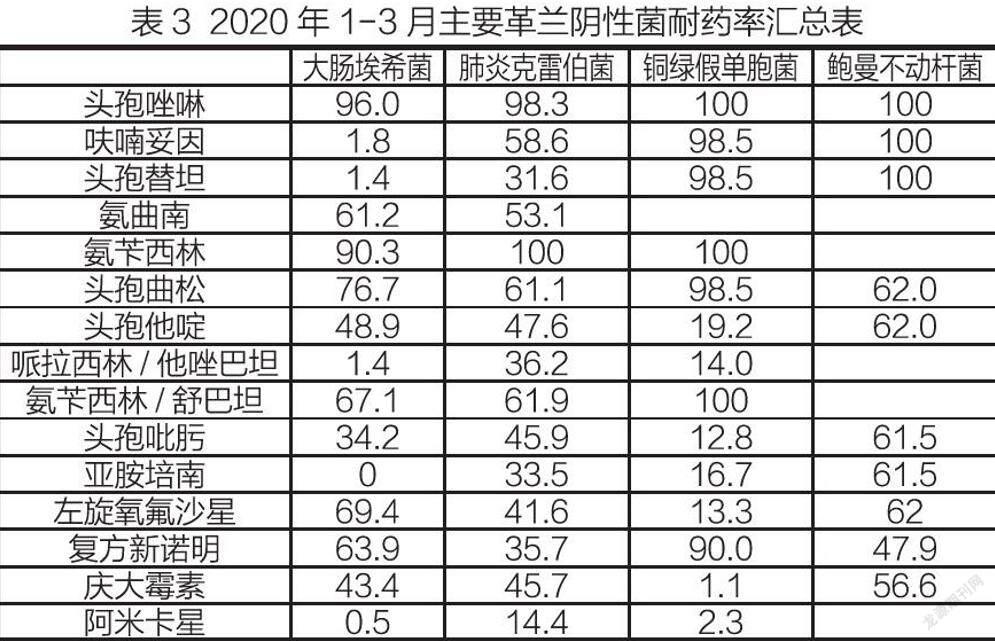
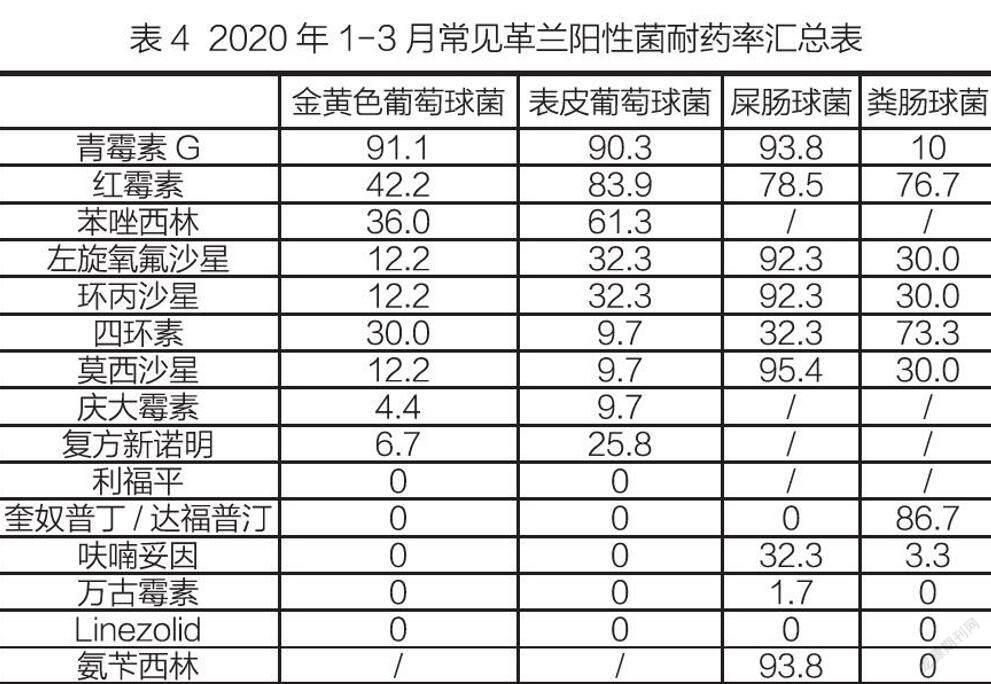
在各类15087份培养标本中共分离出致病菌1681株。培养出G-菌的阳性菌株有1355株,其中位居前三位的是:肺炎克雷伯菌(占分离菌株的28.49%)、铜绿假单胞菌(占分离菌株的16.89%)、大肠埃希菌(占分离菌株的13.21%)。根据药敏试验结果显示,肺炎克雷伯菌对阿米卡星耐药率为14.4%,对亚胺培南耐药率为33.5%,对哌拉西林/他唑巴坦耐药率为36.2%,对左氧氟沙星耐药率为41.6%,对头孢吡肟耐药率为45.9%;铜绿假单胞菌对阿米卡星耐药率为2.3%,对头孢吡肟耐药率为12.89%,对左氧氟沙星耐药率为13.3%,对哌拉西林/他唑巴坦耐药率为14%,对头孢他啶耐药率为19.2%,对头孢曲松耐药率为98.5%;大肠埃希菌对亚胺培南100%敏感,阿米卡星耐药率为0.5%,对哌拉西林/他唑巴坦耐药率为1.4%,对头孢曲松耐药率为76.7%。培养出G+菌的阳性菌株有326株,其中位居前三位的G+菌是:金黄色葡萄球菌(占分离菌株的5.53%)、屎肠球菌(占G+菌的4.16%)、表皮葡萄球菌(占G+菌的1.84%)。临床标本检出的金黄色葡萄球菌中MRSA的检出率为36.0%,肠球菌的检出数是104株,未检测到1例VRE菌株。粪肠球菌和粪肠球菌对万古霉素、利奈唑胺敏感性最好,粪肠球菌对红霉素和四环素耐药率较高,屎肠球菌对红霉素、左氧、环丙沙星及莫西沙星耐药率最高,由于PBP的改变或产生β-内酰胺酶而对β-内酰类药物也呈高水平耐药率,且对大环内酯类和氟喹诺酮类也耐药。常见革兰阴性菌耐药率汇总见表3,常见革兰氏阳性菌耐药率汇总见表4。
3 讨论
本次研究依据本院2020年1-3月患者致病菌分布及耐药情况,从多个角度讨论分析合理选用抗生素从而达到合理选用抗生素,有效控制细菌感染。
本次研究药敏试验发现粪肠球菌和粪肠球菌对万古霉素、利奈唑胺敏感性最好,粪肠球菌对红霉素和四环素耐药率较高,屎肠球菌对红霉素、左氧、环丙沙星及莫西沙星耐药率最高,可能是由于PBP的改变或产生β-内酰胺酶而对β-内酰类高水平耐药,且对大环内酯类和氟喹诺酮类也耐药。本次临床标本检出的金黄色葡萄球菌中MRSA的检出率为36.0%,对于MRSA需根据药敏结果建议临床医师选用糖肽类、利奈唑胺等有效抗生素。革兰氏阴性菌株非发酵菌以铜绿假单胞菌、鲍曼氏不动杆菌为主,其对头孢哌酮/舒巴坦的敏感性较好,但对三、四代头孢类及喹诺酮类药物有较高耐药率,鲍曼不动杆菌对亚胺培南几乎耐药[1]。有报道从肝硬化并发自发性细菌性腹膜炎患者腹水中发现致病菌多以革兰氏阴性菌感染为主,药敏结果显示对革兰氏阴性菌耐药性较高的抗生素为头孢类及喹诺酮类抗生素 [2]。还有学者通过抽取患者胆汁进行致病菌培养,发现胆道感染患者多以革兰氏阴性菌感染为主,而大肠埃希菌有多重耐药性,因此对于胆道感染患者预防用药以及经验用药时尤其需谨慎 [3]。本季度铜绿假单胞菌的碳青霉烯类耐药率有所下降,其對哌拉西林/他唑巴坦、庆大和阿米卡星等药敏耐药性均处在较低水平,左氧、头孢吡肟和头孢他啶耐药率也控制在20%以下,显示氨基糖苷类药敏和三代头孢在抗感染治疗中效果可能更加。铜绿假单胞菌普遍对于抗生素普遍耐药率较高,且呈现多重耐药性,一旦发现患者菌株培养其感染铜绿假单胞菌,临床医师必须选用对铜绿假单胞菌敏感靶向性强的抗菌药物[4-5]。
本次探究发现通过分析各类患者感染病原菌类型、分布及药敏谱,医院微生物室定期向院部各病区提供目标菌的检出及药敏试验结果的信息,可以为临床医生根据感染病原菌类型及药敏谱选用有效抗生素进行治疗提供充足依据,促进临床对抗生素的合理使用 [6-7]。对于临床医师来说,应动态依据患者细菌分布及耐药性的变化,从而选用敏感的抗菌药物,以及根据药敏试验结果及时调整用药。另外医院药学部通过了解医院抗生素使用,并对感染致病菌及细菌耐药性进行分析,可以及时指导和促进临床医生合理选用抗生素,减少和防止耐药性菌株产生,从而提高药物疗效,达到治疗效果[8]。
参考文献:
[1]陈慧君,朱齐兵,喻长法.我院2011年主要病原菌耐药率及抗菌药物使用量分析[J].药学实践杂志2013,31(3):224-227,234.
[2]王军,彭浩.肝硬化并发自发性细菌性腹膜炎患者腹水病原菌鉴定及耐药性分析[J].实用肝脏杂志2014,(2):190-191.
[3]林华鹏, 乔森. 243例胆汁培养病原菌分布及耐药性分析[J].医学检验与临床,2016,27(3):37-39.
[4]JANG TN, LEE SH, HUANG CH. Risk factors and impact of nosocomial Acinetobacter baumannil bloodstream infections in zhe adult intensie care unit:a case-control study[J]. The Journal of hospital infection,2009,2(2):143-150.
[5]刘玲, 郭利敏, 郭珊,王俊杰.肿瘤患者血流感染病原菌分布及耐药性分析[J].中国抗生素杂志2018,43(5):548-552.
[6]李宏光,李淑芬.临床抗生素应用与细菌耐药性分析[J].中华医院感染学杂志,2001,11(2):30-31.
[7]沈有期,苏丹,黄世英.英德地区临床主要目标菌的分布及耐药性分析[J].现代医院,2013,13(11):71-74.
[8]蒙光义, 彭萍志, 周丽娟,严浩林,王冬晓,何姗姗.鲍曼不动杆菌耐药性变迁与抗菌药物用药频度相关性分析[J].中国抗生素杂志,2018,43(11):1452-1458.

