肺诺卡菌病25例临床特征分析
毛雅云, 陈 磊, 翁 恒
关键字: 肺诺卡菌病; 免疫抑制; 脑脓肿
诺卡菌广泛分布在土壤、水和有机质中,是一种革兰染色阳性的细菌,可呈分支、串珠状或丝状杆菌,抗酸染色可阳性,需氧,在特殊培养基(Thayer-Martin)上3~5 d可以生长,最长的需要3周。诺卡菌分为12个种,均可致病,临床感染90%是星形诺卡菌所致,常可侵犯肺部和中枢神经系统。该病非人-人传染,人吸入菌丝片段是主要传染途径,也可经破损皮肤或消化道进入人体。随着近年对该病的认识逐渐普及,微生物实验室对该菌的鉴别水平明显提高,有关报道越来越多。但是对肺诺卡菌病的临床特征和影像学记载仍然没有完整的文献记载。本研究收集了福建省福州肺科医院2002年1月-2019年1月确诊为肺诺卡菌病患者的临床资料,回顾性分析其致病的高危因素,临床及影像学表现,诊断、治疗及转归,为临床医师更好地认识肺诺卡菌病提供依 据。
1 材料与方法
1.1 病例来源
2002年1月-2019年1月福州肺科医院收治确诊的诺卡菌感染患者,发病至就诊时间在5 d至2个 月。
1.2 入选标准
1. 符合中华医学会呼吸病学分会制定的《中国成人社区获得性肺炎诊断和治疗指南》(2016年版)的肺炎诊断标准。(1)出现肺炎相关的临床表现:①新近出现的咳嗽、咯痰或原有呼吸道症状加重,伴或不伴脓痰、胸痛、呼吸困难及咯血等;②发热;③肺部实变体征或有湿啰音;④血常规提示白细胞升高或降低,伴或不伴核左移。(2)胸部影像学检查显示出现新发的斑片影或实变影或间质性改变,伴或不伴胸腔积液。(3)排除其他肺感染性疾病。2. 经合格痰标本培养至少2次阳性,或无菌操作条件下所取的肺、皮肤、皮下脓肿、颅内占位性病灶、组织培养或经支气管镜下吸取物或病变部位支气管肺泡灌洗液(BALF)培养诺卡菌阳性患者。仅累及肺部者诊断为肺部感染,同时累及肺部以外包括骨、心脏、肾脏、关节、视网膜、皮肤、中枢神经系统、腹膜炎、心内膜炎等,出现2个或2个以上脓肿或肉芽肿的为播散性感染。
1.3 统计学处理
对25例诺卡菌感染患者的流行病学资料、临床症状及体征、检查资料、治疗措施、随诊及临床转归等进行回顾性分析。采用SPSS 23.0软件进行统计分析,正态分布的计量资料用均值±标准差表示,偏态分布的计量资料用中位数表示。
2 结果
2.1 一般资料
25例中男16例,年龄33~81岁,平均52.1岁;女9例,年龄43~77岁,平均56.0岁。25例患者临床资料见表1。
2.2 基础疾病
25例患者中患有支气管扩张症4例,慢性阻塞性肺疾病4例,陈旧性肺结核5例,尘肺1例,间质性肺炎1例,糖尿病1例, 艾滋病1例,长期服用免疫抑制剂5例,器官移植后1例,1例溺水后。12例没有肺部基础病,但是其中3例有免疫抑制病史。7例无任何基础疾病,其中1例于治疗1 年后出现肺泡蛋白沉着症。
2.3 临床特征
临床表现以咳嗽、咯痰(25例)最多见,咯黄脓痰为主(18例);其次发热(23例),2例为低热,其余均为中高度发热(最高体温 > 38.5 ℃);其他还有气促(5例),胸痛(3例),咯血(6例)。
2.4 实验室检查结果
检测24例中的14例患者血常规白细胞显著升高>10×109/L,其中9例>20×109/ L,21例以中性粒细胞升高为主。C反应蛋白明显升高(15/16),平均值达到125.8 mg/L,检测9例中的3例降钙素原升高(平均值4.36 mg/L)。
2.5 影像学结果
24例患者行胸部CT检查,22例表现为双肺弥漫性受累,单侧肺野受累仅2例,左、右肺各1例。常见影像学表现为大片实变影(15/24),支气管充气征(11/24),空洞或者坏死(15/24),大小不等的小结节影(17/24)和斑片影(21/24),3例患者表现为大片磨玻璃阴影。24例患者全部出现胸腔积液,其中1例表现为双侧大量胸腔积液,其余均表现为双侧或单侧少量胸腔积液、胸膜肥厚。患者有纵隔淋巴结肿大(15/22),2例最大直径超过2 cm,1例表现为纵隔、肺门、锁骨上、腹膜后多发淋巴结肿大。1例表现为占位性病变,支气管镜下可见支气管腔内多发小结节。
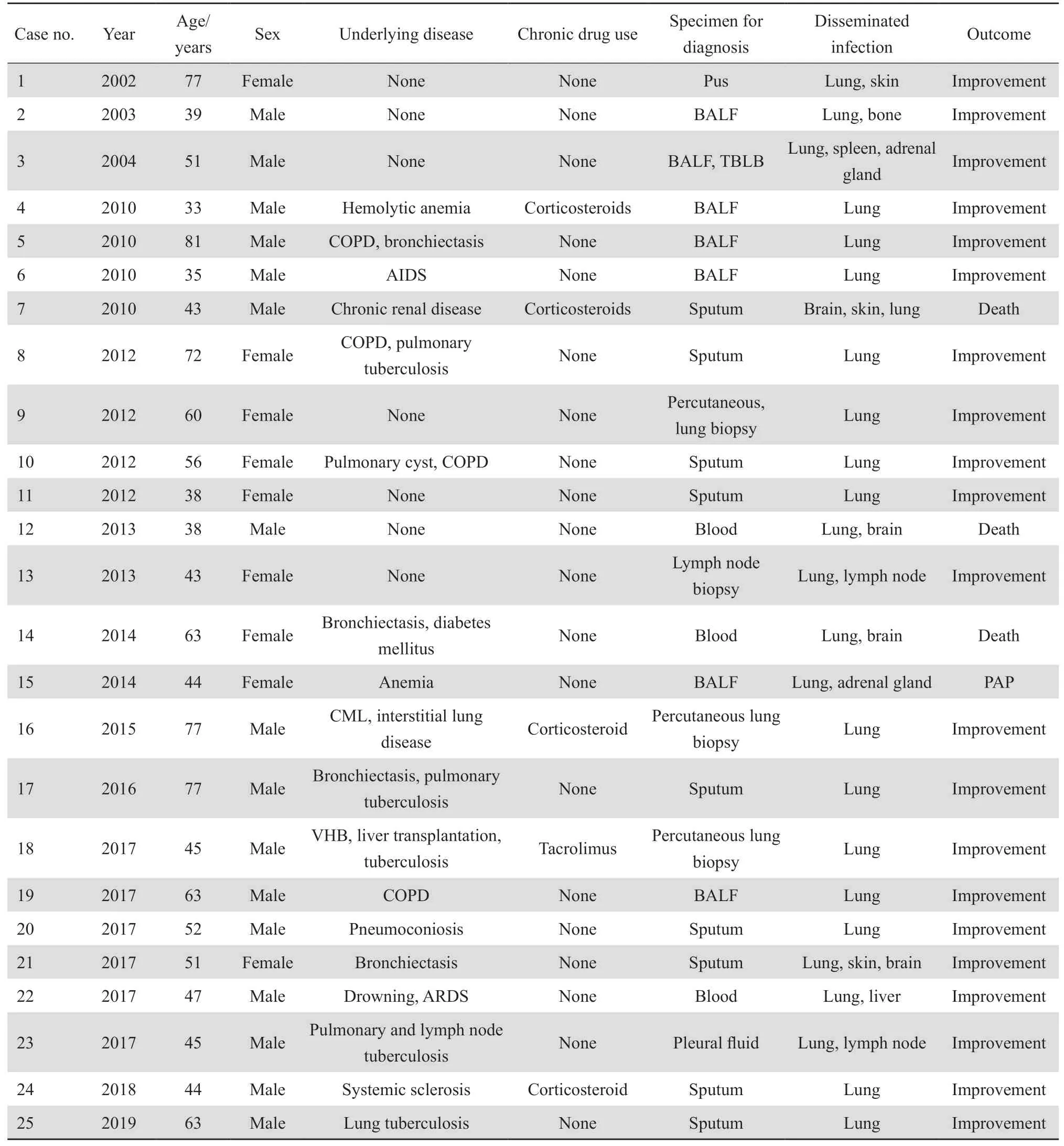
表1 诺卡菌感染患者的临床资料Table 1 Clinical data of the patients with nocardiosis
经颅脑和肺部CT及腹部彩超检查,24例中15例表现为单纯的肺部受累,9例播散到肺外脏器,包括颅脑4例、脾脏1例、骨1例、肝脏1例、肾上腺2例、皮肤3例、浅表淋巴结2例等。
2.6 病原学检查
9例痰培养出诺卡菌,7例BALF培养出诺卡菌,3例血培养诺卡菌阳性均为播散性病例,3例肺穿刺组织诺卡菌培养阳性,为脓液、胸水、淋巴组织各1例。经鉴定16例为星形诺卡菌,3例为巴西诺卡菌,6例未分型。
2.7 治疗及转归
1例病情发展迅速恶化,自动出院死亡后才确诊未予治疗。24例患者均给予甲氧苄啶-磺胺甲唑治疗,其中4例单药治疗,16例采用两药联合治疗,4例三药联合治疗。两药联合使用中2例联合使用第三代头孢菌素(包括头孢地嗪、头孢噻肟),4例联合使用喹诺酮类(3例莫西沙星,1例左氧氟沙星),3例联合β内酰胺类(氨苄西林、青霉素、哌拉西林各1例),2例联合利奈唑胺,5例联合碳青霉烯类(亚胺培南-西司他丁3例,美罗培南2例)治疗。三药联合使用患者中1例阿莫西林联合阿米卡星和甲氧苄啶-磺胺甲唑,3例采用了包括美罗培南或亚胺培南-西司他丁联合阿米卡星和甲氧苄啶-磺胺甲唑治疗方案。根据呼吸衰竭的严重程度或者是否合并有休克,采用不同的治疗方案。院内疗程从5 d到6个月不等,平均达3个月。1例病情发展迅速恶化,未治疗自动出院死亡;1例治疗5 d后因肾衰竭拒绝血液透析,放弃治疗出院死亡;1例治疗3周后恶化,出现休克出院后死亡;其余22例均好转,有1例随访1年后发现合并肺泡蛋白沉着症。
3 讨论
肺诺卡菌病常发生于免疫功能缺陷的患者,但是有报道接近三分之一的患者免疫功能正常但合并有肺部基础疾病[1]。本组病例资料显示80%患者有基础疾病,除1例艾滋病外,大部分患者的免疫功能受损并不是非常严重。支气管扩张症和慢性阻塞性肺疾病是肺诺卡菌病合并的常见基础疾病。一宗45例患者的病例分析报道中31例(69%)有吸烟和支气管扩张或其他慢性肺病史,显示上述因素与肺诺卡菌病有显著相关性[2]。
本组肺诺卡菌病的临床表现呈化脓性肺部感染,绝大多数患者有咳嗽、咯黄脓痰伴发热,生化检验提示有明显的白细胞及中性粒细胞计数升高,伴有C反应蛋白、降钙素原的明显升高。胸部CT常表现为双肺多肺叶受累,其中大片实变影及支气管充气征和脓肿空洞形成为其较有特征的表现,有1例以肺门纵隔淋巴结化脓性改变为主要表现,还有4例表现为多发大小不等的结节影,治疗效果较好。3例表现为大面积的磨玻璃阴影,出现全身播散性病灶,治疗转归比较差。Fujita等[3]发现在免疫功能正常的患者中更容易出现结节和支气管扩张,而免疫功能抑制的患者多表现为肿块、结节和空洞。在韩国报道的一组54例回顾性研究中,也发现免疫抑制患者中影像学空洞的发生率明显高于免疫正常的患者(47%对8%)[4]。本组发现的3例患者表现为大片磨玻璃阴影,类似于急性呼吸窘迫综合征的影像学表现,这是在所有报道中首次发现的 ,并且与非免疫抑制患者相比,免疫抑制的患者有更高概率出现磨玻璃影,考虑与免疫抑制患者疾病炎性渗出更为严重而修复相对较少有关,而其他表现没有明显的差异。
肺诺卡病的诊断常常延迟,从出现症状到确诊,中位时间为30 d(9~120 d)。根据临床进展的不同,有些学者把本病分为急性:在几天内发生的变化;亚急性:数周内;慢性:3个月以上的发展。在一个19例病例报道中,有7例急性(37%)、8例亚急性(42%)和4例慢性(21%)[5]。本组病例统计结果发现,免疫抑制患者的确诊时间反而短于非免疫抑制的患者,考虑临床医师在面对免疫抑制的患者警惕性更高。看来在非免疫抑制的社区获得性肺炎中也不能忽略该病原体的可能性。另外发现急性患者预后更差,本组病例中有1例患者病情迅速发展,甚至痰和血培养结果还没回报,因为出现严重的感染性休克后自动出院很快死亡。该病诊断常依据痰涂片革兰染色阳性的抗酸杆菌或痰培养阳性来确诊,痰培养阳性率约40%[6]。以往多认为该菌极少为定植菌[7],但在Fujita等[3]报道的30例病例中,发现诺卡菌可以在免疫功能正常患者的下呼吸道定植,约40%患者呼吸道标本培养阳性最后被确认为定植,而对于免疫抑制的患者,约95%患者被确定为感染。细菌学结果的截止时间的差异很大,平均35 d,极端情况从3 d到95 d不等[5]。本组病例的诊断主要依赖病原体的分离和培养。本组病例有17例是通过痰或BALF培养确诊的,其他通过血、脓液、胸水、淋巴组织等培养获得结果。值得一提的是本组病例发现2例患者同时还培养出其他致病菌,1例合并肺炎克雷伯菌,1例为铜绿假单胞菌。无独有偶,Kurahara等[8]在一个系列回顾性研究中也发现了9例患者也合并有其他细菌的感染。
多年来的药敏试验结果提示磺胺类药物是治疗诺卡菌病的一线用药,本组病例也全部采用了甲氧苄啶-磺胺甲唑分散片治疗,效果良好。当出现严重脏器功能衰竭、多部位感染,免疫功能缺陷患者或者药敏提示耐药的情况下可考虑使用2种以上的抗菌药物联合治疗,包括阿米卡星、头孢菌素、碳青霉烯类、米诺环素和利奈唑胺等。治疗疗程建议必须达到6~12个月。对于免疫功能受损的患者,治疗必须持续到症状消退[5]。单纯脓肿需要手术切开引流。Le Coustumier等[5]报道的一组19例患者中,发现即使在适当的抗生素治疗后,仍然有4例患者停药后复发(分别发生于停药后3个月1例,5个月1例,6个月2例),所以停用抗菌药物后的1年内,密切监测对发现复发感染至关重要。由于诺卡菌病常常发生于免疫抑制患者,为防止复发,有人考虑低剂量预防使用抗菌药物,但是目前尚无充分的证据证明用磺胺类可以预防诺卡菌病,却有证据提示在移植患者中这种预防似乎是无效的[9]。Paramythiotou等[10]报道在诺卡菌所致的合并有脑脓肿的播散性病例中,合并免疫抑制患者的病死亡高达55%,如果未经规范治疗,病死率达到85%。本组3例血培养阳性患者均合并有肺外器官,主要是脑、皮肤及肝脏受累的播散性病例,预后均较差,1例急性发病迅速进展死亡,1例放弃治疗出院后死亡,还有1例血糖已控制的糖尿病患者,在合并脑脓肿的情况下虽经过积极的包括碳青酶烯类、阿米卡星在内的三联治疗3周后,仍然出现感染性休克死亡。这与上述报道的结果不谋而合。
总之,诺卡菌病由于发病率低,临床表现缺乏特异性,影像学表现多样性,病原学检查技术经验不足往往出现漏诊或误诊。在治疗效果欠佳的社区获得性肺炎中,不管患者是否有免疫抑制,伴有肺部基础疾病或吸烟,临床医师需要提高对本病的警惕性,积极主动地与检验医师沟通交流,方可提高本病的诊断阳性率,及早给予规范、足量疗程的治疗,做好监测随访,降低本病的复发率和病死率。

