增强乳腺能谱摄影与常规乳腺X线摄影对乳腺良恶性疾病的诊断价值比较
邱子维,高 文,张 立,谢艳碧,陈 静,文 戈
1南方医科大学南方医院影像科,广东 广州 510515;2广州开发区医院放射科,广东 广州 510730
乳腺癌的发病率和死亡率在女性恶性肿瘤中排第1位[1],严重危害着女性健康[2]。目前多种影像技术用于乳腺疾病的诊断,包括超声、常规乳腺X线摄影(MG)、MRI等,其中超声和MG在筛查乳腺疾病中成为首选[3]。对比增强能谱乳腺X线摄影(CESM)是在MG的基础上使用对比剂的一项新的检查技术[4]。它通过静脉注射对比剂有效消除正常乳腺组织重叠对病灶的遮盖,凸显肿块真实形态并提供血供信息,有利于乳腺良恶性疾病的辨别,提高疾病检出率及准确率。本研究通过比较MG与CESM对乳腺良恶性疾病的诊断价值,探讨CESM技术在乳腺良恶性疾病临床诊断中的应用价值及前景。
1 资料与方法
1.1 一般资料
选取2018年5月~2020年4月经临床检查或超声怀疑有乳腺异常病变的患者。纳入标准:5年内无乳腺手术史;可在1周内完成乳腺CESM检查;最终诊断经病理证实。排除标准:妊娠期、准备妊娠或哺乳期妇女;不能配合检查的严重疾病患者;碘对比剂过敏或肾功能不全。最终共纳入74例符合标准的患者,均为女性,年龄25~56岁(47.13±10.36岁),共检出82例乳腺病灶,恶性病变40例,良性病变42例。病理结果显示恶性病变34例为浸润性导管癌,3例小叶癌,3例为导管原位癌。良性病变中,纤维腺瘤25例,积乳囊肿1例,导管内乳头状瘤3例,乳腺腺病10例,乳腺炎性并脓肿3例。本研究已通过医学伦理审查,所有受检者检查前均签署知情同意书。
1.2 仪器与方法
采用Stenographe Essential全数字化乳腺机(GE),对比剂采用碘海醇(含碘300~350 mg/mL),剂量为1.5 mL/kg。经高压注射器以3 mL/s的流率注入上臂静脉,注射完成约2 min后,压迫健侧乳腺拍摄内外斜位和头尾位片,进行高低能量曝光。再以同样方法拍摄可疑患侧乳腺内外斜位及头尾位像,每例患者的摄片过程在7min内完成。投照位置摄片时,在一次压迫的1.5s内连续获得一次低能和一次高能曝光。每个摄片体位在工作站上均可获得2张图像,即低能图像和经过特定算法处理的高能减去低能的减影图像。CESM检查流程[(5]图1)。

图1 CESM检查流程图Fig.1 CESM inspection flowchart.
1.3 图像分析与数据处理
由2位副高级医师及1位高年资主治医师采用双盲法阅读低能图和CESM图像,对病灶进行乳腺影像报告和数据系统(BI-RADS)分级(分为3级、4A级、4B级、4C级及5级),作出影像学诊断。3级为良性,4A级或以上可诊断为可疑恶性或恶性病变,每个影像诊断结果均与病理结果对照。乳腺病变的评价根据第5版BI-RADS标准[6]。
1.4 统计学分析
应用SPSS20.0统计软件,常规乳腺摄影与CESM对乳腺良恶性疾病的诊断价值进行McNemar检验,以P<0.05为差异有统计学意义。
2 结果
病理结果为对照,MG诊断乳腺良性病灶34例,恶性病灶31例;CESM诊断乳腺良性疾病38例,恶性病变40例,诊断准确率分别为79.07%(65/82)及95.12%(78/82),两者比较差异有统计学意义(P<0.05,表1~2)。

表1 对照病理CESM与MG对乳腺良恶性疾病的诊断结果(n)Tab.1 Comparison of pathological CESM and MGin the diagnosis of benign and malignant breast diseases

表2 CESM与MG对乳腺良恶性疾病的诊断效能对比(%)Tab.2 Comparison of CESM and MGin the diagnosis of benign and malignant breast diseases
MG的灵敏度、特异度、阳性预测值、阴性预测值及准确率分别为77.50%、80.95%、79.48%、70.27%及79.07%,CESM的灵敏度、特异度、阳性预测值、阴性预测值及准确率分别为:100%、90.47%、90.90%、100%及95.12%(表2)。在敏感度、阴性预测值及诊断符合率上,CESM与MG对乳腺良恶性疾病的诊断效能差异有统计学意义(P<0.05);在特异度上差异虽无统计学意义(P>0.05),但CESM也依然表现出相对高的特异性(表3~4);MG在诊断乳腺肿瘤分级3~5级中的诊断符合率分别为79.00%、66.70%、86.70%、85.70%及100%,而CESM为100%、92.30%、87.50%、90%及100%,在诊断为3级及4A级的肿瘤中,CESM的诊断效能优于MG(P<0.05,表1、4)。CESM和MG诊断恶性疾病误诊分别为4例和8例,漏诊0例和9例(表1)。乳腺浸润性导管癌及纤维腺瘤的MG与CESM影像学表现(图2~3)。
表3 对照病理CESM与MG对乳腺肿瘤的分级对比(n)Tab.3 Comparison of breast tumor grade between pathological CESM and MG

表4 CESM与MG对乳腺肿瘤的分级效能对比Tab.4 Comparison of CESM and MG for grading efficacy of breast tumors

图2 乳腺浸润性导管癌MG与CESM的影像学表现Fig.2 Imaging findings of MG and CESM for infiltrating ductal carcinoma of breast.
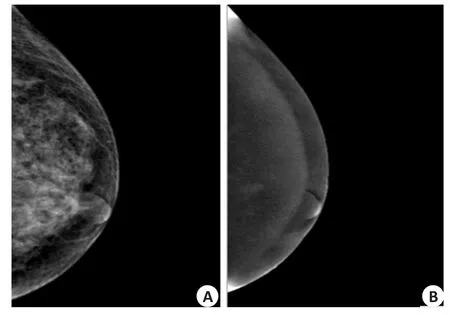
图3 纤维腺瘤MG与CESM的影像学表现Fig.3 Imaging findings of MG and CESM of fibroadenoma
3 讨论
对照病理结果,9个乳腺病变最初被归类为MGBI-RADS 3,均被漏诊为良性肿瘤,但后来5个病灶被重新归类为CESM-BI-RADS 4A,4个病灶重新归类为在CESM-BI-RADS 4B。在15个MG-BI-RADS 4A病变中,5个良性病变被过度诊断并在CESM扫描后其中3个被降级为CESM-BI-RAD 3,MG图显示左乳内象限乳腺结构紊乱,似见团块影,边界不清,边缘不规整,被归类为BI-RADS 4A,在CESM中,显示左乳内象限椭圆形病灶,边界清,边缘规整,呈轻度均匀强化,后被修改降级为BI-RADS 3。在15个MG-BI-RADS 4B病变中,2个良性病变被误诊为恶性肿瘤,但在CESM扫描后其中1个被降级为CESM-BI-RAD 3。乳腺肿瘤的分级很重要,恶性降级为良性可以避免不必要的穿刺活检,良性升级为恶性则可以避免患者错过最佳的治疗时机,本研究使BI-RADS分类更精确。BI-RADS 3~5中MG与CESM诊断符合率分别为79.00%、66.70%、86.70%、85.70%、100%及100%、92.30%、87.50%、90%、100%,可见CESM-BI-RADS诊断的特异性和诊断符合率高于MG-BI-RADS,尤其在诊断为3级及4A级的肿瘤中,而3级和4A级正是良恶性病变的分界,因此CESM的诊断效能优于MG。
本次研究对象均为乳腺超声发现异常的女性患者,因此阳性率较高达到100%,病变在CESM中均能显示,敏感度也达100%。74例患者共检出82个病灶是由于有个别患者一侧乳腺有多个病灶,及个别患者双侧乳腺均有病灶。在CESM中有1例乳腺炎并脓肿、1例导管内乳头状瘤、1例乳腺纤维腺瘤及1例乳腺腺病误诊为乳腺癌,其余的恶性疾病均与病理结果相符合,特异度达到90.47%,其中的一例乳腺腺病,由于局部纤维腺瘤样增生,部分导管上皮增生活跃,在CESM上的表现为边缘不光整,局灶性明显强化,被误诊为恶性病变。在本次研究的恶性病变中,单靠MG图像诊断有9例的漏诊,在良性病变中有8例的误诊,这由于亚洲女性超过50%为致密型乳腺,很多病灶被腺体所掩盖,难以发现,无法定性,而在CESM减影图中依靠强化信息,可以对良恶性病变进行辨别,经证实CESM鉴别良、恶性病变有意义[7],能一定程度上避免不必要的穿刺活检。大部分如边界不规则强化、分叶状强化、其内密度不均强化、厚薄不均环形强化及毛刺样、浸润性强化等的表现,均提示为恶性病变,这是由于大多数恶性肿瘤细胞生长过程中周围和细胞内有大量新生血管,新生血管的高通透性导致对比剂的吸收[8];而一般边界清晰,边缘规整,轻度强化或不强化则提示为良性病变。但也有一些浅分叶状、环形强化会出现在良性病变中,比如本次研究中有1例纤维瘤呈浅分叶状且呈中度强化被误诊为乳腺癌,这就需要结合DCE-MRI,研究病变动态强化方式进行诊断及鉴别诊断,一般大多乳腺良性肿瘤呈渐进性强化,信号-时间强化曲线呈上升型,DWI呈高信号,ADC呈较高信号,MRS未见明显胆碱峰;而大多数乳腺恶性肿瘤信号-强化曲线呈流出型或平台型,DWI呈高信号,ADC信号较低,MRS可见明显胆碱峰。Fallenberg等[9]研究表明CESM可提供与DCE-MRI相似的乳腺肿瘤信息,未来我们也可以借助CESM实现类似于DCEMRI的功能,对肿瘤的强化方式进行分析,根据其流入型、平台型或是流出型区分良恶性。因此,CESM诊断乳腺良恶性疾病优于MG。
乳腺超声虽无辐射,但操作者经验技术水平的不同会导致诊断结果的假阳性率高。常规乳腺X线摄影为重叠影像,特别是致密型乳腺的患者(据文献统计报道,亚洲女性比其他种族女性的乳腺类型更为致密[10]),正常乳腺组织与病灶互相重叠干扰,影响病灶真实的轮廓、边界、密度的观察,降低了病灶的诊出率和准确率,CESM可以减少甚至消除病灶周围组织的影响,提供病灶的血供信息,有助于病灶的真实形态、范围的观察,提高了病灶的检出率和准确率,减少了患者不必要的穿刺及带来的经济损失、心理负担。有研究表明MRI与CESM诊断效能相当,敏感度相当但特异度较低[11-14](尤其对病灶内微小钙化的敏感度,而钙化正是乳腺疾病的重要影像学特征之一)、费用高、耗时长,患者依从性相对较差,且有较多禁忌证(如幽闭恐惧症、心脏起搏器术后及人工耳蜗植入等的患者[15]),因此未能成为乳腺疾病的首选检查。而CESM特异度高、费用较MRI便宜、检查时间更为灵活[16]、舒适度高、禁忌症少,既能对病灶区域的钙化进行分析,又能提供病灶的强化特征,为不适合做MRI的人群提供了一种新的检查方法。所以在乳腺疾病尤其是恶性病变的检查中,CESM应为优选。
本次研究的比剂为碘海醇含碘(300~350 mg/mL),与CT相似,通过上肢静脉注入患者体内,会有一定的过敏反应发生[17]。本研究中有2名受检者在注射对比剂中出现轻度过敏症状,但经静脉注射地塞米松后过敏症状得以完全缓解,对比剂对受检者的影响很小,在检查前可以进行皮试,观察有无过敏反应发生,做到可控可防。而关于剂量的问题,有文献指出在总的放射剂量上CESM约为MG的1.2倍[18],但射线诱发的乳腺癌风险非常低[19]。
综上,CESM操作方便、简单、快捷,显示更优化、清晰,价格更经济、低廉,其诊断价值与MR相当,而明显优于常规乳腺X线摄影,在检出乳腺小病灶、鉴别良恶性病变、降低活检率、明确手术范围及评估肿瘤治疗、预后等方面具有更高的应用价值和更广阔的应用前景,有望成为女性乳腺疾病检查的新首选。今后我们将研究乳腺病变在CESM下的强化方式。Jong等[20]在CESM研究中显示,对比剂注射后第3、5、7、10分进行连续单独曝光,分析恶性肿瘤的强化方式,结果为30%恶性病灶表现为流出型,40%表现为平台型。因此我们将参照上述方法及乳腺增强磁共振影像时间-信号强化曲线的描述研究病灶在CESM下强化方式,进一步探讨CESM对乳腺肿瘤的诊断价值。