内镜下黏膜剥离术治疗早期胃癌病人术后迟发性出血的危险因素分析
程 飞,蒋 萍,刘 佳
胃癌是一种起源于胃黏膜上皮的消化系统肿瘤,多发于50岁以上男性群体,约占消化系统肿瘤的50%~60%[1]。相关数据显示,国内每年新发胃癌病人约为42.4万例,因胃癌死亡者超过30万例,且发病人群呈现出年轻化趋势[2]。胃癌病因复杂,包括地域环境、饮食习惯、幽门螺旋杆菌(Hp)感染、癌前病变、遗传因素等,临床根据胃癌分期及病因确定治疗措施,包括手术治疗、化学治疗、靶向治疗等[3]。内镜下黏膜剥离术(ESD)是当前临床治疗早期胃癌的主要方法之一,其具有创伤小、安全性高等优势,能实现对病变黏膜的有效剥离、清除[4]。临床观察发现,病人ESD术后易发生迟发性出血,相关数据显示,早期胃癌ESD术后迟发性出血发生率为1.75%~13.55%,对病人术后恢复、临床疗效产生了极大影响[5]。本研究选取我院2018年1月—2019年6月收治的行ESD术的早期胃癌病人100例,统计术后迟发性出血病人例数,借助单因素、多因素Logistic回归分析调查ESD术后迟发性出血的危险因素,探讨其护理对策。现报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月—2019年6月我院收治的行ESD术的100例早期胃癌病人为研究对象。纳入标准:经X线钡餐、增强CT、超声胃镜、纤维胃镜及病理检查确诊为早期胃癌;与早期胃癌临床诊断标准相符;确定行内镜下黏膜剥离术;临床资料齐全,且自愿参与研究。排除标准:ESD术中大出血转出;认知沟通障碍;术后体征指标不稳定;伴有其他类型肿瘤或重疾。研究所选取的病人中男68例,女32例;年龄:<50岁39例,≥50岁61例;合并症:糖尿病13例,高血压21例,其他疾病15例;病变位置:胃窦37例,胃体或胃底63例;病变直径:<3 cm 69例,≥3 cm 31例;病变深度:黏膜层72例,黏膜下层28例;手术耗时:<1 h 64例,≥1 h 36例;术中出血状况:<800 mL 80例,≥800 mL 20例;抗血栓形成药:使用29例,未使用71例。
1.2 方法
1.2.1 病人基础信息调查 研究基于回顾性分析法获取早期胃癌ESD术病人基础信息,所涉内容有性别、年龄、合并症、病变位置、病变直径、病变深度、手术耗时、术中出血状况、抗血栓形成药使用情况等。
1.2.2 ESD术后迟发性出血诊断 ESD术后迟发性出血诊断标准:①ESD术后伴有头晕、恶心、呕血及黑便等症状;②心率增值超过20/min或血压均值下降超过20 mmHg(1 mmHg=0.133 kPa);③血红蛋白下降值超过20 g/L;④经胃镜检查显示出血。如病人符合上述标准2项及以上,则可确定为迟发性出血[6]。
1.2.3 统计学方法 采用SPSS 22.0统计学软件,两独立样本组间比较采用χ2检验,多因素分析采用Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 ESD术后迟发性出血状况 经临床诊断确定,ESD术后迟发性出血病人共10例,发生率为10%。其中3例病人出现2次术后迟发性出血,且行2次镜下止血术;其他均为1次术后迟发性出血,且行1次镜下止血术。
2.2 ESD术治疗早期胃癌术后迟发性出血单因素分析 单因素分析显示,出血病人与未出血病人病变直径、病变深度、病变位置、术中出血量比较差异有统计学意义(P<0.05),而性别、年龄、合并症、手术耗时、抗血栓形成药使用情况比较差异无统计学意义(P>0.05)。见表1。
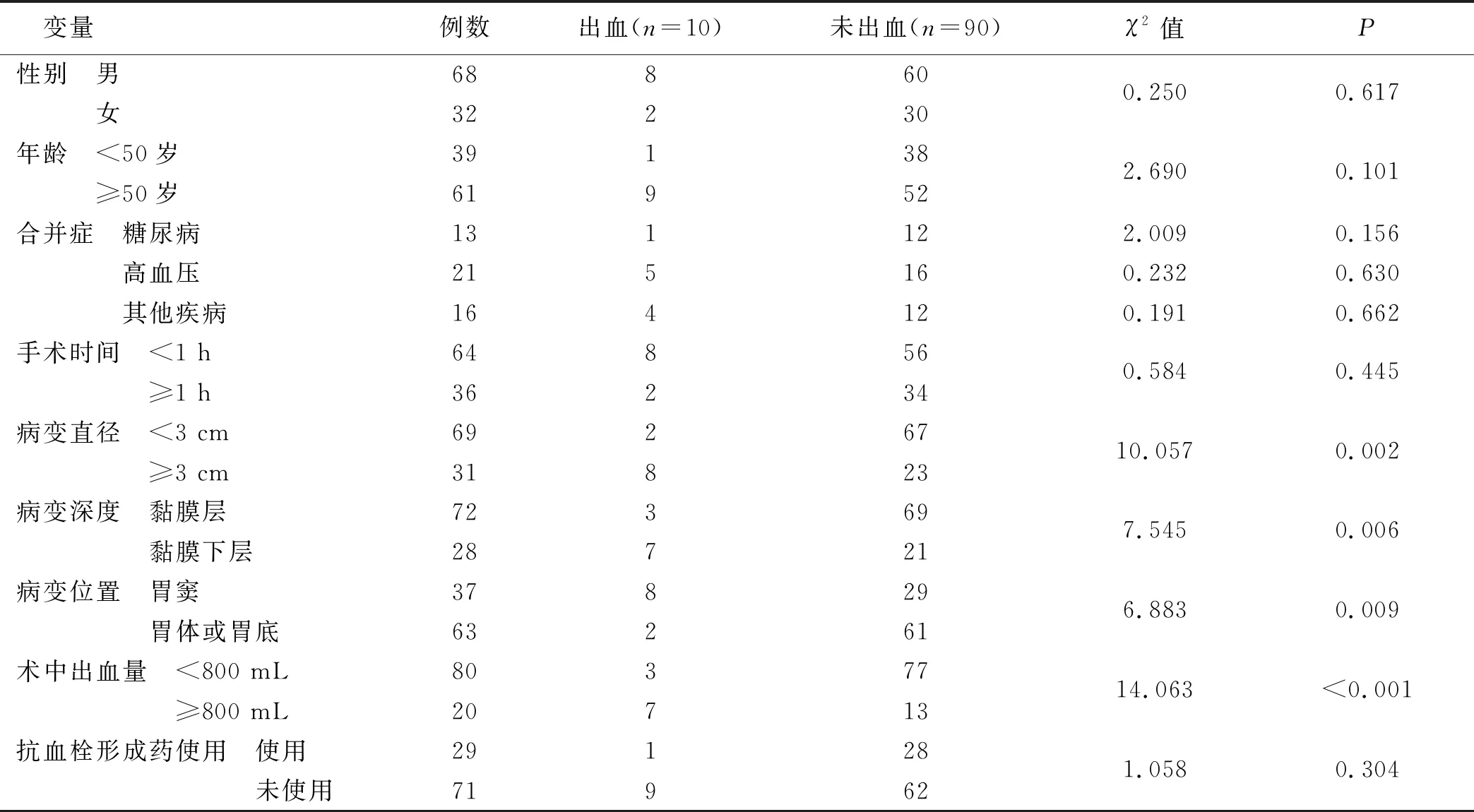
表1 ESD术治疗早期胃癌术后迟发性出血单因素分析 单位:例
2.3 ESD术治疗早期胃癌术后迟发性出血多因素Logistic回归分析 多因素Logistic回归分析显示,病变直径(≥3 cm)、病变深度、病变位置(胃窦)、术中出血量(>800 mL)属于ESD术治疗早期胃癌术后迟发性出血的危险因素(P<0.05)。见表2。

表2 ESD术治疗早期胃癌术后迟发性出血多因素Logistic回归分析结果
3 讨论
3.1 ESD术治疗早期胃癌术后迟发性出血的危险因素分析 经临床诊断确定,ESD术后迟发性出血病人共10例,发生率为10%;单因素、多因素Logistic回归分析显示,病变直径(≥3 cm)、病变深度、病变位置(胃窦)、术中出血量(>800 mL)属于ESD术治疗早期胃癌术后迟发性出血的危险因素(P<0.05)。研究可知,病变直径(≥3 cm)属于ESD术治疗早期胃癌术后迟发性出血的危险因素,且直径越大,对应出血风险越大,与吴成甫[7]研究结论一致;病变直径越大,对应病变体积、手术创面显著增大,血管裸露风险显著上升,如术中止血不到位,则术后极易发生迟发性出血[8-10]。研究发现,病变深度与ESD术后迟发性出血有一定关系,且病变深至黏膜下层的早期胃癌病人相较于黏膜层病人更易出现术后迟发性出血,究其原因,黏膜下层相较于黏膜层血管及淋巴管更加丰富,术中操作极易导致血管受损,如术中止血不到位,则术后易出现迟发性出血[11-12]。研究发现,胃窦处病变病人更易发生术后迟发性出血,与张娟[13]研究相符;其与血管分布有关,且该部位行ESD术对应剥离面积、深度均偏大,如术中未能严格执行内镜下止血,则术后易出现迟发性出血[14-16]。本研究分析得到术中出血量>800 mL属于ESD术后迟发性出血的危险因素,且出血量偏大者,出现术后迟发性出血的可能性更大,术中出血量与血管受损具有一定关系,且术中出血量过大会影响到内镜下止血术效果,故术后迟发性出血风险更大[17-18]。
3.2 ESD术治疗早期胃癌病人术后迟发性出血护理对策
3.2.1 强化术后迟发性出血风险评估 研究借助梁娣等[19]编制的“ESD术治疗早期胃癌术后迟发性出血风险预警量表”评估术后迟发性出血风险,量表信效度Cronbach′s α系数为0.842,量表所涉项目有病变(≥3 cm)、病变深度、病变位置(胃窦)、术中出血量(>800 mL),采取累加计分形式实施评估,如病人符合其中任一因素描述则加1分,分值越大则术后迟发性出血风险越大。护理人员需加强对预警评分≥1分病人的监护,密切观察病人黑便、呕血、腹痛等症状表现,测定血压、血红蛋白等指标,并及时予以止血、质子泵抑制剂(PPI)等药物干预[20-21]。
3.2.2 早期胃癌ESD术护患层级对应 研究以工作年限、ESD术护理经验、职称为依据划分护理人员级别,得到N0、N1、N2、N3 4级。N0级:工作年限<3年,ESD术护理频次<50次,护士级别;N1级:工作年限<5年,ESD术护理频次50~100次,护士或护师级别;N2级:工作年限>5年,ESD术护理频次>100次,护师或主管护师级别;N3级:工作年限>10年,ESD术护理频次>200次,主管护师及以上级别。护患层级对应原则:N0-预警评分1分病人,症状观察、体征指标测定频次为12 h 1次;N1-预警评分2分病人,症状观察、体征指标测定频次为8 h 1次;N2-预警评分3分病人,症状观察、体征指标测定频次为4 h 1次;N3-预警评分4分病人,实时观察临床症状,并测定体征指标[22]。
综上所述,ESD术后迟发性出血发生率为10%,且病变直径(≥3 cm)、病变深度、病变位置(胃窦)、术中出血量(>800 mL)属于ESD术后迟发性出血的危险因素,需加强术后迟发性出血风险评估,强化临床护理。

