关于牙体预备里的数字追问
——从目测经验类比到数字引导
于海洋
口腔疾病研究国家重点实验室 国家口腔疾病临床医学研究中心四川大学华西口腔医院修复科,成都610041
牙体预备通过磨除部分牙体组织,为各种修复体提供容纳空间、粘接面与完成线等[1]。作为常规修复操作,牙体预备看似简单,但要预备出正确的预备体形态,不仅要考虑患者预备牙体本身的基本情况,如牙体牙髓牙周状态、咬合、形态等,更要考虑未来修复体的形态、位置、颜色、以及所选修复材料及功能设计等[2]。当基牙需要进行轴向、突度、尺寸增加减小等空间位置的改变,若不参照最终目标修复体位置进行磨除,则很容易出现因预备不足或过度造成的各种并发症[3]。此外,随着修复材料综合性能的不断进步和各种微创技术的普及应用,牙体预备量也呈逐渐减小趋势,例如,在瓷美学中小于1 mm 的预备量设计已成主流,而0.1~0.3 mm 预备精度更高的手术设计在瓷贴面临床实战中已经很常见[4-6]。
这种更高精度的专业需求预示着这种在人体最硬的器官上、做最微量的切割的手术,必须是精准的且可全程实测核查的。只有手术做准了,才能真正做实微创理念。否则,没有精准的、可全程实测核查的预备手术,哪来的名副其实的微创操作。牙体预备的核心要素有两个:量与形[7]。因此,如何确定和获得正确的牙体预备的“量与形”,是实施精准牙体预备术的关键。本文着重探讨牙体的预备量。
1 牙体预备的经典数值要求
1.1 材料对牙体预备数值要求的影响
修复替代材料本身的各种性能规定了牙体预备的数值要求。金属是最早并一直使用的修复材料,因其优异的机械性能,预备量需求实属微创。但金属美学性差,金属全冠、嵌体等常用于后牙修复,其中边缘延展性良好的金嵌体是不少口腔医生的选择。金属全冠的牙体预备中,要求0.5 mm 的肩台、1 mm 的面预备量即可满足临床要求。20世纪60年代初,烤瓷熔附金属全冠(porcelain fused to metal,PFM)出现[8]。PFM 表面饰瓷层极大地改善了金属材料的美学不足,但其美学再现依赖瓷层的厚度,使得预备量需求明显增加。PFM 应用于前牙,肩台要求1.0~1.2 mm 的宽度,唇面要求进行1.5 mm 的预备,切端需要1.5~2.0 mm 的预备量,才能满足前牙唇面的美学要求,而舌侧也需要1.0~1.5 mm 的空间;PFM 应用于后牙时,因为瓷层需要承担咬合力,通常需要最少2.0 mm 的预备量才能满足咀嚼功能的需求,此时微创预备很难做到(表1)。
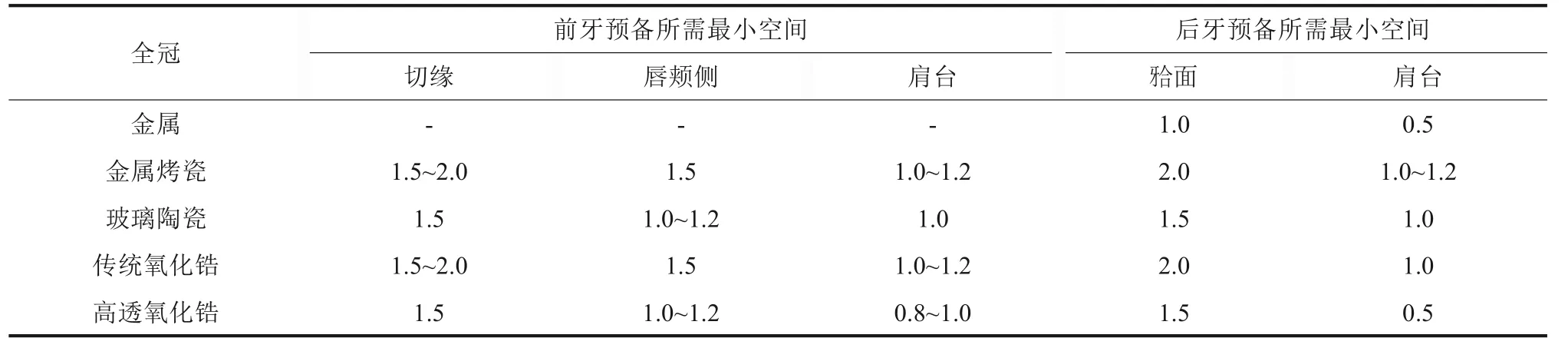
表1 各类修复材料全冠预备所需的最小空间Tab 1 Summary of minimum thickness required for various crowns mm
20 世纪80 年代开始,美学仿真度更好的全瓷材料日益完善并成为目前修复材料的主流[8]。其中二硅酸锂增强玻璃陶瓷应用最为广泛。这类材料美学效果出色,生物安全性能好,但其全冠的预备量要求依然受限于机械性能与美学需求、整体上看并未减少。二硅酸锂玻璃陶瓷应用于前牙时,肩台宽度要求为1.0 mm,唇面磨除1.0~1.2 mm,切端磨除1.5 mm,应用于后牙时咬合面需要磨除1.5 mm;但是玻璃陶瓷瓷贴面的预备量设计已经可以减小到1 mm 以下,成为当下美学修复的常见选择(表2)。而在20 世纪90 年代,陶瓷家族中另外一个分支——氧化锆材料,因其出色的机械性能、适用于数字化加工成型等,应用于数字化口腔修复学领域,但初代的3-Y氧化锆颜色层次效果差,需要使用饰面瓷来改善其美学效果[9],全冠的预备量与PFM 相似;近年来适应数字化技术并集合了高强度高美学的高透氧化锆材料发展迅速,配合外染技术,单层材料即可获得较好的美学效果,预备量与二硅酸锂玻璃陶瓷材料类似。还有一类不可烧结的复合瓷材料,因其树脂成分含量较高,弹性好,厂家称最小边缘厚度可达0.2 mm。
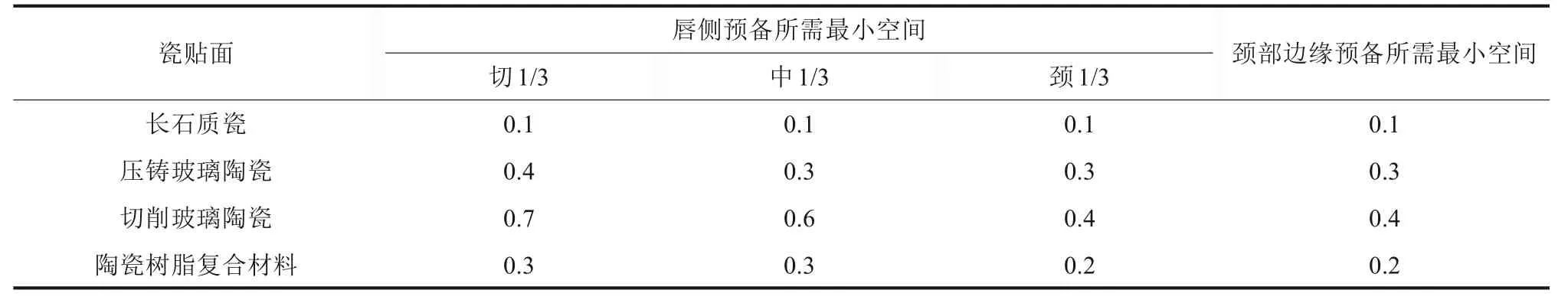
表2 各类修复材料前牙瓷贴面预备所需的最小空间Tab 2 Summary of minimum thickness required for various anterior veneers mm
1.2 加工制作方式对牙体预备数值要求的影响
20 世纪80 年代开始,计算机辅助设计(computer aided design,CAD)/计算机辅助制造(computer aided manufacturing,CAM)开始在口腔行业内应用,现在已成为修复体的主要制作方式[10],对修复空间的需求略有增加。常用的失蜡铸造法工艺升级为数字化切削,制作工艺的转变也对修复体的最小厚度产生影响,如同为二硅酸锂玻璃陶瓷类材料,IPS e.max Press 采用压铸法,制作贴面时边缘最小厚度要求为0.3 mm;而IPS e.max CAD 需要切削,制作贴面时边缘的最小厚度要求却增大为0.5 mm。因此,牙体预备操作前就要充分考虑所选修复材料的最小空间需求以及制作工艺限制,必须满足其最小厚度要求,才能让修复体顺利实现对应的修复替代功能。
1.3 牙体形态对牙体预备数值要求的影响
在获得美学效果同时最大限度地保留患者牙体组织,已经成为每位美学修复医师共同需要追求的目标[11]。2003 年,意大利学者Gürel[12]提出了APT(aesthetic pre-contouring technique)技术,即使用临时材料翻制蜡型为患者制作诊断饰面(mock-up),口内转移获得最终修复体形态后进行牙体预备。这种方法理论上可实现材料厚度的控制,减少了不必要的预备。但其并未阐述牙体形态与牙体预备数量关系,尤其遇到需要内收等的病例时,需要在制作诊断饰面之前预先目测磨除多余的牙体组织,同时临时材料饰面在制备时很容易破损脱落,实际操作中存在很大局限,精准度不高。
2014 年笔者提出了目标修复体空间(target restoration space,TRS)分析技术。TRS 是拟定的各种修复体所占据的最小空间,根据其与当前牙体的空间位置关系可分成体内空间(internal target restoration space,ITRS)、体外空间(external target restoration space,ETRS)以及混合空间(mixed target restoration space,MTRS)[13]。ITRS 常见于仅需复制原有牙体形态或缩小原有牙体形态的病例,修复体完全位于原有牙体内部;ETRS 常见于过小牙等扩大牙体外形的病例,修复体完全位于原有牙体外部;MTRS最为常见,修复体一部分位于目标预备牙体内,另一部分位于目标预备牙体外,是美学修复中最常见的情况(图1)。应用TRS 分析方法,可以准确界定已有修复空间和需增量空间大小,根据所选修复方式与材料的最小空间需求,准确设计预备量,在满足临床要求与制作需求的前提下最大限度减少过度的牙体预备的可能。TRS 分析技术总结归纳了牙体与目标修复体之间的空间位置关系,是进行精准、微创牙体预备分析设计及临床实施的理论依据。
由此可见,前面1.1 提及的各种修复材料的最小空间要求不一定就是实操中的牙体预备量,也可以理解为是不改变牙体轴向、突度来进行的“理想化”牙体预备量,而这种理想状态其实就是体内TRS 分型[13-14]。而患者牙齿形态、排列情况各异,遇到需进行突度调整的情况时,如果依然按照1.1 中的预备量进行预备,需要内收的牙体通常预备量不足,而需要外凸的牙体则会被磨除大量健康的牙体组织,无法准确制备。其实这类情况就是体外或混合TRS分型[14-15]。
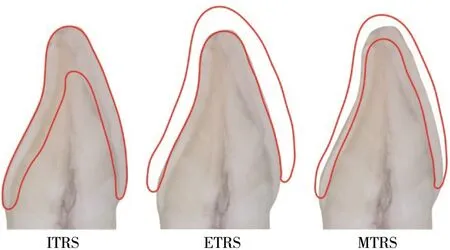
图1 3种不同的TRS分类Fig 1 Three different types of TRS
因此,牙体预备前一定要确定TRS 分型和目标修复体空间需求,并根据遴选的修复材料的最小厚度需求进行加减抵扣,获得需增加的空间量,才能正确设计目标牙体预备量,并根据其精度需求选择正确的引导方式,才能把控预备量与形,实现精准备牙。值得一提的是:只有当所需的预备量微小时,才有可能是微创的牙体预备。微创是修复理念,只有当目标修复体在牙体内所需空间微小时,才有可能实现微创理念。
2 牙体预备量的序列多步数量关系转移
引导式牙科学(guided dentistry)是近期出现的新名称,也代表了牙科的各种引导技术已经成为国际牙科专业前沿热点。将其命名引入口腔修复学中,就是引导式口腔修复学(guided prosthodontics),各种修复引导技术尤其是数字化的修复引导技术如种植导板、导航等十分热门。其内涵与数字化修复学(digital prosthodontics)交叉,但更强调临床实操。
当正确设计了预备量后,下一步的核心重点就是如何将预设的预备量准确投射到目标牙上,也就是预备量的序列多步数量关系转移。根据实际需求,医生可以采用精度不同的引导技术进行转移。下面将梳理一下目前牙体预备相关的引导技术,供大家思考。
2.1 经验类比目测引导下的牙体预备
使用经验“指导”牙体预备是当前主流的牙体预备技术。早在20 世纪70 年代左右,在牙体表面制备定深沟指导预备的方法就被提出[16]。这种方法简便易行,实用性强,但因其仅凭医生的目测判断和临床经验确定磨除,面对需要更改突度或轴向的牙体预备手术,很容易出现预备过度或不足的情况,严重影响修复效果和患者牙体健康,是一种学习曲线长、靠经验累积且被证明预备精度低的牙体预备方法[17-19]。
目测经验引导的方法主要参考牙体原有表面或邻牙空间位置,难以应对目标修复空间关系复杂的ETRS、MTRS 情况,虽然市场上推出了各种技术及产品试图改进其便利性与精确性,但仍难以从容应对复杂的临床情况(图2),其精准度早已无法满足百微米级实操精度的要求。
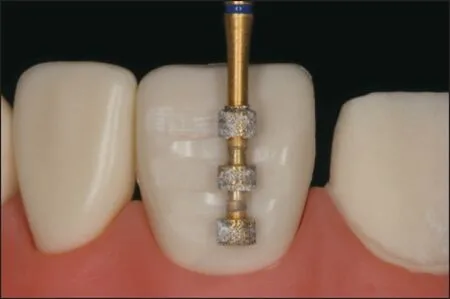
图2 定深沟引导的牙体预备Fig 2 Tooth preparation guided by depth groves
2.2 以诊断蜡型(wax-up)基础制作的导板或诊断
饰面(mock-up)引导的牙体预备
经虚拟或实体设计的诊断蜡型,常用于医患沟通目标修复体外形排列等,并指导最终修复体的制作,又称作蜡型预告。进一步可以使用硅橡胶等材料在口外翻制蜡型形态,以形成导板或在口内使用临时美学修复材料制作诊断饰面用于指导牙体预备,是美学区牙体预备较为经典的方法。1)以诊断蜡型为基础制作的导板引导预备方式,因硅橡胶导板可预先进行切龈向、唇舌向及近远中向方的切割,更易观测目标牙体各轴向的预备形态与预备量变化,因此易用于体内或混合空间如全冠修复的预备。2)以诊断蜡型基础制作的诊断饰面引导的牙体预备,是指在口内参考诊断饰面的表面进行牙体预备(即APT 技术)。由于诊断饰面引导预备常使用口内预告方式,故易用于体外空间如贴面修复、过小牙修复等的预备。
除了用硅橡胶进行导板制作外,自凝塑料或透明膜片等材料也可用于诊断饰面导板的制作,早在1984 年就有医生使用并配合牙周探针检查预备量[20]。研究[21]显示,这类方法能有效保留釉质,提高粘接效果。这类引导方式使用最终修复体形态作为参考,不再只依赖术者的个体经验,相比经验类比引导方式更加准确(图3)。
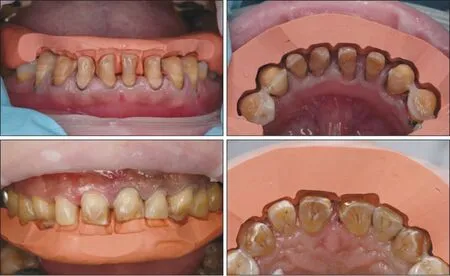
图3 硅橡胶指示导板引导的牙体预备Fig 3 Tooth preparation guided by silicone index
但这类方式也存在一定局限,主流的硅橡胶指示导板(silicon index)其预备量的控制仅为硅橡胶导板切割面,无法覆盖全部预备面,整体上看仍不精确;并且诊断饰面引导中使用的牙周探针测量的刻度为1 mm,小于1 mm 数值依然是估算,与0.1~0.3 mm 的百微米级牙体预备精度不通洽;另外面对过度扭转或倾斜的基牙时,诊断饰面制作困难或需要预先磨除多余部分才能进行诊断饰面的制作,故此类方法适合于难度较小的改形病例或二次修复。这类方法操作简便,效果相对可靠,适用于简单美学修复病例。
2.3 树脂或金属材质的TRS 导板引导的牙体预备
TRS 分析技术总结了牙体与拟接纳的目标修复体间的三维空间关系。它将现有主流技术中模糊的预备量关系转化为了具体数字,使用具体数字引导牙体预备,有力地提升了牙体预备的精确度。TRS 导板引导的牙体预备技术采用显微修复的技术,配合定深孔引导牙体预备,可实现更精准的牙体预备[15,22-23]。
根据TRS 导板制作的方式不同可以分为三类:1)简易TRS 导板可使用膜片在三维打印模型或石膏上热压而成,复制蜡型形态后放置于口内,使用带有刻度的专用车针制备定深孔后进行牙体预备,适用于简单病例(图4);2)最常用的TRS导板为3D 打印等厚TRS 树脂导板,扫描初始模型与蜡型并拟合,预设定深孔位点并计算空间插值,使用初始模型3D 打印等厚导板,在患者口内密合就位后按预定钻孔深度预备定深孔,标记再进行牙体预备,适用于包括基牙扭转等大多数病例情况(图5);3)为了简化定深的操作流程,提高临床效率,3D 打印不等厚TRS 树脂或金属材质的导板应运而生,导板设计制作与预备量的计算均由制作室完成,配合带有止动环的专用车针,临床医生只需简单将定深位点制备到车针预设深度,标记后再进行牙体预备(图6)。此外,还可以通过多个导板交错定深位点设计、增加定深孔数量等方式,进一步将定深控制点覆盖全预备面(完成面),提高预备的精确度,甚至通过数字化的设计,将牙体预备、种植等导板进行二合一的一体化设计。
TRS 导板引导的牙体预备做到了全预备面上牙体预备量的数字引导,提升了牙体预备的精确性,临床使用过程已经验证在使用3D 打印不等厚TRS 指导牙体预备后,将虚拟预备的模型与实际预备后的扫描模型拟合,有良好的精确度[24],说明TRS 导板可以作为牙体预备数量关系转移过程中,百微米级数值要求的良好引导工具,并且可以在简化临床操作的同时提高临床工作质量。因此,TRS 导板引导下的定深孔牙体预备也成为显微修复代表性的临床新技术[22-24]。
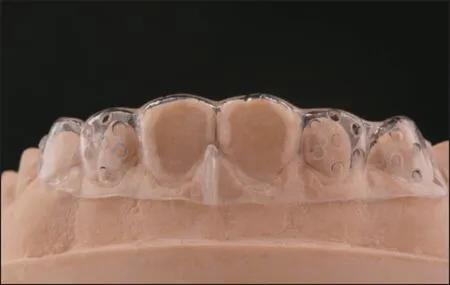
图4 透明膜片制作的TRS备牙导板Fig 4 TRS tooth preparation guide made by pressure-modeled transparent films
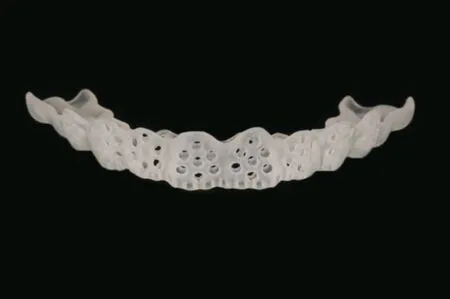
图5 3D打印等厚TRS备牙导板Fig 5 3D printed TRS tooth preparation guide with same thickness
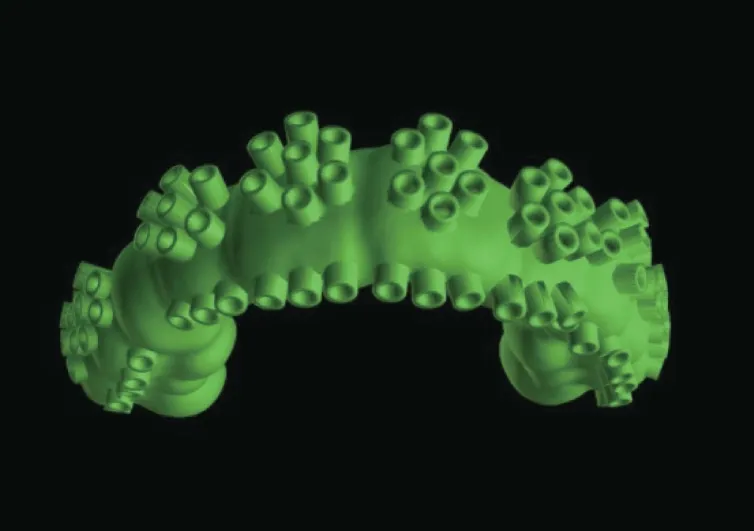
图6 CAD设计不等厚TRS备牙导板Fig 6 TRS tooth preparation guide with various thickness designed by CAD
3 牙体预备的数字追问
虽然牙体预备量的各种规定中涉及到最小百微米级数值要求,但是今天的修复牙体预备实操中经验类别逻辑模型依然主导,总体上对数值要求的重视和把握不足。结合临床实际,针对数值要求的含真度,笔者提出7 个数字追问,抛砖引玉,与同道们一起求证。
3.1 追问①
当前的牙体预备是以经验类别逻辑模型为内核的不可逆有创操作,术者能够在尽可能保存牙体组织的基础上达到教科书上要求或材料所需的空间数值及精度要求吗?裸眼引导的徒手操作能够有效地实操0.1~0.3 mm精度的牙体预备吗?
3.2 追问②
教材或专著推荐的预备量其本质是某种修复方式所需修复空间大小,能与真实实操预备量一样吗?术中能直接按照推荐值预备吗?
3.3 追问③
数字的产生离不开测量,测量广义上是一种量化的过程,而狭义上的测量则是一种数值的比较。测量包含4个要素,包括测量的对象、测量的方法、计量单位和测量的准确度。测量的对象需要明确,即测量的起止点和被测参数的定义需要确定,而测量的方法根据测量工具的逻辑次序,需要根据测量对象选择适合的测量方法。根据测量的参数,如长度、宽度等,还需要选择不同的测量单位,种植的测量单位多为毫米级,冠桥修复中为百微米级。准确度也是测量的一个重要因素,与测量工具和方法直接相关,由于测量存在误差,测量结果都是一个近似值,但这个近似值越准确越好,精度越佳越好。但是,当前临床实操中尚无百微米级的测量工具,也无共识性的测量方案(起止点、测量平面、准确度校验等),现有数值要求是从哪来的?没有统一的实测方法,这些数值又如何比较?实操中又如何核查?没有有效准确的数值核查,已有的数值要求又有多少是真的依赖数字的?
3.4 追问④
口腔修复临床实操中,不同实操能够到达的精度数值量级是不同的,例如:种植体植入的精度要求为毫米级,牙体预备的精度要求为百微米级,而预备后牙体抛光及咬合调整的精度要求通常为十微米级等。但是主流的徒手修复实操,通常在裸眼视野下进行精度要求量级不同的操作,术者能够真正实现其中的高精度操作需求吗?即使结合采用显微视野与稳定的牙科电动手机马达等实现了精准的牙体初预备,但如何又能保证在最终修复体咬合面的抛光过程中不会因为抛光磨损而失去0.02~0.05 mm的咬合精度需求呢?
3.5 追问⑤
当修复体发生返修或返工时,非数值的“经验类”指标如何分析改错?没有准确的引导方式,裸眼徒手操作如何准确地预判TRS 是否恰当正确?时髦的数字化术前分析与医技沟通,没有基础层面的数字临床技术支撑实施,沟通预告后最终修复体无法兑付预设修复目标,这一切如何改变?没有对数字指标的求真,能做到医技间精良的配合吗?
3.6 追问⑥
同样都是用手操作,为什么手术精度平均为1~2 mm 的种植手术推荐使用导板技术来获得正确位点,而精度需求在0.1~0.3 mm 要求更精细的牙体预备靠经验就行了?
3.7 追问⑦
数字化修复能否成功建立在经验类别逻辑基础上?不在基础层面建构依赖数字的临床技术,全程数字化能是真的吗?
4 对数字追问的初步论证
4.1 追问①的初步论证
尽可能保存牙体、牙周健康及功能和谐已成为行业共识。如今微创的理念反过来大大提高了牙体预备手术操作的技术敏感性[25-26]。仅凭经验来实现精准的牙体预备已经不太可能了。牙体预备术作为不可逆有创操作,若修复前不分析TRS 的类型,选择合适的修复材料,不进行精准的预备量分析设计,而是简单地以目测经验为导向进行牙体预备,这种缺乏数字基础及数量关系转移的预备术将很难精确地达到所需的空间数值要求[27-29]。
只有在手术前进行详细的TRS 空间分析设计,才能获得适宜的精确牙体预备量,随后将数字转移体现在TRS 导板上并进一步作为数量关系转移的引导工具,指导牙医进行牙体预备,使得剩余牙体组织最大化并实现最终目标修复,最大可能地保存牙体组织及牙髓,从而实现微创治疗的目标[13-14]。
以经验类别逻辑模型为内核的目测引导的牙体预备,因其缺乏数字基础模型,没有数字分析基础,虽有实施的便利性,但其内核与微创理念本质相悖。
另外,人裸眼下能分辨的最小间距为0.2 mm,且近距离观察目标物会容易产生视觉疲劳[30]。在裸眼分辨率的限制下进行牙体预备,常常无法精确控制预备形态及预备量,而显微镜可以提供3~20 倍或更多的放大倍率,使口腔医生可以识别出细小的牙齿结构并进行更精确的治疗[31]。从临床实施的角度来看,0.1~0.3 mm 的实操精度更离不开专用放大镜或显微镜的使用。
4.2 追问②的初步论证
众所周知,不同的修复方式所需修复空间的大小不尽相同,教材或专著所推荐的预备量考虑的多为以标准牙模为参考进行预测的[32],其本质是某一种修复类型所需要的包容空间大小,不一定是最终的预备量。而在实际病例中,每位患者现有的牙齿情况、咬合情况、未来的目标修复体等情况均不同,因此真实的预备量应该是在某种修复材料的最小尺寸限度外、再抵扣已有目标修复空间值。因此,进行术前的TRS 类型分类及预备量个性化分析,得到精准的数字牙体预备方案,再配合严谨的数量关系转移的引导式备牙,才是完整且准确的个性化牙体预备方案。只有当TRS类型为体内空间时,推荐的预备量才是对的。这也说明空间分析对牙体保存的重要性。
4.3 追问③的初步论证
牙体预备是一个复杂的三维磨削运动过程[33],其一大特点为操作具有不可逆性。目前主流的以经验类别逻辑模型为内核的牙体预备,缺乏预备量设计的数字基础及数量关系转移的数字引导工具,操作中既没有目标预备量的标定,也没有任何测量的参考坐标,自始至终预备量的大小均为未知数或模糊数,不是精确的牙体预备,也缺乏预备量的实时核查手段,仅有预备后的“马后炮”式的评估[34]。在临床实施过程中,医生要达到更加精确科学的预备值,需要对预备量进行全程实测及核查。应用TRS 数字导板技术可以创建标准的牙体预备实测参考平面,结合术前TRS 预备量分析,术中任何阶段均可对每一孔位进行预备量的实时核查。而实测工具的测量精度也不容忽视。传统的牙周探针刻度为1 mm,不是专门的预备量实测工具,无法满足0.1~0.3 mm 的测量精度,因此,根据测量的四要素要求,需要百微米级或十微米级的实测核查工具、针对空间大小的实用测量方法,以满足数值核查过程的精度匹配性,才能获得准确有效的实测数值,也才能辨识现有数值要求的真伪。
4.4 追问④的初步论证
在口腔修复临床操作中面对不同量级数值要求的实操时,医生应做到如下操作以保证不同数量级的精准操作:首先,百微米的牙体预备及十微米级的抛光或调整咬合操作应在显微镜下进行,只有在放大清晰的视野下才能保证操作的精细度;其次,医生应采用显微配套的切磨系统以保证精细操作的稳定性,如可调参数的电动手机及马达等;更重要的是,当使用TRS 导板及刻度定深车针行显微镜下牙体预备时,当采用的车针具有切削抛光二合一的特点,牙体预备完成后即可形成光滑的表面,无须再使用抛光专用车针进行预备体表面抛光流程,使得预备精度与设计精度保持一致。
4.5 追问⑤的初步论证
在固定修复过程中,返修返工的产生具有诸多相关因素[35],而最终修复体颈缘不密合、咬合关系欠佳的情况时有发生[36],不良修复效果将大大增加相关修复并发症的发生概率。因此在临床工作中,医技间的良好配合不容忽视[37-38]。而现阶段的医技配合仅仅建立在双方各自经验下的,是一个粗糙的信息传递过程[39]。医生在裸眼徒手下进行牙体预备,仅凭经验判断目标修复空间,其过程缺乏判断预备量是否精确的手段,且一旦遇到患者张口度不足、视野不佳等情况,经验将受到考验,往往会导致技师操作时发现TRS 出现问题,而因医技间缺少数量分析与沟通的媒介,技师无法精确地告知医生具体的改错方案,医生也无法对出现问题的预备体进行精确的修改;同时医生在裸眼下进行牙体预备,因视野分辨率等局限情况,所得预备体的颈缘等细节部分容易出现瑕疵,可能为返修返工及并发症埋下伏笔。
现阶段基于数字化技术的医技沟通,缺乏对预备量的数字分析,术前分析及预告后缺乏精确的数量关系转移手段,导致设计与实施脱节、临床与制作脱节,最终修复体无法准确实现术前设计的目标修复体效果。若没有数字临床技术的基础,医技间默契的配合将永远是水中月镜中花!
4.6 追问⑥的初步论证
在以修复为导向的种植手术中,植体的三维位置是种植修复成功的重要因素[40]。虽然影响数字化种植导板手术精确性的因素有很多,包括导板类型、导航工具、导板设计及加工、种植位置、是否翻瓣等,但数字化导板技术仍较徒手种植术更加准确[41]。
精度影响因素众多的种植手术需要利用更高精度的引导技术来提高手术位点准确性,同理在牙体预备中,虽然手术环境相对单一,但面对精度需求越来越高的牙体预备,为了达到更高数量级的手术精度,相应导板技术的完善及使用将是必然的,数字导板引导式牙体预备必然将是未来数字化修复发展的前沿热点。
4.7 追问⑦的初步论证
随着CAD/CAM 技术的飞速发展,多样的数字化技术进入了修复领域[42-45]。数字工作流程,包括术前的数字化牙齿设计,数字化口内扫描及面部扫描于软件中整合的目标修复体设计,以及数字化切削修复体技术等[46]。临床医生及技师在CAD/CAM 软件上可以轻松地在术前设计目标修复体的形态,对修复类型进行分类并计算目标修复体所需的空间。
但若数字化修复仍然建立在经验类别的逻辑基础之上,没有构建数字基础,数字化修复将永远无法在计算机与人之间搭建互通的桥梁,也无法在医生与技师中搭建通洽的桥梁,数字化修复的优势无法全面落地。
5 总结
通过对牙体预备量的数值要求和序列多步数量关系转移的总结分析,围绕数值要求的含真度,笔者小结如下。
1)牙体预备的数值要求与数量关系转移是精准预备术的内核,也是全程数字化修复的基础,选择小空间需求的数字化修复材料来尽可能设计小的预备量和修复全程可实测核查是实现微创精准修复的两大思路。
2)在保证修复效果的前提下,不断优化手术引导方式,不断充实引导式修复学新内涵,将有利于最大限度的保存健康牙体组织。显微镜下采用3D 打印TRS 导板引导联合定深孔预备手术方式在准确度、精度及全程TRS 的数字传递转移中连续性好、最具便利。
3)关于精准牙体预备中数字七大追问涉及口腔修复学科基础的再认识,提示尽快构建一大批依赖数字的临床技术将是今后的突破点,而依据测量的对象、测量的方法、计量单位及测量的准确度等测量四要素判断预备量的数值要求真伪,明确实测空间数量值的方法,研发对应的百微米级、十微米级及角度的测量工具,减少步骤误差提高数字关系转移质量,将是未来数字化修复学、引导式修复学以及显微修复学等的数字内核基础。
4)引导式修复学(guided prosthodontics)是数字化修复的最新内涵,更完整的名称用数字引导式修复学(digital guided prosthodontics)可能更贴切,与显微修复学整合后又可叫数字引导式显微修复学(digital guided micro prosthodontics),这些最新的口腔修复学的分支学科,其修复重建替代的目标是一致的,只是解决问题的手段和思考的角度不同、侧重不一而已。无论叫啥名称,口腔修复学未来真正的健康发展都要立足于临床端和制作端数字内核基础的建立。
利益冲突声明:作者声明本文无利益冲突。

