右乳浸润性大汗腺癌一例
杨清 邸广升 杨海松
病人,女,49岁,汉族。体检发现双侧乳房结节1年。体格检查:触诊示右乳10点钟方向距乳晕30 mm可及一肿物,约10 mm×10 mm×10 mm大小,质硬,无压痛,边界不清,表面光滑,活动度不佳。乳腺彩色多普勒超声(双侧)所见(图1):右乳10点距乳头30 mm见低回声结节,大小约13 mm×9 mm×13 mm,形态不规则,边界欠清,周边可见毛刺。GDFI:见点状线状血流信号,PW:呈低速高阻血流频谱。双侧腋窝未探及异常淋巴结。双侧乳腺磁共振增强检查(图2)结果提示:(1)右乳中央腺体深面结节,BI-RADS:4a类,建议病理学检查。(2)双乳多发囊肿,双乳多发增生小结节,BI-RADS:2类。
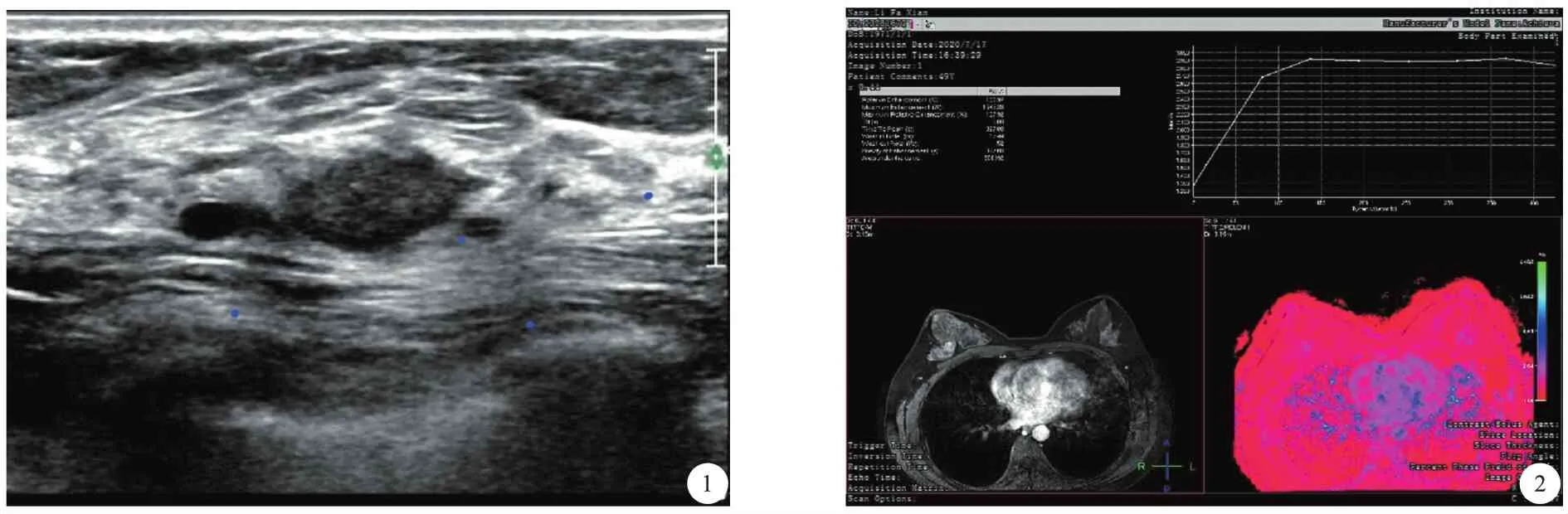
图1 术前双乳超声检查图2 术前双乳MR检查
积极完善术前相关辅助检查,排除手术禁忌证后于2020年8月11日在全麻下行右乳癌保乳根治术。术中冰冻病理回示:(右乳病灶)大汗腺型导管原位癌,周围可见成片伴大汗腺特征的腺管(图3),需待免疫组化以明确是否为伴大汗腺特征的浸润癌。(右腋窝前哨)淋巴结一枚术见确切癌转移(0/4)。免疫组化结果:CD10、p63及CK5/6显示大部分区域肌上皮细胞缺失,GCDFP-15(+)(图4),结合组织学特点,诊断为:(右乳)伴大汗腺特征的浸润性癌及大汗腺型导管原位癌。其他免疫组化结果:浸润性癌及导管原位癌均为:AR约90%(+)(图5)ER(-)(图6),PR(-)(图7),Her-2(2+),T0POIIa约10%(+),Ki67阳性率约15%(图8)。FISH检测:Her-2诊断:乳腺癌组织中Her-2基因无扩增。根据术中病理结果,予以术后检查颅脑CT平扫、全身骨显像骨密度测定均未见明显异常,胸部CT平扫结果提示:右上肺小结节,右肺中叶纤维化灶,建议复查;双侧胸腔少量积液,双侧胸膜腔增厚。上腹部CT平扫(肝胆胰脾)结果提示,左侧肾上腺结合部结节可疑。胸外科及泌尿外科会诊后均建议定期复查,无特殊处理。术后诊断:(1)右乳腺浸润性大汗腺癌pT1N0M0;(2)左乳乳腺纤维囊性病。拟术后化疗,方案为EC-T方案各4周期。
讨论乳腺大汗腺癌(apocrine carcinoma of the breast)是一种特殊的肿瘤,占所有乳腺癌的1%[1],双侧乳腺大汗腺癌很少见。大汗腺癌在不同年龄的人身上均可发生,老人最为常见。大多数病例皆因发现乳房包块入院,最终确诊需要病理检查[2],其特征为细胞具有丰富的嗜酸性颗粒状胞浆,细胞核大且核仁明显,细胞膜可见[3]。在大多数乳腺大汗腺癌免疫组化结果中,类固醇激素ER、PR为阴性,AR为阳性,GCDFP-15常为阳性表达[4]。GCDFP-15是一种糖蛋白,最初在人乳腺中分离,是一种特殊的免疫组织化学诊断标志物,特别是在起源于乳腺的肿瘤(包括乳腺的高分泌癌)中,尤其是在原发于乳腺的肿瘤中表达[5-7]。随着该标志物的发展,一种更加客观的诊断标准被引入到病理的诊断中[8]。本例免疫组化结果中,其Her-2基因(2+)表达,为病人接下来的分子靶向治疗提供了可能。是否需要抗雄激素治疗仍在研究中[9]。Japaze等[10]研究发现,“纯”的乳腺大汗腺癌和高分化的普通型乳腺浸润癌相比,其生存率竟然高了21%,这也可能是大多数乳腺大汗腺癌预后较好的原因。对于乳腺大汗腺癌的治疗,和其他浸润性乳腺癌差别不大,大多数是术后予以辅助化疗或者放疗。
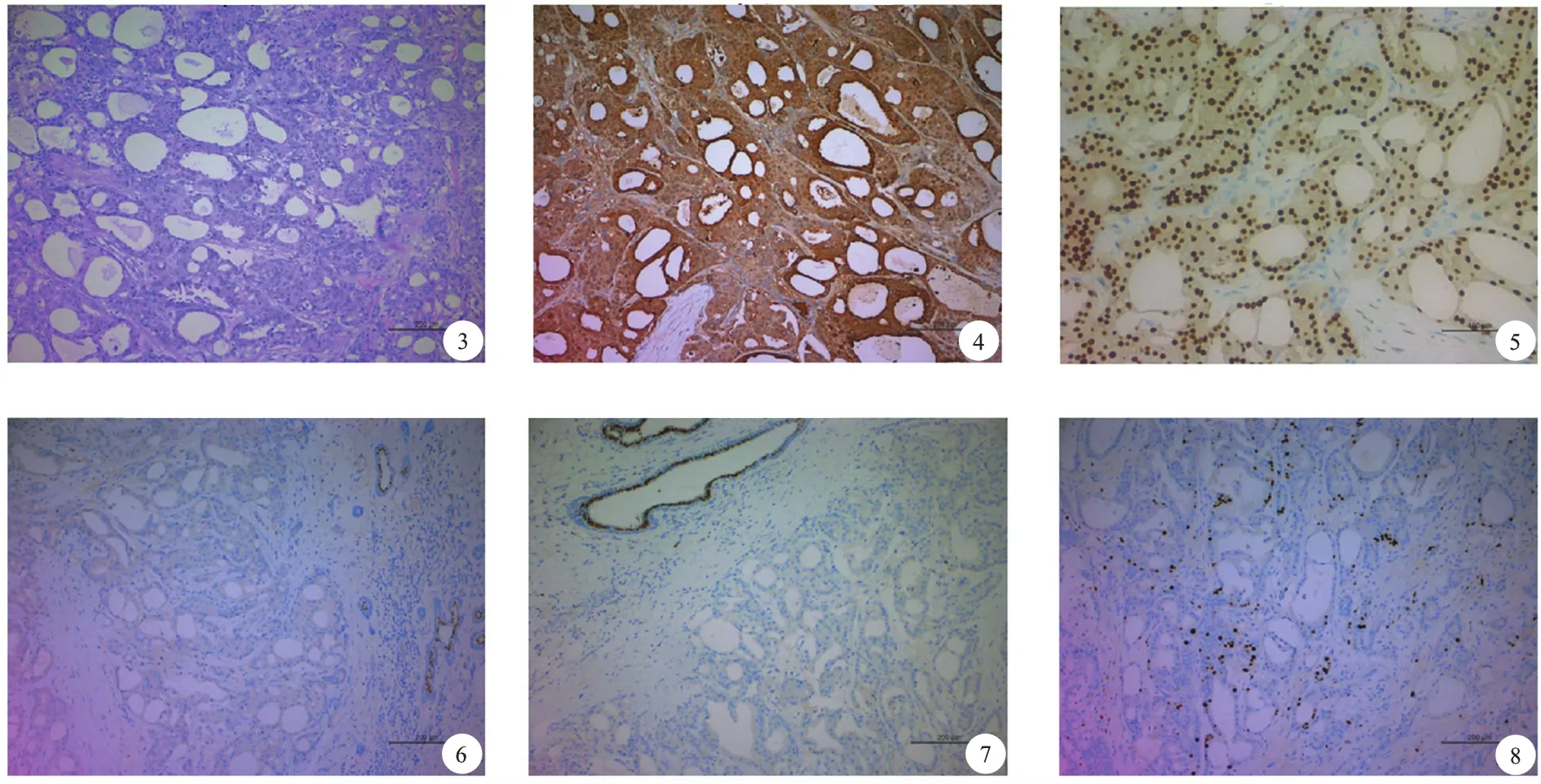
图3 胞质丰富、颗粒状、呈强嗜酸性,细胞核大、核仁明显(HE×100) 图4 GCDFP-15肿瘤细胞显示阳性,棕黄色颗粒弥漫性分布于胞质内(免疫组化染色×100) 图5 肿瘤细胞胞核AR弥漫性分布(免疫组化染色×100) 图6 ER(-)(HE×100) 图7 PR(-)(免疫组化染色×100) 图8 核呈棕黄色、Ki67阳性率约15%左右(HE×100)

