全腔镜下不同肺叶切除方式对早期非小细胞肺癌患者的影响
陈聪,张哲明,林洲
(联勤保障部队第900医院莆田医疗区胸外科,福建 莆田 351100)
我国是非小细胞肺癌(non-small cell lung cancer,NSCLC)发病率最高的国家,该病预后较差,据统计,NSCLC的5 年生存率在15%左右[1]。对于早期NSCLC 的治疗临床多采用肺叶切除联合纵膈淋巴结清扫术,可有效提升患者生存率,已成为治疗早期NSCLC 的标准术式[2]。目前胸腔镜微创术式较多,均具有一定的疗效,但不同的肺叶切除方式,所取得的疗效存在差异[3]。而四孔单项式与三孔解剖性肺叶切除是临床常用的肺叶切除方式。鉴于此,本研究选取本院收治的60例NSCLC患者作为研究对象,旨在探讨全腔镜下不同肺叶切除方式对NSCLC患者的效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2014年10月至2019年11月本院收治的60例 NSCLC患者,按照随机数字表法分为两组,各30例。B 组男 23 例,女 7 例;年龄 33~71 岁,平均年龄(55.53±5.82)岁;鳞癌 19 例,腺癌 7 例,其他 4 例。A 组男 22 例,女 8例;年龄32~72 岁,平均年龄(55.45±5.63)岁;鳞癌19 例,腺癌7例,其他4例。两组临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核,患者及家属均签署知情同意书。
1.2 纳入及排除标准 纳入标准:①均符合相关诊断标准确诊[4];②无胸膜侵犯,临床分期为T1N0期;③肿瘤直径≤3 cm。排除标准:①胸膜粘连;②中央型肺癌;③合并严重内科疾病。
1.3 方法 术前,两组均进行常规检查,并评估患者的心肺功能。
1.3.1 A组 A组采用全腔镜下四孔单向式肺叶切除:置镜在侧腋中线第7 或8 肋间1.5 cm,主操作孔在腋前线偏锁骨中线第4、5肋间4 cm左右,在腋后线第8肋间作为副操作孔,对胸腔内情况进行观察,上中肺叶切除采用前向单方向推进,下向上单方向推进对下叶进行切除,并对肺静脉、支气管、肺动脉及肺裂游离、离断。
1.3.2 B 组 B 组采用三孔法解剖性肺叶切除:三孔法入腹,对胸腔情况进行探查,打开肺裂、血管鞘膜,对血管及支气管进行处理,具体方法与开放手术相同,如肺裂不发育或发育不良时进行单项操作,方法同单项式操作。
两组均在全腔镜下进行肺叶内、叶间、肺门及纵膈淋巴结清扫,右侧对第2、4、7、8、9、10、11、12组淋巴结清扫,左侧第4、5、6、7、8、9、10、11、12组淋巴结进行清扫。
1.4 观察指标 ①比较两组临床指标,包括拔管时间、术中出血量、术后引流量、淋巴结清扫数量、手术时间、术后24 h疼痛程度。疼痛程度采用视觉模拟评分法(VAS)[5]评分评估,0~10 分,分数越高表明疼痛越剧烈。②比较两组术中意外损伤及中转开胸发生情况。③比较两组术后并发症(肺栓塞、肺漏气、肺部感染)发生情况。
1.5 统计学方法 采用SPSS 22.0 统计学软件进行数据处理,计量资料以“”表示,组间用独立样本t检验,计数资料采用[n(%)]表示,行χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床指标比较 A组术中出血量低于B组,手术时间短于B 组,差异均有统计学意义(P<0.05);两组拔管时间、术后24 h 时VAS 评分、淋巴结清扫数量及术后引流量比较差异无统计学意义,见表1。
表1 两组临床指标比较()Table 1 Comparison of clinical indexes between the two groups()

表1 两组临床指标比较()Table 1 Comparison of clinical indexes between the two groups()
组别A组(n=30)B组(n=30)t值P值术后24 h时VAS评分(分)1.45±0.52 1.43±0.51 0.150 0.881术中出血量(mL)110.51±25.72 142.28±26.86 4.679 0.000淋巴结清扫数量(枚)4.59±0.89 4.72±0.91 0.559 0.578拔管时间(d)10.27±1.87 10.23±1.52 0.076 0.940术后引流量(mL)1 163.07±456.48 1 153.67±465.53 0.079 0.937手术时间(min)152.01±53.68 183.28±52.81 2.275 0.027
2.2 两组术中情况比较 A 组术中意外损伤、中转开胸发生率均低于B组,差异有统计学意义(P<0.05),见表2。

表2 两组术中情况比较[n(%)]Table 2 Comparison of intraoperative conditions between the two groups[n(%)]
2.3 两组并发症发生率比较 A 组术后并发症发生率为6.67%(2/30),低于B组的13.33%(4/30),但差异无统计学意义,见表3。
3 讨论
NSCLC 是临床常见的恶性肿瘤,预后较差,而全胸腔镜肺叶切除术+淋巴结清扫是治疗该病的标准术式,而肺叶切除术和解剖性肺叶切除术均可达到相同的治疗效果,且二者均有微创、安全、疗效确切及术后恢复快等优点[6]。肺叶切除是治疗NSCLC的核心手术步骤,其中解剖性肺叶切除在将肺裂个支动脉显露时较为困难,特别是对于肺裂发育不全时,易在术中导致出血、血管显露困难、难以及时止血,增加中转开胸的风险[7]。因此,寻找一种可有效缩短手术时间,减少中损伤的肺叶切除方式尤为重要。
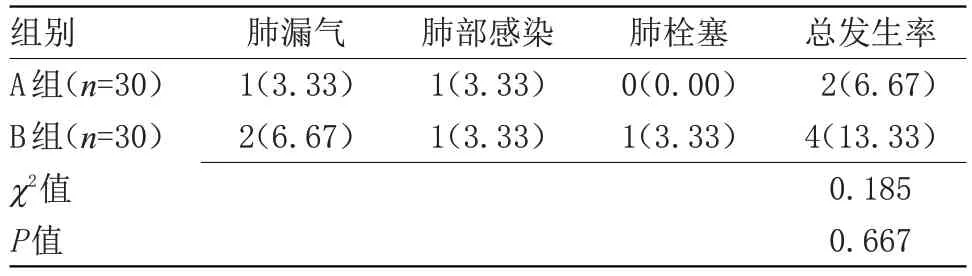
表3 两组并发症发生率比较[n(%)]Table 3 Comparison of the incidence of complications between the two groups[n(%)]
本研究结果显示,A组术中出血量低于B组,手术时间短于B组,术中意外损伤、中转开胸率均低于B组(P<0.05),而两组并发症发生率比较差异无统计学意义,表明与三孔法解剖性肺叶切除术相比,NSCLC患者采用全腔镜下四孔单向式肺叶切除的效果较好,可有效缩短手术时间,减少术中损伤,降低中转开胸发生率,安全性较高。肺叶切除术中的单项式原理是沿一个方向推进,由表至里,依次进行游离,四孔单项操作在腋中线与肩胛下线中有两个操作孔,称为低位操作孔与高位操作孔,高位操作孔主要上提肺组织,使患者的肺动脉气管三大结构长轴垂直于纵膈平面,由浅入深,不会刻意绕过某个结构区处理较为深部的结构,可在术中有效避免牵拉和翻动肺叶,且无需频繁调整操作视野,适当调整便可满足解剖要求,避免解剖肺裂损伤,有效缩短手术时间,减少术中出血量[8]。而肺内动脉旁有重大的淋巴结节,且其为转移性时,操作难度较高,易损伤血管。但四孔单项式肺叶切除术利用纵膈与肺门、肺叶与肺叶间存在的间隙,无需切开肺组织,对发育不全的叶裂间最后进行处理,有效缩短手术时间,减少术中意外损伤及中专开胸的发生[9]。四孔单项式手术多一个操作孔,在操作上有更多的选择,且在靶区不变的情况下,低位操作孔的角度更加平缓,使直线切割器的进出更加顺畅、稳妥,可有效保证手术的安全性,提升手术速度及安全性。但在采用四孔单项式手术时术者需对解剖关系有新的认识,并改变以往的操作习惯。
综上所述,与三孔法解剖性肺叶切除术相比,NSCLC 患者采用全腔镜下四孔单向式肺叶切除治疗的效果较好,可有效缩短手术时间,并减少术中损伤,降低中转开胸,安全性较高,具有临床推广价值。

