单孔腹腔镜联合宫腔镜治疗输卵管性不孕的体会
何家纯,蔡淑珍,杨艳明,陈 卓
(东莞市第八人民医院妇科,广东 东莞,523325)
不孕症是指育龄夫妇在无避孕措施情况下,有正常性生活同居1年或以上而未妊娠者,对于年龄超过35岁的患者而言,超过6个月未孕就应考虑不孕症,并应及时就诊[1]。输卵管性不孕症发病率一直居高不下,是目前不孕症患者众多类型中最常见的一种[2]。对于输卵管因素导致的不孕症,在腹腔镜联合宫腔镜探查手术中同时行输卵管通液术,可获得较好的临床疗效[3],但不可避免地存在手术创伤风险,而手术创伤会引起盆腔炎性疾病,从而影响妊娠。因此尽可能避免手术创伤、降低并发症发生率、减轻患者痛苦、寻求对输卵管性不孕症患者更佳的治疗策略,是妇产科医生的探索方向。本研究在传统多孔腹腔镜联合宫腔镜手术诊治输卵管性不孕的基础上,开展并逐步摸索单孔腹腔镜联合宫腔镜手术诊治输卵管性不孕症的技术。现将体会报道如下。
1 资料与方法
1.1 临床资料 选择2018年1月至2019年6月在我院行腹腔镜联合宫腔镜手术治疗的输卵管性不孕症患者为研究对象,将100例患者按随机数字表法分为观察组与对照组,每组50例。单孔腹腔镜联合宫腔镜与传统多孔腹腔镜联合宫腔镜手术医师的临床经验差异无统计学意义,患者术前诊断与术后诊断吻合,术后1年内均未借助辅助生殖等技术助孕。两组患者一般资料差异无统计学意义(P>0.05),见表1。
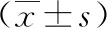
表1 两组患者临床资料的比较
1.2 纳入标准 符合输卵管性不孕症的诊断标准(输卵管一侧或双侧阻塞、通而不畅等引起的不孕症,排除其他因素导致的不孕症);男方精液分析结果正常;术前检查无手术禁忌证。排除标准:严重的心肝肾等疾病、精神病史等。
1.3 手术方法 观察组行单孔腹腔镜联合宫腔镜手术(图1),脐部做2 cm切口入腹,采取单孔Trocar,也可使用简易密封装置,2~3 cm切口保护器+无菌橡胶手套,建立气腹,置入5 mm 30°或多自由度腹腔镜探查,另外两个操作通道中分别置入3 mm或5 mm器械,彻底探查盆腔状态,对于新发现的病灶如盆腔粘连、输卵管积水、子宫内膜异位症等,探查时可一并处理,直视下进行输卵管通液,了解输卵管通畅程度,其余手术全过程与传统多孔腹腔镜联合宫腔镜手术相同。对照组患者行传统多孔腹腔镜联合宫腔镜手术。
图1 单孔腹腔镜联合宫腔镜手术
1.4 观察指标 观察并记录两组术中出血量、手术时间、尿管拔除时间、肠道功能恢复时间、住院时间、术后疼痛评分、并发症发生率、输卵管疏通率及妊娠率。术后疼痛评分通过视觉模拟评分法进行。
2 结 果
2.1 两组手术相关指标的比较 两组术中出血量、术后尿管拔除时间、肠道功能恢复时间、住院时间差异无统计学意义(P>0.05)。观察组手术时间长于对照组,术后疼痛评分低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者观察指标的比较
2.2 两组术后并发症发生率、输卵管疏通率、1年内妊娠率的比较 对照组术后出现出血2例、皮下气肿1例、切口疝1例、切口感染1例;观察组仅发生术后出血1例;对照组并发症发生率高于观察组,差异有统计学意义(P<0.05)。观察组患者与对照组输卵管疏通率、术后随访1年妊娠率差异无统计学意义(P>0.05)。见表3。
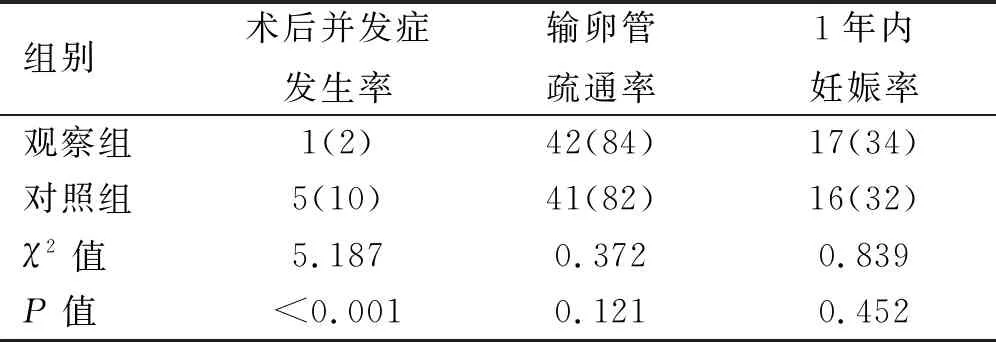
表3 两组术后并发症发生率、输卵管疏通率、1年内妊娠率的比较[n(%)]
3 讨 论
引起女性不孕症的原因很多,常见的有子宫输卵管问题导致配子或胚胎运送障碍、各种原因导致的排卵障碍、不明原因不孕等[4-6]。在女性不孕症尤其继发性不孕症中,输卵管因素导致的不孕占25%~40%,原因主要包括先天性输卵管发育异常、子宫内膜异位症、人流等宫腔操作史、盆腔炎性疾病等[7]。宫腔镜检查是生殖技术领域的重要检查方法,不仅可发现不孕症患者的宫腔病变、观察输卵管开口等情况,还可在宫腔镜下取内膜进行病理活检,对于提高不孕症患者的妊娠率具有显著作用[8]。
腹腔镜联合宫腔镜检查,可弥补单一腹腔镜手术对输卵管近端阻塞诊断的不足[9-10]。传统多孔腹腔镜手术需在肚脐及左、右下腹部做3~4个5~10 mm的切口,用于置入腹腔镜及器械。单孔腹腔镜手术因仅在脐部做一个小切口,使得微创概念更具突破性;而且肚脐是人体的自然孔道,术后手术瘢痕会被脐孔的皱襞所掩盖,腹壁几乎无疤痕,从而成为真正的“美容微创”。其次,单孔腹腔镜还能减轻腹壁肌肉穿透损伤,减轻术后切口疼痛感,康复更快[11-12]。本研究通过两组疗效的对比,探索单孔腹腔镜联合宫腔镜手术治疗输卵管性不孕症的应用价值。
本研究中,对照组手术时间短于观察组,主要因观察组腹腔镜、器械等仅通过单一孔道置入,带来了操作空间小、距离远、零视角、操作角度小等困难,因此导致手术难度较传统腹腔镜手术明显增加,这要求术者具备扎实的腹腔镜下操作技能及娴熟的器械操控技巧。但即使在手术时间延长的情况下,观察组术中出血量、术后尿管拔除时间、肠道功能恢复时间、住院时间并未明显增加,并且经脐单孔腹腔镜的出现将微创与美容进一步有机结合,更能满足目前患者的需求。对照组术后疼痛评分、并发症发生率高于观察组,两组输卵管疏通率、术后1年妊娠率差异无统计学意义。单孔腹腔镜联合宫腔镜手术减少了手术切口,从而一定程度上减少了盆腔炎性疾病的发生,即保证了手术疗效,同时又减少了切口,也减少了切口感染、切口疝的可能,明显减轻了患者的疼痛。但单孔腹腔镜手术是否主要因缩小切口而减少了并发症的发生尚待进一步研究证实。
以往腹腔镜联合宫腔镜手术一直是治疗不孕症的首选术式,而单孔腹腔镜手术适于几乎所有妇科良性疾病的治疗,单孔腹腔镜联合宫腔镜手术在不孕症治疗中的应用正在逐步探索[13-15]。虽然本研究中两种术式的术中出血量、术后尿管拔除时间、肠道功能恢复时间、住院时间、输卵管疏通率、术后1年内妊娠率差异无统计学意义,但单孔腹腔镜联合宫腔镜治疗组患者术后腹部无明显瘢痕,更美观,患者疼痛更轻,同时术后并发症更少。
虽然单孔腹腔镜手术优势明显,但单孔腹腔镜联合宫腔镜手术目前也存在一些问题,在脐部周围狭小空间操作时难免存在器械冲突,相对常规腹腔镜手术,技术难度明显增加。但经过实践探索,学者们发现了一些实用的提高手术效率的技巧,如实际操作过程中通过可弯曲器械与普通器械配合使用,降低手术操作的局限,提高手术效率;必要时配合举宫器,可更好地暴露手术视野,给术者提供便利;可使用免打结的倒刺缝线。对于腹腔内器械与腹腔镜呈平行方向,视野受到影响,操作难度有所增加这个难点,目前临床已有多自由度影像系统,具有转向功能,明显改善视野,同时可转向器械有望一定程度上减轻操作难度。经脐单孔腹腔镜手术操作需要一个熟悉、适应的过程,因此开展初期可选择比较容易操作的病例,等积累一定经验后再逐步增加手术难度;术中一旦发现操作困难,应及时、准确判断术中情况,必要时果断中转多孔腹腔镜手术或开腹手术。
综上所述,与传统多孔腹腔镜联合宫腔镜手术相比,单孔腹腔镜联合宫腔镜手术在治疗输卵管性不孕症中的临床疗效相同,但可减少手术并发症、降低术后患者疼痛评分。单孔不是对传统多孔腔镜手术的否定,而是对传统技术的发展与补充。此后尚需多样本、多中心的随机对照研究,以期为不孕症患者带来更多获益。

