乳腺癌超声造影增强特征与免疫组化及腋窝淋巴结转移的相关性分析
胡 田 贾春梅 薛 影 王婧婕 米 娜
乳腺癌是女性最常见的恶性肿瘤,约占女性癌症新发病例数的30%[1]。ER、PR的表达可指导激素给药,且阳性者多预后较好。HER-2的表达和扩增与肿瘤的转化、进展和转移密切相关。Ki-67是增殖细胞的核抗原,其表达反映了肿瘤细胞的活跃增殖,从而与较高的组织学等级和较差的预后相关[2]。本研究探讨了乳腺癌不同的超声造影特征与上述生物学标志物及腋窝淋巴结状态的相关性,以期利用影像学方法为临床提供更全面的初步判断。
资料与方法
1.一般资料:收集于山西医科大学第一医院行超声造影检查的女性乳腺癌患者116例,患者年龄27~76岁,平均年龄51.0±11.3岁,所有患者均经术后病理诊断证实。排除标准:①图像不清晰者;②术前对乳腺病变进行过治疗者。本研究经笔者医院医学伦理学委员会审核通过,所有患者均签署超声造影知情同意书。
2.仪器与方法:使用美国GE公司的Logiq E9彩色超声诊断仪,探头采用ML6-15与9L线阵探头。嘱患者仰卧位,要求双臂上举充分暴露双侧乳腺及腋窝,首先用常规超声全面扫查,观察病灶的灰阶图像特征及血流特征,并根据血流分布选择病灶最佳切面(可显示周围正常组织)进入造影模式,造影剂采用声诺维(意大利Bracco公司),使用前注入0.9%氯化钠注射液5.0ml并充分振荡混匀,将配置好的造影剂约4.8ml经肘静脉团注,随后立即注射0.9%氯化钠注射液5.0ml。嘱患者平静呼吸,所选平面保持不变,记录至少3min动态图像用于分析。由两名乳腺造影经验丰富的超声科医生观察乳腺肿块的造影特征,包括增强模式(向心性、离心性、整体性)、增强程度(高增强、等增强、低增强、无增强)、增强后范围变化(较二维增大或不变)、灌注缺损及穿支血管(有、无)。意见不同时需要另一名高年资医生参与讨论分析,最终达成一致。
3.免疫组化及腋窝淋巴结转移判定:免疫组化由笔者医院病理科医生进行判定。ER、PR、HER-2、Ki-67的表达情况均采用SP染色法。ER、PR判定按照肿瘤细胞核棕色颗粒占比,≥10%记为阳性,<10%为阴性;Ki-67判定:染色后有≥14%的细胞在细胞核中显示出棕黄色记为阳性,<14%为阴性;HER-2以染色后细胞膜内棕黄色颗粒细胞数为标准,当HER-2免疫组化结果为(0)或(1+)视为阴性,(3+)视为阳性,当结果为(2+)时,需经过FISH验证。腋窝淋巴结是否转移以术后标本病理判定为标准。
4.统计学方法:采用SPSS 23.0统计学软件对数据进行统计分析,不同乳腺癌超声造影增强特征与免疫组化指标、腋窝淋巴结转移情况的相关性分析采用χ2检验,以P<0.05为差异有统计学意义。
结 果
1.病理结果:本研究116例病灶中,导管内原位癌14例,导管内乳头状癌6例,浸润性导管癌86例,浸润性小叶癌8例,黏液癌2例。其中,ER阳性者80例,PR阳性者56例,HER-2阳性者76例,Ki-67高表达者82例,腋窝淋巴结转移者40例,无转移者76例。
2.乳腺癌超声造影特征与免疫组化及腋窝淋巴结转移的相关性:乳腺癌HER-2、Ki-67阳性及ER阴性与灌注缺损相关(图1),差异均有统计学意义(P<0.05)。腋窝淋巴结转移者的乳腺癌病灶超声造影易出现灌注缺损、穿支血管的特征,差异有统计学意义(P<0.05,表1)。

图1 左乳乳腺癌超声造影与免疫组化结果患者,女性,病理浸润性导管癌Ⅲ级,ER(+)、PR(+)、HER-2(+)、Ki-67(+),腋窝淋巴结转移;A.超声造影可见灌注缺损(箭头处);B.免疫组化示HER-2高表达(×20); C.Ki-67高表达(×20)
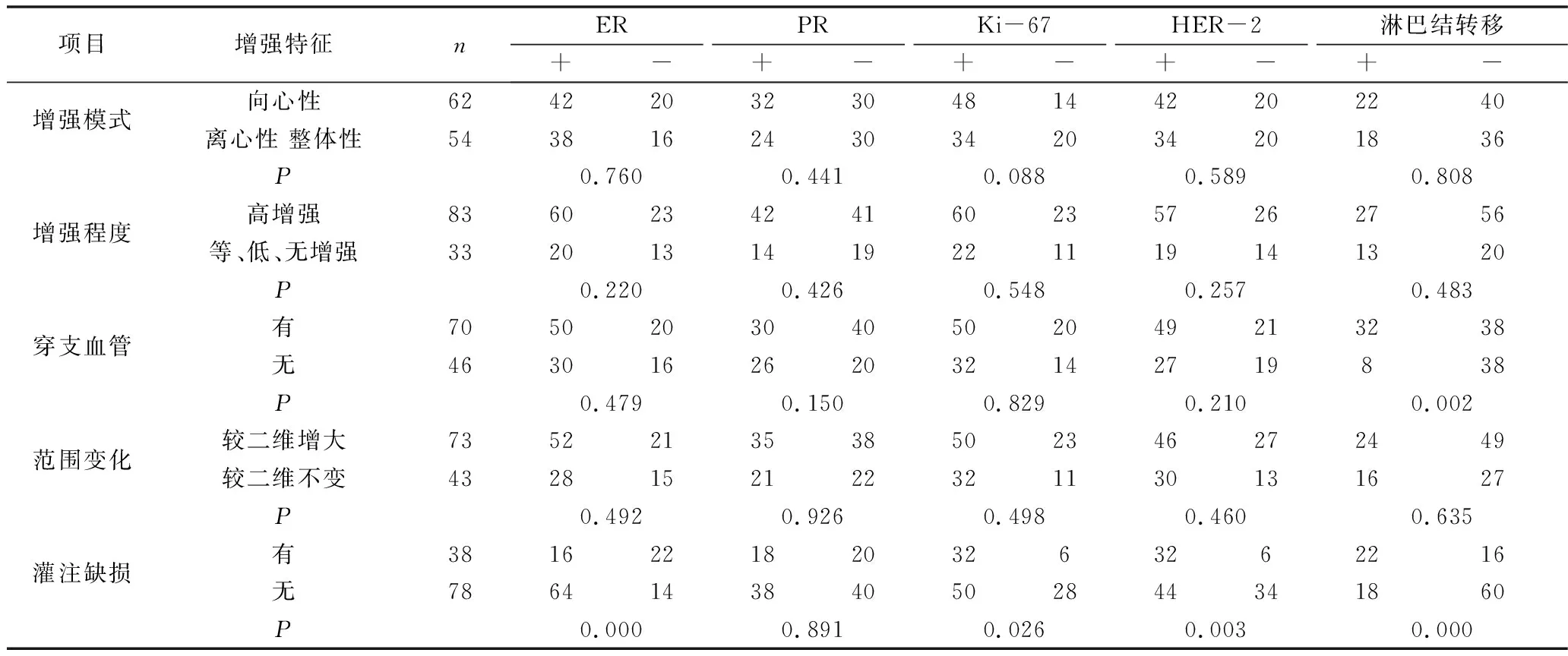
表1 乳腺癌病灶增强特征在不同预后因素中的分布情况
结 果
乳腺癌的精准诊断和个性化治疗是关系到乳腺癌患者生存质量和预后的重要因素,而ER、PR、Ki-67、HER-2以及腋窝淋巴结状态是临床诊断和治疗乳腺癌的重要依据[3,4]。本研究利用不同的超声造影特征尝试在术前精准化乳腺癌的诊断,以期为临床提供更全面的影像学信息。
本研究发现,超声造影出现灌注缺损与Ki-67、HER-2、ER等预后因子的表达相关。乳腺肿瘤中存在高密度的血管分布,这滋养了肿瘤的快速增长[5]。但当肿瘤细胞增殖速度超过血管的生长速度时,缺乏血管的瘤体就会缺血坏死,从而表现为灌注缺损的特征[6]。此外,Liu等[7]将灌注缺损归因于细胞密度低,导管扩张、变性、纤维化和坏死。ER参与调节乳腺上皮细胞的生长和发育,在正常乳腺组织中激素受体会正常表达,阳性的亚型占所有浸润性乳腺癌的60%以上,并且与最有利的临床病理特征和最佳的生存结果相关[8,9]。研究中ER阴性者更易出现灌注缺损,因为随着乳腺上皮的恶变,ER会部分或全部丢失,ER阴性提示乳腺癌具有较强的侵袭性,对内分泌治疗反应较差[10]。据文献报道,区域低氧与ER表达降低有关,且ER阴性的肿瘤常显示出中央坏死或纤维化的迹象,而超声造影时中央坏死区域无法显影,因此,灌注缺损在ER阴性的肿瘤中更为常见[11]。
HER-2是重要的肿瘤分子标志物,其过度表达和扩增与乳腺癌的进展和预后不良有关[12]。本研究中HER-2阳性更易发生灌注缺损。研究表明,HER-2可以上调血管内皮生长因子(VEGF)的表达,但VEGF多在瘤体的外周表达,而在中央呈阴性[7,13,14]。瘤体中央因缺少血管滋养而液化或坏死,呈现灌注缺损的特征。此外,HER-2阳性的肿瘤较阴性的肿瘤坏死更常见,这一现象也与本研究结果一致[15]。本研究中Ki-67阳性的乳腺癌更易灌注缺损。有研究报道Ki-67阳性的肿瘤细胞快速增殖,组织间的压力增加导致微血管塌陷,部分区域血管供应减少或消失产生变性、坏死区域,所以在超声造影时瘤体就会呈现为灌注缺损的特征[11]。
乳腺癌转移的第一阶段是腋窝淋巴结转移,腋窝淋巴结状态是决定乳腺癌患者临床分期和治疗的重要因素[16]。本研究认为乳腺癌腋窝淋巴结转移者超声造影更易有穿支血管和灌注缺损的特征。乳腺癌中血管的数量对肿瘤的生长、浸润和转移起着重要作用[17]。肿瘤内的穿支血管虽然不能直接影响周围组织的淋巴管,但可以为癌细胞提供必要的营养,以维持其生长的侵袭的能力[18]。另外,研究发现乳腺癌发生灌注缺损是肿瘤快速增长和活性代谢的结果,具有较强的侵袭力。当乳腺癌肿瘤有较强侵袭力时,其突破导管、腺泡、淋巴管的能力也就越强,发生转移的风险也就更大。因此超声造影出现穿支血管和灌注缺损征象时应当重视。
综上所述,乳腺癌超声造影部分增强特征与ER、HER-2、Ki-67及腋窝淋巴结转移具有一定的相关性,可以对乳腺癌患者的精准诊断及个性化治疗提供一定的参考依据。但是本研究也具有一定的局限性,对于超声造影增强特征的判断有一定的主观性,可能造成一些误差,有待于进一步完善标准并做深入研究。

