特发性黄斑前膜术前眼底荧光素血管造影的临床研究
宋殊琪 吴真真 黄 蒂 李晓娟 姚 毅
1 武警北京总队医院眼科,北京市 100027; 2 解放军总医院眼科
黄斑前膜(也被称为黄斑部视网膜前纤维增生症)是一种存在于黄斑部视网膜内界膜和黄斑部玻璃体膜两个主要临界层面之间的黄斑玻璃纸样改变。导致黄斑前膜的发病原因复杂且多样,而目前临床大多数被认为是病因不确切的特发性黄斑前膜(Idiopathic macular epiretinal membranes,IMEM),作为有效治疗手段的玻璃体切除联合膜剥离手术在该疾病的早期诊治中已经得到了广泛的研究和推广应用。然而常规检查方法在医学研究中对手术治疗效果的分析仍然缺乏一个定量、客观的依据与标准。随着当代医学眼底疾病检测和治疗技术的不断进步和发展,眼底荧光素血管造影技术被普遍认为是眼底疾病治疗和诊断的一个金标准,使得目前在眼科医学领域进行疗效检测的方法和手段越来越精准[1]。眼底荧光素血管造影(Fundus fluorescein angiography,FFA)作为一种个体化的检查方法,有助于及早发现黄斑前膜毛细血管渗漏以及黄斑区域的细微病变,对IMEM的诊断和术前治疗效果评估具有重要的研究和临床意义。现对我院32例(32只眼)特发性黄斑前膜患者行玻璃体切除联合黄斑前膜剥离手术前行FFA检查情况及相关临床结果和数据进行回顾性分析,现将检查报告并总结如下。
1 资料和方法
1.1 一般资料 回顾性分析研究2018年1月—2019年6月确诊和接受治疗的特发性黄斑前膜疾病患者32例(32眼),男13例,女19例,年龄42~77岁,平均年龄(64.0±7.8)岁,左眼18例,右眼14例。排除由于视网膜血管系统疾病、眼球视网膜外伤出血、葡萄膜炎症以及其他原因导致需要进行视网膜激光光凝术引起的黄斑前膜[2]。所选患者均对本次课题研究内容表示愿意积极配合。
1.2 术前常规检查 (1)所有IMEM患者的眼部常规术前检查主要项目包括视力、裂隙灯、直接或间接眼底镜、眼底照相、FFA等。(2)FFA检查:眼底荧光素血管造影检查主要采用海德堡Spectralis HRA。造影前全部受检者双眼用复方托吡卡胺滴眼液进行散瞳,拍摄50°的眼底彩色图像以及无赤光眼底对比彩色图像。再于肘前静脉缓慢地注射1∶2 000荧光素钠稀释液,观察20min。若对荧光素无任何过敏或不适反应,则快速静脉注射10%荧光素钠3ml(5s内),按下眼底照相荧光计时拍片按钮,应用快速眼底荧光血管造影仪进行眼底照相及计时荧光拍片,并进行录像记录。
1.3 手术方法 采用三通道27G玻璃体切除术,切除中轴部玻璃体,采用27G眼内膜镊行黄斑前膜撕除,其中10只眼采用术前配置好的吲哚青(Indocyanine green,ICG)进行染色,利用内界膜镊围绕黄斑区环形撕除黄斑内界膜,范围主要局限于上下血管弓边缘,2~3个视盘直径(PD)大小。术终眼内填充消毒空气,球内注入地塞米松庆大霉素合剂1mg。术后1、3、6个月复诊。
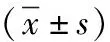
2 结果
2.1 FFA检查 依据术前IMEM在FFA下的特点将IMEM分为早期:共9眼,FFA图像分析结果显示眼底后极部颞侧上下血管弓靠拢,黄斑无血管区垂直径缩小,可发生移位,静脉期黄斑区视网膜表面可见黄斑增殖膜着染,未见荧光素渗漏(图1~2)。中期:共12眼,病变明显进展者黄斑附近视网膜血管扭曲、扩张并向视网膜前膜收缩、中心移位,黄斑区表面可见明显的荧光素着染,视网膜周边部血管未见明显荧光素着染及渗漏(图3), 晚期:共11眼,静脉期黄斑区视网膜表面可见明显的增殖膜着染,视网膜周边部血管出现荧光素渗漏,在增殖膜收缩中心可出现无灌注区(图4)。严重时眼底造影后期可见囊样黄斑水肿。

图1 黄斑部颞侧上、下血管弓靠拢

图2 黄斑无血管区垂直经缩小,中心凹移位

图3 黄斑部血管扭曲,中心凹移位

图4 黄斑区荧光素渗漏
2.2 视力 手术治疗前依据患者的FFA图像将IMEM患者病程分为三期,随着患者病程的发展,黄斑前膜牵拉中心凹形态改变越明显。从表1可知,各期患者术前、术后的LogMAR BCVA整体比较差异均有统计学意义(P<0.01)。各期患者术前及术后的LogMAR BCVA随着患者分期的递进而明显增加,整体比较差异均有统计学意义(P<0.05)。这表明分期越晚,患者术后视力改善效果越差。其中特发性黄斑前膜中期患者术前术后的LogMAR BCVA差异性比值最高,说明中期患者BCVA术后的改善程度最大。

表1 术前、术后各期特发性黄斑前膜患者LogMAR BCVA比较
3 讨论
黄斑前膜是一种可能会导致患者视力丧失与视物变形的常见黄斑部疾病。80%的患者被诊断为具有特发性,属于与年龄增长密切关联的视网膜增生性疾病,其临床表现主要是黄斑部视网膜前膜形成以及其收缩造成的继发性。目前药物治疗的效果不明显,随着微创治疗技术的进步,27G微创玻璃体切割术在眼科临床玻璃体手术领域中的应用研究和推广越来越多,其最大的技术优势就是手术切口更小,手术持续时间更短,并发症更少,术后恢复也更快[3-6]。而IMEM微创手术指征和时机选择目前尚无统一的标准。临床上当对患眼的视功能没有或仅有较小影响时,无须采用微创手术方法来进行治疗。当前膜进行性发展收缩引起视网膜皱缩,使黄斑中心凹异位、视网膜血管出现渗漏,导致囊样黄斑水肿,视网膜神经上皮和视网膜色素上皮脱离;或前膜较致密,覆盖和遮挡整个黄斑部,导致患眼视功能明显障碍时,手术去除此膜,解除牵引,可以达到恢复或部分恢复视功能的目的。
眼底荧光素血管造影检查技术是目前医学界在进行眼底疾病诊断上较为先进的一种诊疗手段,能有效提高眼底病变的临床确诊率,利于及时拟定正确的临床诊疗方案[7]。该项检查将荧光素钠直接注入人体随血液循环到达眼底,由于血液中荧光素钠分子不能通过正常的视网膜血管内皮细胞间连接复合体以及周围色素上皮细胞间紧密连接,所以其在眼底循环状态可直接反映视网膜血管及周围色素上皮层所发生的各种生理病理改变,把形态学上的这种静态观察转变为血液循环动力学上动态观察,增加了对视网膜黄斑部病变的认识和了解,甚至可以对视网膜前膜病变相关的旁中心凹毛细血管床内的血液循环速率进行定量分析[8-9],在进行手术去除视网膜前膜之前,旁中心凹毛细血管床内的微循环速率是降低的;倘若去除了视网膜前膜,可以直接使旁中心凹循环速率有效恢复。目前有大量研究结果表明术前视网膜内囊样改变是术后3个月出现视网膜内囊样改变的唯一危险因素。而这种改变往往会导致手术的风险增加而好处大大减少。因此术前眼底荧光素血管造影为IMEM的诊断和治疗决策提供了客观重要的科学依据,对手术的判断和预后有积极的指导性和临床意义[10-12]。
本项研究主要运用FFA对特发性黄斑前膜患者术前眼底局部图像资料数据进行客观分析,建立全新的特发性黄斑前膜分期方法。通过研究分析患者术前、术后BCVA的变化情况,发现随着患者病程的进展,分期的递增,患者术前的BCVA越差,符合特发性黄斑前膜的临床表现和疾病进展。因此我们普遍认为这种基于FFA图像的特发性黄斑前膜分期法实际上是可行的。然而正确选择手术干预时机仍然是一直以来困扰我们的问题,本研究结果表明,在特发性黄斑前膜中期开始手术干预,患者可以获得最佳的视功能好转机会,BCVA的改善程度最明显。过早或过晚的手术虽然在一定程度上也能有效改善患者视功能,但效果远远不及中期。早期患者仍然具有较好的视力,视网膜组织和血管功能尚好,贸然进行手术极可能会破坏黄斑细微结构,所以处于早期的患者建议适当延长其观察时间,定期进行复查,若疾病进一步发展至中期就应及时手术干预。对大多数病例来说,牵拉的去除可以有效消除黄斑水肿。不过,有一些早期病例报道,因为牵拉已经造成患者视网膜组织和血管系统永久性的结构和功能改变,渗漏和水肿等情况会继续导致术后的视功能障碍。因此,术前进行荧光素血管造影检查能够帮助我们判断哪些患者从手术中可能获得更多收益[13-14]。
另外由于造影剂特殊的药理性质,使用后会直接导致检查者出现恶心、呕吐、晕厥及局部皮肤瘙痒等多种不适的体验。本文主张通过采用柔情护理模式,有效地缓解检查者的焦虑、抑郁情绪,降低不良反应的发生率[15-16]。
综上所述,基于FFA的特发性黄斑前膜分期法可以动态观察特发性黄斑前膜的病程和临床进展,能够为广大临床医生提供客观、有效的黄斑部疾病信息,有助于特发性黄斑前膜手术时机的正确选择,从而减轻对患者视功能的影响及损害。由于本研究样本数目相对较少,在临床上的应用效果仍有待进一步评估。
(本文通信作者:姚毅)

