微创小切口与开放“L”切口治疗SandersⅡ、Ⅲ型跟骨骨折的效果比较
陈建松
厦门大学附属福州第二医院创伤骨科,福建福州 350007
跟骨骨折目前仍然是创伤骨科医生最具挑战性的临床问题之一。跟骨骨折约占全身骨折的2%,其中关节内骨折移位占60%~75%[1]。跟骨骨折后跟骨形态发生严重变化,主要包括关节面塌陷后Bohler 角角度、Gissane 角角度变化;跟骨高度及宽度变化;跟骨内外翻等。非手术治疗跟骨关节内移位塌陷骨折较难达到可靠的复位,容易发生骨折畸形愈合和距下关节炎,相反,切开复位内固定能有效恢复距下关节面和跟骨的解剖形态,根据骨折的特点,可选用克氏针、拉力螺钉和钢板作为内固定材料[2-3]。钢板可以支撑粉碎性骨折、塌陷关节面及植入骨。而且采用薄型外侧锁定钢板,既保证了固定强度,又减少了软组织干扰的程度。因此,临床上广泛采用切开复位钢板内固定治疗跟骨关节内骨折。然而,钢板固定需要相对较大的切口和广泛的软组织解剖,这增加了术后并发症的风险,如切口皮瓣坏死和切口感染[4-6]。因此,本研究对小切口复位,内固定是否能减少Sanders Ⅱ、Ⅲ跟骨骨折术后软组织并发症的发生率和提高患者满意度进行了回顾性分析。
1 资料与方法
1.1 一般资料
回顾性选取2015年10月至2018年2月福州市第二医院创伤骨科收治86 例跟骨骨折患者作为研究对象,按照手术方式分为微创组(42 例)和开放组(44 例),微创组中,男24 例,女18 例;年龄22~60岁,平均(35.68±7.93)岁;跟骨骨折部位:左侧19 例,右侧18 例,双侧5 例;分型:SandersⅡ型22 例,Ⅲ型20例;开放组中,男25 例,女19 例;年龄21~55 岁,平均(33.75±8.12)岁;跟骨骨折部位:左侧20 例,右侧21例,双侧3 例;分型:SandersⅡ型23 例,Ⅲ型21 例。两组患者性别、年龄、疾病部位等一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者知情同意本研究并签署知情同意书,本研究已经医院医学伦理委员会审核批准。
1.2 纳入及排除标准
纳入标准: ①外伤致单侧或双侧闭合性跟骨骨折,受伤至就诊时长<2 周者;②术前CT 明确Sanders分型为Ⅱ、Ⅲ型[7]者。
排除标准:①陈旧性骨折或既往手术史影响踝关节功能者;②开放性骨折或合并局部皮肤脱套伤,明显骨外露者;③病理性骨折者;④合并严重心肺功能不全、血液疾病、糖尿病等基础疾病者;⑤患有严重骨质疏松、 慢性消耗性疾病等影响骨折及切口愈合者;⑥年龄<16 岁或>80 岁者。
1.3 方法
两组患者手术操作均由同一组医师配合完成。
微创组:气管插管全麻后取侧卧位,于大腿上1/3处绑止血带。取外踝尖下1 cm 至第4 跖骨基底部长约5 cm 的弧形切口,锐性切开皮肤及皮下组织,保留皮瓣完整结构,显露跟骨外侧壁,注意保护腓骨长短肌腱及腓肠神经足背分支,利用骨剥沿着跟骨表面剥离软组织,显露距下关节面,由外侧往内侧在跟骨结节处横向钻入1 枚3.5 mm 克氏针,由助手进行牵引,经皮复位跟骨长度并同时矫正跟骨结节内翻或外翻畸形。同时利用小骨剥或者骨刀对关节面塌陷骨折块进行撬拨复位,在透视下复位满意后,用2 枚1.5 mm克氏针临时固定内外侧骨折块,以维持关节面的平整,恢复跟骨高度及Gissane 角角度。随后在跟骨结节处钻入2 枚克氏针,直至跟骰关节面,维持跟骨长度及Bohler 角角度。对于SandersⅡ型可用单纯空心拉力螺钉内固定,Sanders Ⅲ型骨折则采用空心钉联合小钢板内固定,逐层缝合切口,加压包扎,可不放置引流管。术后常规应用脱水消肿、护胃、预防感染等治疗,常规换药,指导患者功能锻炼。
开放组:采用传统跟骨外侧L 形入路。取自外踝上3 cm 与跟腱之间至跟骨体中部再向前至第5 跖骨基底部,大小约10 cm。全层切开皮瓣直达跟骨骨膜表面,注意保护腓肠神经及腓骨长短肌。利用3 枚克氏针钻入腓骨、距骨及骰骨向皮瓣侧折弯,完全显露术野,直接暴露整个跟骨外侧壁和距下关节面。C 臂侧位、Broden 位透视下精确复位距下关节面后,如有跟骨内大面积骨缺损,则应用同种异体骨移植修复跟骨缺损。在C 臂跟骨轴位透视下纠正内翻畸形,恢复跟骨宽度,使用跟骨解剖钢板和螺钉进行坚强固定。术后应预防感染、脱水消肿,抬高患肢。
两组患者随访时间均为8 个月。
1.4 观察指标及评价标准
记录并比较两组患者手术时间、术中出血量及住院天数,术后2 周、3 个月及8 个月视觉模拟评分法[4](visual analog scale,VAS)评分;术前及术后8 个月Bohler角角度[8]、Gissane 角角度[8];术后并发症发生情况及术后8 个月Maryland 足部评分[8](maryland foot score,MFS)优良率。优良率=(优+良)例数/总例数×100%。
VAS 评分共10 分,0 分为无痛;1~3 分为有轻微的疼痛,能忍受;4~6 分为患者疼痛并影响睡眠,尚能忍受;7~10 分为患者有渐强烈的疼痛,疼痛难忍。
Bohler 角又称跟骨结节角,是跟骨结节上缘(跟骨结节与跟骨后关节突的连线)与跟距关节面(跟骨前后关节突连线)形成的夹角,正常角度25°~45°;Gissane 角又称跟骨“十字交叉”角,是跟骨前关节面延长线与跟距后关节面延长线形成的夹角,正常角度120°~140°。
MFS 评分从疼痛、行走距离、外观、踝关节活动度、踝关节稳定性、支撑工具、跛行、穿鞋、上下楼梯和地形要求10 个方面进行患者术后足部功能恢复情况评分,每项10 分,满分为100 分。90~100 分为优,75~89 分为良,50~74 分为可,50 分以下为差。
1.5 统计学方法
采用SPSS 22.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术时间、术中出血量与住院天数的比较
微创组手术时间、术中出血量及住院天数均少于开放组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者手术时间、术中出血量与住院天数的比较(±s)
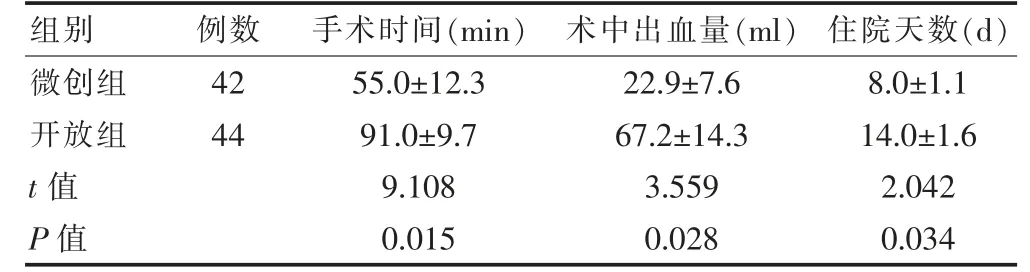
表1 两组患者手术时间、术中出血量与住院天数的比较(±s)
组别 例数 手术时间(min) 术中出血量(ml) 住院天数(d)微创组开放组t 值P 值42 44 55.0±12.3 91.0±9.7 9.108 0.015 22.9±7.6 67.2±14.3 3.559 0.028 8.0±1.1 14.0±1.6 2.042 0.034
2.2 两组患者并发症发生情况的比较
两组均未发生内固定物松动/断裂; 微创组术后并发症总发生率低于开放组,差异有统计学意义(P<0.05)(表2)。
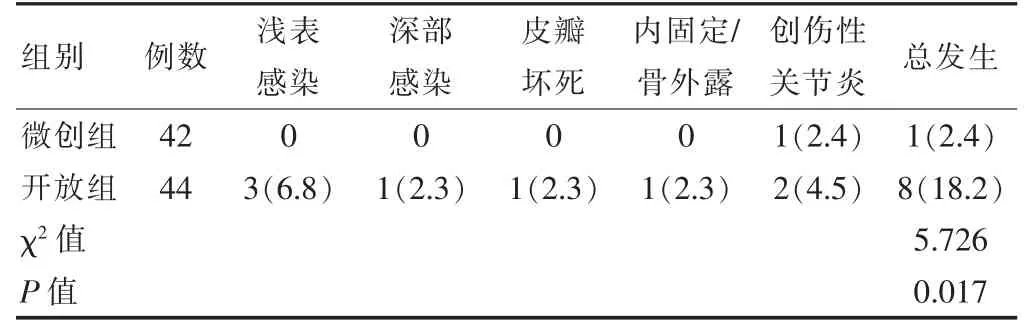
表2 两组患者并发症发生情况的比较[n(%)]
2.3 两组患者手术前后VAS 评分的比较
两组患者术前的VAS 评分比较,差异无统计学意义(P>0.05);微创组术后2 周及3 个月时VAS 评分低于开放组,差异有统计学意义(P<0.05);两组患者术后8 个月VAS 评分比较,差异无统计学意义(P>0.05);两组患者术后3 个月及8 个月的VAS 评分低于本组术后2 周,差异有统计学意义(P<0.05)(表3)。
表3 两组患者手术前后VAS 评分的比较(分,±s)
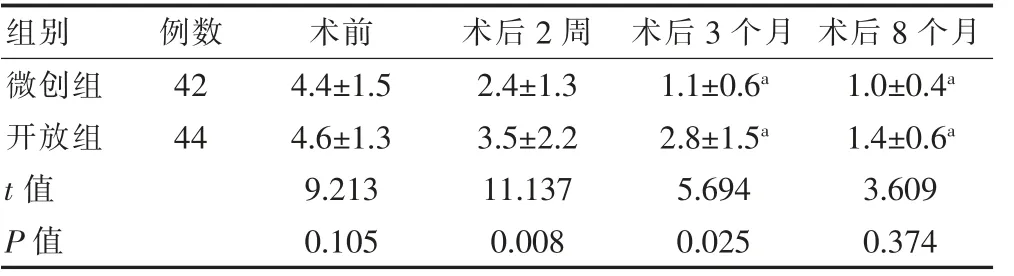
表3 两组患者手术前后VAS 评分的比较(分,±s)
与本组术后2 周比较,aP<0.05
?
2.4 两组患者术前及术后8 个月Bohler 角角度及Gissane 角角度的比较
两组患者术前Bohler 角角度及Gissane 角角度比较,差异无统计学意义(P>0.05);两组患者术后8 个月Bohler 角角度及Gissane 角角度均大于本组术前,差异有统计学意义(P<0.05);两组患者术后8个月Bohler 角角度及Gissane 角角度比较,差异无统计学意义(P>0.05)(表4)。
表4 两组患者术前及术后8 个月Bohler 角角度、Gissane 角角度的比较(°,±s)

表4 两组患者术前及术后8 个月Bohler 角角度、Gissane 角角度的比较(°,±s)
与本组术前比较,aP<0.05
组别 Bohler 角 Gissane 角微创组(n=42)术前术后8 个月开放组(n=44)术前术后8 个月17.2±4.1 29.5±6.7a 102.3±9.1 129.8±3.2a t 两组术前比较值P 两组术前比较值t 两组术后8 个月比较值P 两组术后8 个月比较值18.3±6.5 31.8±5.3a 0.738 0.412 0.382 0.539 98.4±10.6 135.1±5.7a 1.103 0.298 2.149 0.773
2.5 两组患者术后8 个月MFS 评分的比较
微创组末次随访MFS 优良率为90.0%(37/42),高于开放组的57.0%%(25/44),差异有统计学意义(χ2=10.448,P=0.001)。
3 讨论
随着近几年不断的创新及实践,微创复位内固定逐渐成为跟骨骨折治疗的新思路,在临床实践中,软组织状况差、 开放手术禁忌证和部分跟骨骨折类型(Sanders Ⅱ型和Ⅲ型) 的患者可采用微创手术治疗。微创手术技术包括经皮复位克氏针内固定、经跗骨窦小切口钢板内固定及髓内钉固定等[9-12]。这些微创手术具有降低软组织并发症发生率的优点,因而对某些类型的跟骨骨折提供了比传统切开复位内固定更好的治疗效果。Bacaks1z 等[13]通过生物力学研究发现用经皮螺钉固定Sanders Ⅱ型骨折取得了良好的稳定效果。在另一项研究中,Baca 等[14]报道了114 例跟骨骨折患者 (7 例SandersⅡ型,76 例Sanders Ⅲ型和31 例Sanders Ⅳ型)通过经皮复位内固定治疗后其足部功能恢复良好,在没有解剖复位的情况下,确保了关节内骨折的关节面平整、将凹陷的关节内骨折块撬拨复位,并获得良好的中期疗效。
目前许多足踝外科专家共识认为在保证坚强内固定的同时,早期患肢功能锻炼(踝泵运动及负重)及减少术后切口相关并发症(切口感染、坏死、内固定/骨外露)同样是治疗跟骨骨折的两个关键点。本研究结果显示,微创组患者住院时间短于开放组(P<0.05),切口并发症总发生率低于开放组(P<0.05)。在影像学结果方面,本研究中微创组术后末次随访Bohler 角角度及Gissane 角角度大于本组术前(P<0.05),微创组并发症发生率少于开放组(P<0.05),充分体现了微创手术的优势。术后切口并发症的发生与伤肢肿胀有一定关系,而微创手术对局部肿胀程度的要求并不高,多数患者经过脱水消肿治疗4~5 d 即可行手术治疗,大大缩短了患者的治疗周期。本研究结果中,微创组末次随访MFS 优良率高于开放组(P<0.05),与Mesregah 等[15]报道应用跗骨窦切口治疗44 例跟骨骨折患者(包括26 例SandersⅡ型和18 例Sanders Ⅲ型),平均随访3.4年,MFS 评分优良率为85%及马超等[16]采用跗骨窦小切口结合空心拉力螺钉或小钢板内固定治疗30 例闭合性跟骨骨折(sanderⅡ、Ⅲ型)患者,术后末次随访所有患者Bohler 角角度、Gissane 角角度、 跟骨宽度和高度及Maryland 足部功能评分均得到明显改善的两项研究相符。提示只要切口选择的好,同样可以清晰地显露关节面,对塌陷及关节面的平整进行满意的恢复。
综上所述,微创小切口结合内固定具有创伤小、出血少、恢复快、并发症少等优点,是治疗Sanders Ⅱ、Ⅲ型跟骨骨折的一种安全、有效微创术式,值得临床推荐。但本研究存在病例数偏少,随访时间较短,双跟骨骨折患者未纳入研究范围,Bohler 角及Gissane 角角度的侧量存在人为测量偏差等不足,需要在今后的研究中做出改善。

