足月妊娠胎膜早破对妊娠结局的影响
张伟琴


摘要:目的:分析足月胎膜早破产妇相关因素及对母婴结局的影响。方法:选取我院近一年来(2020年11月~2021年10月)收治的27例足月胎膜早破产妇孕妇设为胎膜早破组,另选同期的26例正常分娩产妇设为健康组,评测两组孕妇指标分布情况、分娩方式、妊娠相关危险因素和母婴结局情况并进行组间对比。结果:胎膜早破组中存在引产流产史者8例、妊娠高血压综合征6例、性生活頻繁者7例、阴道炎宫颈炎史10例、糖尿病6例,健康组中存在引产流产史者1例、妊娠高血压综合征1例、性生活频繁者1例、阴道炎宫颈炎史2例、糖尿病0例,两组受试者在引产流产史等指标方面比较数据差异具有统计学意义(P<0.05);胎膜早破组胎位异常7例、巨大儿6例、瘢痕子宫5例、多胎妊娠3例、双胎妊娠2例,健康组仅出现1例胎位异常,无瘢痕子宫、双胎妊娠和多胎妊娠、巨大儿,两组受试者在胎位异常等指标方面比较数据差异具有统计学意义(P<0.05);胎膜早破组分娩方式为:5例阴道助产、5例阴道顺产,另外17例患者为剖宫产,健康组分娩方式为:10例剖宫产,16例阴道顺产,无阴道助者,两组受试者在分娩方式方面比较数据差异具有统计学意义(P<0.05);胎膜早破组出现22例并发症,并发症发生率为81.48%,健康组出现2例并发症,并发症发生率为7.69%,胎膜早破组并发症发生率明显低于健康组(P<0.05)。结论:足月胎膜早破产妇比健康孕产妇存在更多的危险因素,临床应及时进行分析,从而根据具体情况采取有效的措施进行干预,改善母婴结局。
关键词:足月胎膜早破;母婴结局;影响
【中图分类号】R714.12 【文献标识码】A 【文章编号】1673-9026(2022)03--02
胎膜早破是临床上的多发症状,主要是指孕产妇在分娩前胎膜自然破裂,该病症属于孕产妇在围产期的妊娠并发症中发生率较高的类型,可引起早产、及多种新生儿并发症,严重者甚至导致围生儿死亡,因此,掌握胎膜早破相关危险因素并及时采取有效干预措施至关重要[1]。国外相关研究报道称,胎膜早破具有较高的发生率,其定义为临产前胎膜的自发性破裂情况,胎膜早破会造成羊水外漏,从而导致了胎儿在宫内羊水量减少后影响母婴临床安全,另一方面,还有其它多种因素也会造成母婴不良妊娠结局风险,因此临床人员应早期了解风险因素类型,从而及早采取有效的应对措施,保障母婴健康和生命安全[2]。为进一步分析足月胎膜早破产妇相关因素及对母婴结局的影响,本文选取了我院近一年来(2020年11月~2021年10月)收治的27例足月胎膜早破产妇孕妇和同期的26例正常分娩产妇进行临床研究,现报告如下。
1资料与方法
1.1 一般资料
选取我院近一年来(2020年11月~2021年10月)收治的27例足月胎膜早破产妇孕妇设为胎膜早破组,另选同期的26例正常分娩产妇设为健康组,足月胎膜早破诊断标准:孕周为28周~37周;阴道涂片检查表明存在羊齿植物叶状结晶;无临产征兆;孕妇阴道流出大量的液体,阴道窥器检查显示羊水从宫口流出或阴道后窟窿处有羊水积聚;阴道液pH 值>6.5;按月经史、宫高测量、早孕检查、早期和中期B超检查准确估计孕周。胎膜早破组中年龄最小20岁,最大40岁,平均年龄(28.68±2.45)岁,孕周38周-40周,平均孕周(39.11±0.45)周,其中有17例为初产妇,另外10例为经产妇;健康组年龄最小21岁,最大40岁,平均年龄(29.81±6.42)岁,孕周38周-41周,平均孕周(39.74±0.48)周,其中有16例为初产妇,另外10例为经产妇,两组孕妇一般资料比较具有可比性(P>0.05)。
1.2 方法
收集整理产妇的所有资料,并对两组产妇的引产流产史、性生活、糖尿病、阴道炎宫颈炎史、妊娠高血压综合征等临床指标进行统计分析,并分析产妇的胎位异常、巨大儿、瘢痕子宫、双胎和多胎妊娠等妊娠相关因素,统计分娩方式以及绒毛膜羊膜炎、产褥感染、围生儿死亡、产后出血、新生儿窒息、新生儿肺炎等母婴结局情况,并对两组孕妇以上情况进行组间对比。
1.3 统计学方法
采用SPSS22.0软件对本次研究相关数据进行分析和处理,采用样本t检验计数资料(指标包括患者的年龄、孕周等),以卡方χ2检验计量资料(指标包括患者的危险因素、分娩结局等),P<0.05时提示数据差异具有统计学意义。
2 结果
2.1两组孕妇的临床指标对比
胎膜早破组中存在引产流产史者8例、妊娠高血压综合征6例、性生活频繁者7例、阴道炎宫颈炎史10例、糖尿病6例,健康组中存在引产流产史者1例、妊娠高血压综合征1例、性生活频繁者1例、阴道炎宫颈炎史2例、糖尿病0例,两组受试者在引产流产史等指标方面比较数据差异具有统计学意义(P<0.05)。
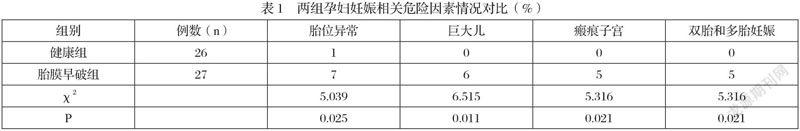
2.2两组孕妇妊娠相关危险因素情况对比
两组受试者在胎位异常等指标方面比较数据差异具有统计学意义(P<0.05),见表1。
2.3两组孕妇的分娩方式对比
两组受试者在分娩方式方面比较数据差异具有统计学意义(P<0.05),见表2。
2.4两组孕妇、新生儿的并发症发生情况对比
胎膜早破组出现22例并发症,并发症发生率为81.48%,健康组出现2例并发症,并发症发生率为7.69%,胎膜早破组并发症发生率明显低于健康组(P<0.05),见表3。
3 讨论
足月胎膜早破是指妊娠超过 37周在临产前的胎膜早破,在临床妇产科的发生率较高,属于一类常见的产科并发症,胎膜早破的后果是增加了难产、产褥感染等后果,程度严重时也可能造成胎盘早剥,从而造成了胎儿窘迫发生,影响到母婴健康和生命安全[3]。对于胎膜早破的干预,临床应合理掌握时机,一旦胎膜破裂发生超过一天,则很容易引发宫内感染以及多种产后并发症,因此较多研究者认为在胎膜早破24小时内及时干预[4]。
研究表明,胎膜是一个包裹胎儿的密闭环境,主要由绒毛膜、羊膜等构成,其作用主要是作为屏障,保护胎儿的生长发育,同时能够发挥一定的呼吸、营养、排泄效果,而当外部及内部环境发生变化以及其它某些异常因素引起胎膜弹性及张力发生改变,便会造成胎膜难以承受羊膜腔内压力,从而导致了胎膜在临产前破裂,即胎膜早破[5]。大量的研究表明,胎膜早破发病机制的复杂度较高,目前临床上对此并无明确的定论[6]。
國外相关报道称,胎膜早破的发生率较高,临床根据胎膜破裂的时间,把胎膜早破分成两种:足月胎膜早破与为足月胎膜早破,胎膜早破时间在37周以内则为未足月胎膜早破,胎膜早破时间在37周以后则为足月胎膜早破。在胎膜早破发生以后,会丧失原本完整胎膜的屏障作用,病菌开始逐步入侵,从生殖道经宫腔进入母体血液循环,从而引起其它多种并发症出现,所以,了解胎膜早破的影响因素及早采取有效干预措施对于保障母婴健康具有非常重要的作用[7]。
目前临床对引发胎膜早破的原因还没有明确的定论,众多临床资料表明,可能与感染、自爆因子、胎膜病变等因素有一定的关系,尤其是感染[8]。一旦孕产妇出现胎膜破裂,容易引起羊水外流,造成母体宫内感染,引起宫缩乏力甚至难产等不良结局。同时,众多临床研究者表明,胎膜早破也是造成难产的主要原因,因此,一旦孕产妇发生胎膜早破则提示难产发生的风险较高,医护人员需要提高重视[9]。本次研究结果显示,胎膜早破组引产流产史、妊娠高血压综合征、性生活分布率、阴道炎宫颈炎史、糖尿病比率明显比健康组更高,组间比较具有显著差异(P<0.05),由此表明,阴道炎宫颈炎史、妊娠高血压综合征、引产流产史、性生活分布率、糖尿病会增加胎膜早破的发生率,分析其原因,一旦孕产妇出现糖尿病、高血压之后便容易出现宫内感染,并进一步导致母体营养失去平衡,进而引起胎膜早破;此外,阴道炎宫颈炎史和性交频率过高,容易制造更多的病原菌,病原菌从阴道生产水解酶,造成细胞外基质降低,大大增加胎膜脆性,并导致胎膜早破发生;除此之外,本研究结果显示胎膜早破组胎位异常、双胎和多胎妊娠、瘢痕子宫和巨大儿等比例均显著高于健康组(P<0.05),分析原因可能为:胎位异常容易扩张骨盆以及胎儿先露部位的间隙,增加羊膜腔的压力,造成压力不均,引起胎膜薄弱部位破裂;巨大儿、多胎妊娠、瘢痕子宫都可能增加孕产妇的腹部压力,引起胎膜结构改变,最终引发胎膜破裂。同时,胎膜早破组孕妇的绒毛膜羊膜炎、产褥感染、新生儿肺炎、新生儿窒息发生率均高于健康组孕妇,产后出血则明显比健康组孕妇更多(P<0.05),主要是由于胎膜发生早破之后会造成羊水外流,并引起产妇的羊水量出现下降,使得胎儿宫内窘迫的发病几率增加;与此同时,在孕妇出现胎膜羊水量降低、宫内窘迫后会导致宫缩出现、宫内感染增加,从而产后出血的发生几率显著上升;国外相关报道称,孕妇胎膜破裂时,容易引发羊水污染,增加绒毛膜羊膜炎的发生率,孕妇一旦发生胎膜早破,会大大削弱母体对胎儿的保护功能,同时增加新生儿窒息和肺炎的发生率,严重者可致死。因此,围产期孕产妇应加强相应的检查,预防阴道炎等感染病因,同时在孕期合理用药宫缩抑制剂,适当延长妊娠时间;此外,适量使用糖皮质激素,以加速胎儿肺部的生长发育,减少脑室内出血等相关并发症。
国外相关研究者通过对100例足月胎膜早破产妇进行多因素 Logistic 回归分析显示,试验结果显示,足月胎膜早破发生的独立影响因素包括人工流产/引产在两次以上、生殖道感染、胎位异常;国内一些研究者表明,足月胎膜早破影响因素众多,如人工流产、是否巨大儿、是否有引产史、有无生殖道感染、有无慢性咳嗽、外伤史、性交频繁等,因此对于存在以上情况的孕妇需要加强监护,积极给予针对性措施,避免或减少足月胎膜早破的发生,从而减少对母婴的不良影响[10]。
本文通过对我院收治的27例足月胎膜早破产妇孕妇和同期的26例正常分娩产妇进行对比分析,通过评测两组孕妇指标分布情况、分娩方式、妊娠相关危险因素和母婴结局情况显示,足月胎膜早破产妇危险因素较多,临床应及时进行分析,从而根据具体情况采取有效的措施进行干预,改善母婴结局。
综上所述,足月胎膜早破产妇比健康孕产妇存在更多的危险因素,临床应及时进行分析,从而根据具体情况采取有效的措施进行干预,改善母婴结局。
参考文献:
[1]曹世姣,曾燕玲,叶柳青,潘蕾.生殖道GBS感染与未足月胎膜早破孕妇围生期不良妊娠结局的相关性研究[J].实用妇科内分泌电子杂志,2020,7(31):36-37+55.
[2]雷蕾,罗利平.未足月胎膜早破孕妇阴道菌群微生态分析及抗感染治疗时机对妊娠结局的影响[J].中华实验和临床感染病杂志(电子版),2021,15(02):111-116.
[3]李凌洁,苏静,高海霞,王沛沛,席作明,张广霞.颊粘膜含化米索前列醇在足月胎膜早破孕妇促宫颈成熟中的应用[J].昆明医科大学学报,2020,41(01):96-99.
[4]黄宪霞,刘雪梅,杜升烨,杜波,闫庆新,薛美.母体血内脂素降钙素原及超敏C-反应蛋白水平联合预测胎膜早破合并宫内感染的价值[J].中国妇幼保健,2021,36(21):4928-4930.
[5]段一丁,冀涛,王新彦,郝晓玲,李洪霞.脐血和羊水中TNF-a、G-CSF、MCP-1、S100B蛋白水平检测用于诊断胎膜早破胎儿脑损伤的效果研究[J].分子诊断与治疗杂志,2021,13(10):1607-1610+1614.
[6]薛艳,黄雪梅,柏力丹,门娴,袁明英.血清孕激素受体膜成分1和钙结合蛋白S100A8/9对胎膜早破合并宫内感染的评估价值[J].中华医院感染学杂志,2021,31(20):3186-3190.
[7]符春丽,唐梅,林丽慧,邓森灵,王慧玲.NLRP3通路相关蛋白在胎膜早破孕妇胎膜组织中的表达及其与组织学绒毛膜羊膜炎的关系[J].中华医院感染学杂志,2021,31(16):2502-2506.
[8]高艳杰,龚春桃,汪海霞,却颖睿,蔡红莲.血清β-HCG PCT CRP及分泌物GBS联合检查在预测胎膜早破孕妇并发绒毛膜羊膜炎及新生儿感染的临床价值[J].河北医学,2021,27(06):930-934.
[9]汪洪友,周建波,于蕾,王永芳.胎膜早破孕妇外周血CD_8~+CD_(25)~+FoxP3~+调节性T细胞表达水平对辅助性T细胞1/辅助性T细胞2平衡的影响[J].中国医师进修杂志,2021,44(10):926-930.
[10]张玉梅.乳酸菌阴道胶囊联合利托君对早产胎膜早破孕妇阴道微生态及不良妊娠结局的影响[J].华夏医学,2021,34(03):116-120.
2339500520282

