经腋窝免充气腔镜下甲状腺后入路切除术的效果分析
刘一魁,高嘉良,方大正,沈丰,武伦,周文波
(1.锦州医科大学国药东风总医院研究生培养基地;2.湖北医药学院附属东风医院,湖北 十堰 442002)
甲状腺癌是国内发生率最高的内分泌系统肿瘤之一,近年来呈上升趋势[1]。甲状腺癌的病理分型包括乳头状癌,滤泡状癌,髓样癌,未分化癌,其中尤以有甲状腺乳头状癌(papillary thyroid carcinoma,PTC)最常见。PTC的病理特点包括早期淋巴结转移、多中心性发生等特点,预后一般较好。手术切除联合术后促甲状腺素抑制治疗是治疗甲状腺乳头状癌的核心手段。近年来随着腔镜技术的发展以及人们对术后美学效果要求的不断提升,腔镜手术治疗甲状腺癌逐渐成为患者最青睐的手术方式,在青年患者中尤为显著。腔镜甲状腺手术由来已久,Miccoli[2]等于2000年成功完成了全球第一例甲状腺癌腔镜治疗手术;Bellantone[3]等于2002年借助腔镜技术,第一次对中央区淋巴结成功进行了清扫;韩国的Chung等[4]在2003年首次开展“无充气腋窝入路完全腔镜下甲状腺手术”,2016年浙江省肿瘤医院的郑昌铭教授团队在国内首次开展并改良此技术,并进行全国推广[5]。目前世界范围内腔镜甲状腺手术入路包含全乳晕入路腔镜甲状腺手术、经口腔前庭内镜甲状腺手术、锁骨上窝入路腔镜甲状腺手术等[6]。腔镜甲状腺能够在确保手术切除效果前提下,更多的提高术后美观性[7]。经腋免充气腔镜下甲状腺后入路切除术是一种新兴的全腔镜手术,本研究以在我院接受手术治疗的46例甲状腺乳头状癌患者为研究对象,观察经腋免充气腔镜下甲状腺后入路治疗单侧甲状腺乳头状癌的效果,现报道如下。
1 资料与方法
1.1 临床资料
回顾性分析2019年6月至2021年1月于我院接受治疗的109例单侧PTC患者,根据患者术前意愿,分为经腋免充气腔镜组(46例)和开放组(63例)。腔镜组中男性17例,女性29例,年龄(45.96±5.01)岁。开放组中男性15例,女性48例,年龄(53.43±5.61)岁。所有纳入的病例均行单侧甲状腺腺叶切除+中央区淋巴结清扫。
纳入标准:(1)术前细针穿刺细胞病理学诊断为甲状腺恶性肿瘤;(2)肿瘤直径≤2 cm且超声仅观察到单侧甲状腺腺叶有肿瘤;(3)腔镜组在告知中有转开放术式的风险,本研究通过我院伦理委员会批准,经过患者及家属同意并签署同意书。
排除标准:(1)有腋窝手术史或颈部手术史;(2)术前淋巴结穿刺证实有侧颈区淋巴结转移;(3)侵犯邻近器官如气管、食管;(4)肿瘤位于胸骨后;(5)心肺功能异常不能耐受麻醉,所有患者术前喉镜评估声带功能。
1.2 手术方法
经腋免充气腔镜组:患者入手术室,行心电监护,神经监测仪专用麻醉插管全麻成功后取平卧头偏对侧位,常规术区消毒铺巾。取患侧腋前线至腋中线切口约5 cm,并切口旁做5 mm腔镜辅助口,电刀游离皮瓣,越过锁骨,显露胸锁乳突肌,寻找胸骨头与锁骨头之间的疏松间隙,游离胸锁乳突肌的胸骨头及锁骨头,上界至甲状软骨下缘水平,下界至胸锁乳突肌胸骨头附着处,并用专用拉钩悬吊胸骨头,分离肩胛舌骨肌及带状肌群,注意保护颈内动脉,暴露甲状腺。用无损伤抓钳提起甲状腺,超声刀分离甲状腺外侧至背侧,从甲状腺后方寻找并显露喉返神经至入喉处,全程使用神经检测仪监测喉返神经功能。保留背侧完整甲状旁腺及其血供。显露喉返神经,于喉返神经前方预置小纱布条以减少神经热损伤,探查中央区多个淋巴结,切除气管前筋膜及气管食管间脂肪淋巴组织,止血电极创面止血后,标本送检。在全程显露喉返神经及甲状旁腺的基础上,超声刀游离切除患侧甲状腺腺叶,遵循肿瘤学无瘤原则,标本切除后放入标本袋并从腋窝切口完整取出,将取出的标本立刻寻找有无意外切除的甲状旁腺,若有旁腺,则移植到切口区的胸大肌中,甲状腺标本送检。术中随时调整拉钩位置,已达到最佳的术野暴露。术区未见明显活动性出血,温热无菌蒸馏水冲洗术腔,填充微纤维止血胶原,放置一次性使用术腔负压吸引管引流,经腋下皮肤引出。清点器械纱布无误后可吸收线及皮肤缝合器逐层缝合切口,术后以弹力绷带适当压迫隧道以减少出血并利于皮瓣愈合。患者清醒后安返病房。
开放组:取胸骨上窝上方2 cm沿颈横纹作长约5 cm切口切开皮肤、电刀切开颈阔肌,游离皮瓣,纵行切开颈白线,牵开舌骨下肌群显露双侧甲状腺,神经剥离子分离患侧甲状腺外侧,离断中静脉。沿环甲间隙分离出患侧甲状腺上动、静脉并离断。同法处理甲状腺下动、静脉。于喉返神经上方锐性分离肿瘤组织,沿甲状腺外科被膜外分离甲状腺致气管前方,切除患侧甲状腺及同侧中央区淋巴结。冲洗术区未见活动性出血,填塞微纤维止血胶原于手术创面。放置术腔引流管引流。清点器械纱布无误后,逐层缝合切口。
1.3 统计学方法
应用SPSS 26.0软件进行数据分析,计量资料以均数±标准差表示,采用独立样本t检验,计数资料用%表示,采用χ2/Fisher检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 术后一般情况
患者术后病理均为甲状腺乳头状癌。腔镜组均在完全腔镜下完成,无中转开刀病例,患者对术后切口美学效果满意度高。两组在患者年龄、手术时间及术后第一天引流量上有统计学意义,术中出血量、淋巴结清扫数目差异无统计学意义,见表1。
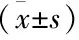
表1 经腋免充气腔镜组与开放组患者临床指标比较
2.2 并发症
腔镜组术后有1位患者发生短暂声音嘶哑,开放组有3位患者发生。两组均无患者发生手足抽搐、口角麻木不适。腔镜组有15名(30.43%)患者发生感觉异常,诉锁骨周围皮肤感觉减退,考虑为锁骨上神经保护不佳引起,该症状对患者术后穿衣、进食、做家务、进行体育锻炼等日常生活活动无明显不良影响,在随后的3~9个月随访中,该15名感觉异常患者症状明显缓解或消失。开放组18名患者诉做吞咽动作时,感觉异常,但不影响进食、饮水。两组总并发症发生率差异无统计学意义,见表2。
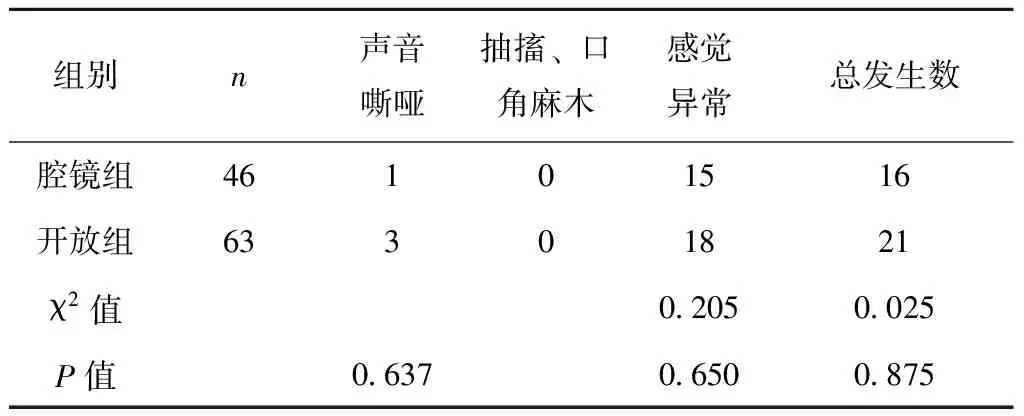
表2 经腋免充气腔镜组与开放组患者临床并发症比较
2.3 两组术后切口满意度比较
腔镜组患者满意度高于开放组,差异有统计学意义[(45/46):(52/63),χ2=10.34,P=0.006],见表3。
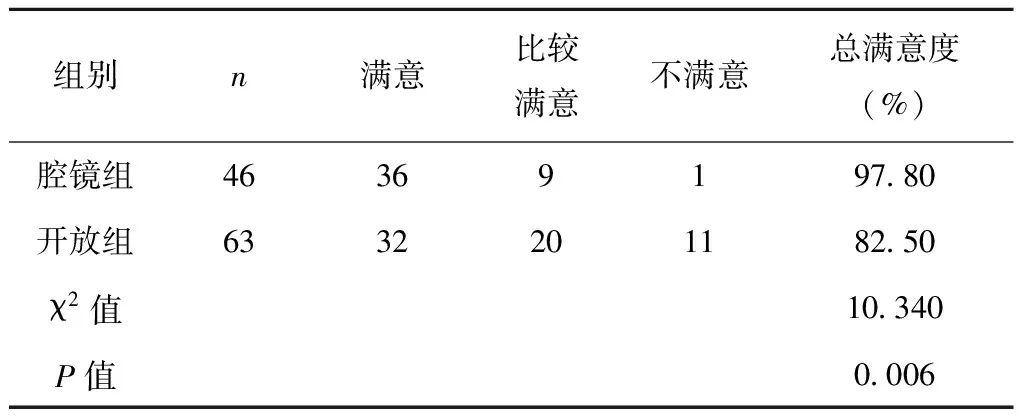
表3 经腋免充气腔镜组与开放组满意度对比
3 讨 论
伴随更加精良的超声设备投入临床使用以及人们对体检的重视,越来越多的年轻人被检查出患有甲状腺结节,并随着进一步的甲状腺细针穿刺细胞学病理检查发现其中一部分患者为甲状腺恶性肿瘤。国内外相关指南指出,为了更好的预后效果,接受手术治疗是必经之路。
喉返神经的保护是手术成功与否的重要参考指标[8-9]。单侧神经损伤会导致患者术后出现声音嘶哑,虽在一定程度上可由对侧喉返神经代偿,但依旧无法恢复到患者原有的声音,使得患者生活质量下降。喉返神经走行于甲状腺背侧的气管食管沟,位置较深,这是导致喉返神经损伤的重要原因之一。研究表明[10-12]腔镜甲状腺手术,可以给术者带来更好的视野、更高的清晰度。该术式从侧方进观察镜,建立好操作腔后,从甲状腺的侧后方开始解剖,在腔镜的优势作用下,该方法可以比较顺利的寻找到喉返神经,在直视喉返神经的前提下,进行患侧甲状腺切除及中央区淋巴结的清扫可以极大减少其被损伤的可能性。尤其是行左侧甲状腺腺叶切除时,对于走行更深的左侧喉返神经而言,该术式带来的优势更加明显,我们的研究中,仅2.17%(1/46)的患者出现术后短暂声音嘶哑的表现。传统的开放式手术会在脖子上留下明显的疤痕,对患者术后的个人形象、生活方式及工作状态都会产生严重影响[13],尤其是年轻患者。我们的研究发现选择腔镜手术的患者平均年龄更小,说明年轻患者对术后的颈部瘢痕更加在意。有研究表明[14],如果治疗后,患处几乎没有可见的疤痕,患者更容易恢复到病前生活状态,达到更高的术后生活质量。该而术式的切口隐匿于腋下,穿着常规的上衣可以起到完全遮挡伤口的作用,可以还给病人一个“无痕颈部”,这使得其备受年轻职场患者的青睐。但对两组患者术后切口满意度的调查结果发现,实际差异并不是很大,考虑一方面原因可能是术前根据患者意愿分组,从而导致没有较高术后美观效果要求患者的评分削弱了腔镜组在这方面的优势;另一方面的原因,工作中发现许多患者是考虑经济方面的原因而选择了开放手术,从而接受了颈部瘢痕,这是值得以后的研究注意的。
同样该术式也存在一些不足。首先,该术式需要建立较长的皮下隧道[15],相比于开放手术,该术式手术时间更长,隧道的建立会引起术后引流液明显增多,延长了拔管的时间,增加了潜在的引流管感染风险。其次,在隧道建立的过程中,虽利用的是人体的皮肤与肌肉间的自然间隙,仍会在分离过程中导致皮肤感觉神经末梢的损伤[16],这与我们的研究一致,我们的研究发现有大约三分之一的患者术后会出现锁骨区皮肤感觉障碍。因为是侧方进观察镜,视野有限,仅适于单侧甲状腺病变,因此在临床应用上具有一定的局限性。
4 结 论
综上所述,与传统开放手术相比,经腋免充气腔镜甲状腺后入路手术是一种将颈部的手术切口转移为隐蔽的腋下切口的术式,既达到了甲状腺癌根治的效果,又维持了术后颈部皮肤的完整、美观,值得临床应用推广。

