不同受孕方式单胎足月新生儿脑成熟度的磁共振研究
温家祥,孙惠苗,杨 洁,李倩云,武艳君,靳 波,杨晓燕
近年来,不孕不育人群逐渐增多,已经成为公众卫生健康问题,通过辅助生殖技术(assisted reproductive technology,ART)出生的新生儿也越来越多,人们越来越关注ART对脑发育的短期和长期影响。本研究通过测量脑室、脑外间隙的宽度及脑成熟度(total maturation score,TMS)[1]评分,对比自然受孕(nature conceived,NC)和ART受孕的新生儿脑成熟度是否存在差异,从而判断ART对新生儿脑发育是否存在影响。
1 资料与方法
1.1 临床资料 本研究为回顾性、单中心研究。选择2018年3月—2021年2月在我院检查的单胎足月新生儿205例,其中,99例为ART子代新生儿,106例为NC孕子代新生儿。纳入标准:①单胎足月新生儿,出生胎龄37~<42周;②磁共振检查于出生后4 d以内完成;③生产过程顺利。排除标准:①合并影响颅脑发育的疾病,例如缺氧缺血性脑病、颅内出血、感染、发育畸形等;②生产过程中存在可能影响脑发育的情况,如胎膜早破、产程延长等;③图像中出现伪影,影响测量或评分。本研究经我院医学伦理委员会批准,所有新生儿父母或法定监护人均签署了知情同意书(批准文号:IRB-KY-2019-001)。
1.2 方法 检查之前,给予新生儿10%水合氯醛1 mL/kg灌肠镇静,待其熟睡后扫描。扫描设备为Philips 3.0T磁共振扫描仪,8通道头部线圈,采集轴位T1WI、T2WI序列[T1WI:重复时间(TR)300 ms,回波时间(TE)10 ms;T2WI:TR 3 000 ms,TE 80 ms,扫描层厚4.0~6.0 mm,层间距1.0 mm]。在T2WI序列分别测量,①侧脑室前角最外端间距(ab)以及同一层面大脑横径(AB);②侧脑室三角区最外端间距(cd)以及同一层面大脑横径(CD);③透明隔间腔宽度(CSP);④丘脑上方生发基质层面测量两额叶之间纵裂中点间的宽度(M)、右额前间隙(R1)、左额前间隙(L1);⑤颞极前方脑外间隙最宽处-右颞前间隙(R2)、左颞前间隙(L2)[2-4]。测量方式磁共振图像见图1。
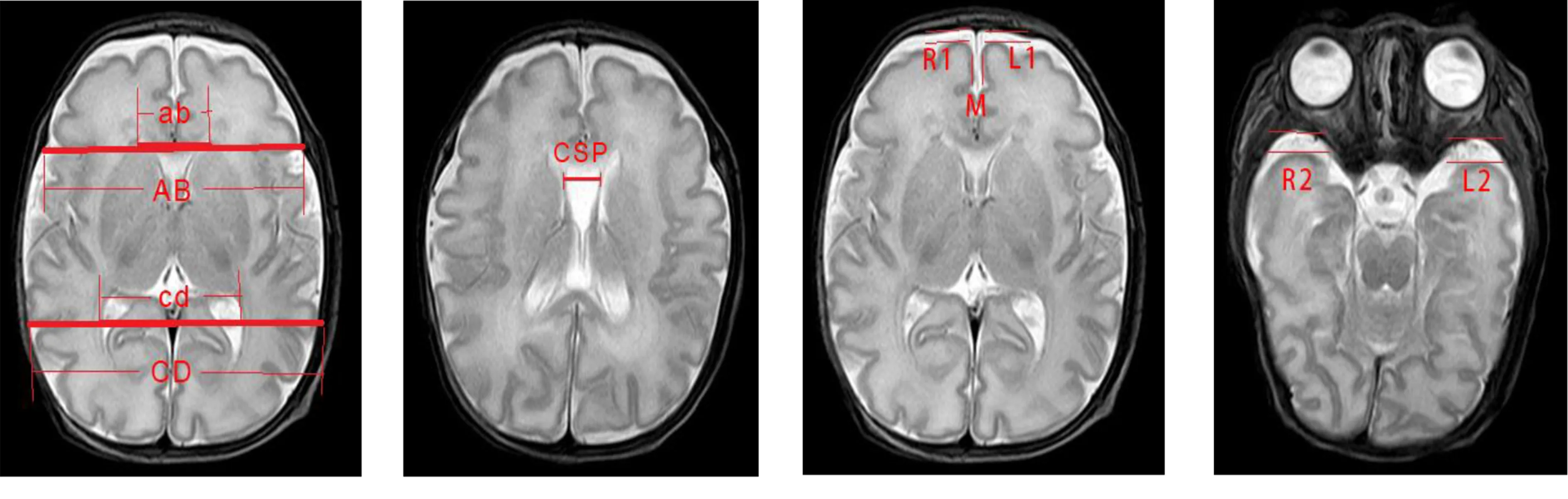
图1 ab、cd、AB、CD、CSP、R1、L1、M、R2、L2测量方法磁共振图像
1.3 统计学处理 采用SPSS 22.0统计软件进行数据分析。采用t检验,当方差齐时,采用已假设方差齐性的检验结果,当方差不齐时,采用未假设方差齐性的检验结果。以P<0.05为差异有统计学意义。
2 结 果
2.1 ART组与NC组性别、胎龄比较 ART组出生胎龄小于NC组,差异有统计学意义(P<0.05)。两组新生儿性别比较,差异无统计学意义(P>0.05)。详见表1。本研究将新生儿按照出生胎龄分成37周、38周、39周、40周、41周5组进行分析,以降低出生胎龄较低对结果的影响。

表1 ART组与NC组性别、胎龄比较
2.2 ART组与NC组ab、cd、AB、CD、CSP、R1、L1、M、R2、L2比较(见表2)
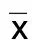
表2 ART组与NC组ab、cd、AB、CD、CSP、R1、L1、M、R2、L2比较(±s)
2.3 脑成熟度评分 在T1WI、T2WI序列进行脑成熟度评分。其中,包括髓鞘化进程(M,7分)、皮层折叠(C,6分)、生发基质(G,4分)、胶质细胞移行带(B,4分)。脑成熟度评分总分=M+C+G+B,由2名10年以上诊断经验的医师进行评分,并取其平均数。脑成熟度评分细则见图3、表3。ART组与NC组皮层折叠比较差异有统计学意义(P<0.01),余3项指标差异无统计学意义(P>0.05),脑成熟度评分总分差异有统计学意义(P=0.039)。

图3 脑成熟度评分磁共振图像

表3 脑成熟度评分细则
3 讨 论
ART技术已经在临床广泛运用,运用ART技术出生的婴儿也越来越多。运用ART技术出生的子代与NC方式相比,双胎、早产等不利情况概率高;并且ART技术本身可能存在一定的风险,ART技术中的部分操作可能会影响滋养细胞的植入和胎盘形成,并且运用ART技术的人群多为高龄产妇,其雌孕激素的水平可能较低,或许会对胎儿的发育产生一定影响[5]。从本研究数据来看,虽然ART组和NC组均为足月新生儿,但是NC组出生胎龄在40周的比例最高;而ART组为37周比例最高,并随着孕周的增加,比例逐渐下降。
在脑发育方面,孕期胎儿脑发育迅速,颅骨、脑成熟度、脑室及脑外间隙的宽度等会发生明显的变化。Fukuyama等[6]提出颅骨与脑发育不平衡学说,颅骨发育早于脑实质发育,从而出现脑外间隙增宽现象。32周以前,脑脊液容积(包括脑室及脑室外脑脊液)随着孕周逐步增加,在32周以后,脑脊液容积开始出现不稳定,有减少,随着孕周的增加总体呈下降的趋势[7]。所以用脑室形态、脑外间隙宽度可以间接评估脑实质发育情况。
AB、CD值为通过脑室前角、三角区水平的大脑颅骨横径,并且为内径。本研究结果显示,两组AB、CD值差异无统计学意义,说明在ART和NC子代单胎足月新生儿中,颅腔横径的发育一致。研究表明,孕周与胎儿颅腔内体积(intracranial cavity volume,ICV)呈线性增长趋势(r=0.97)[7]。所以推测相同孕周ART组与NC组颅腔的容积发育应该是一致的。
ab、cd、CSP均值的测量过程中未体现出明显的差异。两组ab、cd的均值基本一致。CSP仅在37周、39周差异有统计学意义。CSP的形成和闭合是一个生理性的过程,虽然CSP的作用尚不明确,但是其为胎儿脑中线结构发育良好的标志。CSP在20~26周后出现,36~40周左右闭合[8],有研究用超声对比了20~26周ART和NC胎儿CSP的宽度,ART组CSP宽度略低于NC组[9]。然而在晚孕阶段,早产儿或足月儿伴发缺血缺氧性脑损伤者CSP增宽,占85%[10]。本研究所测37~41周组中ART组CSP均值均大于NC组,与以上报道相符。据此推测ART组的CSP发育整体比较晚,表现在出现时间晚和消失时间晚。
脑外间隙指标 L1、R1和L2、R2反映额叶、颞叶的发育情况,本研究结果显示,除41周胎龄新生儿外,两组L1、R1比较差异均无统计学意义,L2、R2比较差异有统计学意义。可能与颞叶的发育速度有关。Kretschmann等[11]认为颞叶在妊娠后期较其他各叶增加更显著,并且这种显著的增加持续至出生后的1~2个月。本研究L2、R2的统计时间正好处在了颞叶发育的最关键时期,所以本次测量所得的L2、R2在ART和NC之间的差异可能是颞叶发育速度不同所致。在测量过程中发现即使在同一组内,无论是ART组还是NC组,L2均大于R2。有学者认为成年人群中颞叶的不对称可能与利手、语言功能相关[12-13]。但也有学者认为颞叶的不对称在新生儿及婴儿期(语言前人群)已经存在[14],这与本研究的发现类似。
在脑成熟度方面,本研究采用Childs等[1]提出的脑成熟度评分量表,包括髓鞘化进程、皮层折叠、生发基质、胶质细胞移行带。本研究结果显示,ART组与NC组皮层折叠差异有统计学意义,余3项指标差异无统计学意义,TMS评分总分差异有统计学意义,所以认为总分的差异多为皮层折叠贡献。这可能与皮层折叠的发生时间有关。有研究表明,在26周前脑体积先增长;而26周后,脑表面积增加明显,表面积的增加主要表现形式为脑沟折叠[15]。
ART子代较NC子代双胎儿、早产、低出生体重、新生儿期入住重症监护室率等较高[16]。新生儿期脑发育在颞叶体积的发育、皮层卷曲方面,ART组稍慢于NC组,具体延迟时间尚不明确。目前对幼儿、学龄期儿童的研究普遍报道了正常的认知、行为、社会情绪和精神运动发展[17-18]。
综上所述,ART出生子代在新生儿期较易遇到早产、低出生体重等不利情况,导致脑发育迟缓,但是除外这些不利因素,ART子代较NC子代发育仍有迟缓。应在新生儿出生后的发育过程中,避免不利因素的持续存在,最大限度降低损伤的不利影响,使新生儿脑发育在后续发育过程中追赶至正常水平。本研究的不足之处:研究过程中脑外间隙等参数需要手动测量,脑成熟度的打分需要主观评定,均存在人为因素;ART子代脑发育具体迟缓时间不能量化。今后应采用图像自动分割软件、机器学习等做进一步阐述。

