康柏西普联合Ex-PRESS青光眼引流器对新生血管性青光眼患者的影响
李剑祥 饶惠英
新生血管性青光眼(neovascular glaucoma,NVG)又称为难治性青光眼[1-2]。有研究表明,NVG治疗的关键在于控制眼压和抑制血管内皮生长因 子(neovascular endothelial growth factor,VEGF)的释放,在手术前行玻璃体腔注射抗VEGF药物,能够加速新生血管的退化、减少液体渗漏,减少术中、术后出血的概率,降低NVG患者眼压[3]。雷珠单抗和康柏西普是现阶段临床上最常用的抗VEGF药物,岳晓丽等[4]研究显示,在药物疗效和安全性方面,雷珠单抗和康柏西普无明显差异,但是康柏西普可作用于多个靶点、半衰期长,疗效维持时间更长,所以康柏西普是更好的选择。近年问世的房水引流的植入术能有效地降低患者眼压,比如Ex-PRESS引流器植入术和Ahmed引流阀,术后并发症少,取得了不错的疗效,在临床上是治疗NVG的常用的手术方式[5-6]。本文旨在比较康柏西普联合Ex-PRESS引流器植入术与康柏西普联合Ahmed引流阀对NVG患者的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月-2021年12月古田县医院及福建省立医院(进修期间)收治的110例120眼NVG患者作为研究对象,纳入标准:(1)符合文献[7]《我国原发性青光眼诊断和治疗专家共识》中NVG的诊断标准;(2)既往未接受过眼部手术治疗;(3)符合植入术手术指征。排除标准:(1)合并其他类型青光眼,比如恶性青光眼、色素性青光眼等;(2)合并眼部其他疾病,比如白内障、角膜炎等;(3)伴有严重心血管疾病、血液系统疾病或者肾功能不全;(4)妊娠期或哺乳期;(5)不配合研究进行或因其他原因中途退出及临床资料不全。其中男54例,女56例;原发病:视网膜中央静脉阻塞35例,增殖性糖尿病视网膜病变45例,眼部缺血综合征20例,葡萄膜炎10例。根据随机投硬币法将患者分为观察组(55例,62眼)和对照组(55例,58眼)。观察组患者中,男26例,女29例,年龄42~79岁,平均(51.2±4.9)岁;术前平均眼压为(44.08±8.90)mmHg。对照组患者中,男28例,女27例,年龄43~77岁,平均(50.8±4.7)岁;术前平均眼压为(44.12±8.87)mmHg。两组患者性别、年龄、术前平均眼压等基础资料比较,差异无统计学意义(P>0.05)。本研究已经医学伦理委员会审核通过,所有患者自愿签署知情同意书。垂直刺入巩膜,缓慢、匀速地注入0.5 mg康柏西普注射液(成都康弘生物科技有限公司,国药准字S20130012)于玻璃体腔内,检查患者光感情况,包扎术眼,术后给予氧氟沙星滴眼液滴眼,每4小时1次,连续3 d。注射后1周,Ex-PRESS青光眼引流器植入治疗:康柏西普注射1周后,待虹膜及前房新生血管消退后,行Ex-PRESS青光眼引流器植入,患者取仰卧位,常规消毒铺巾、贴手术膜,开睑器开眼睑,5-0丝线作透明角膜牵引患者的上直肌,固定其眼球,注射0.5 ml的0.5%布比卡因行球后阻滞麻醉或上方球结膜下麻醉,在角膜缘12:00方向制作一个以穹隆部为基底的结膜瓣,面积6 mm×8 mm,双极电凝止血,分离、暴露巩膜,再基于角膜缘制作一个大小厚度1/3~1/2的板层巩膜瓣,面积 4 mm×5 mm,巩膜床下放置 0.2 g/L 丝裂霉素C(MMC)浸润棉片,2.5 min后取出棉片,用100 ml平衡盐溶液冲洗术区,将26G针头在虹膜平面灰色区域穿刺入前房,然后将Ex-PRESS青光眼引流器润滑,沿该穿刺点推入前房内,用10-0尼龙线缝合结膜瓣及巩膜瓣的双侧和双角。术毕用无菌纱布覆盖包扎术眼,为了预防感染,给予妥布霉素地塞米松滴眼液(齐鲁制药有限公司,国药准字H20020497)滴眼,每4小时1次,2滴/次,连续 5~7 d。
1.2.2 对照组手术步骤 玻璃体腔内注射康柏西普的方法同观察组。Ahmed引流阀植入治疗:麻醉方法和观察组相同,在颞上方角膜缘制作上直肌与外直肌之间的扇形结膜瓣,将眼球筋膜鞘与表层巩膜钝性分离,双极电凝止血,在拟定放置引流盘的区域(赤道后外、上肌之间)放置0.2 g/L丝裂霉素C(MMC)浸润棉片,7 min后取出棉片,用平衡盐溶液彻底冲洗干净,Ahmed阀初始化处理后,用7-0聚丙烯缝线以间断缝合的方法将其固定于角膜缘后
1.2 方法
1.2.1 观察组手术步骤 玻璃体腔内注射康柏西普:均在无菌层流手术室行玻璃体腔内注射康柏西普,患者取平卧位,常规在手术区进行消毒、铺巾,开睑固定,使用0.5%盐酸丙美卡因滴入结膜囊行表面麻醉,用10%聚维酮碘溶液消毒眼周皮肤、眼睑及眼睫毛,开睑器开睑,滴5%聚维酮碘滴眼液,等待90 s,生理盐水冲洗结膜囊,于距角膜缘3.5~4.0 mm避开大血管处,用专用30G针头8~10 mm的巩膜表层处,制作以角膜缘为基底,厚度为1/3~2/3、面积4 mm×5 mm的巩膜瓣,将23G针头在角膜和虹膜之间的移行处,进行前房穿刺,保证针束与虹膜面平行,但不可接触。润滑硅胶引流管并将其进行适当修剪至适合长度,使引流管插进前房2~3 mm深处,用9-0不可吸收线间断缝合结膜瓣和巩膜瓣,各2针。术毕予妥布霉素地塞米松滴眼液滴眼至眼局部炎症消退(用法同观察组)。
1.3 观察指标及评价标准
(1)比较两组患者术后视力恢复情况。分别在治疗后3个月测量最佳矫正视力(BCVA),记录两组患者患眼视力情况。①视力提高:在Snellen视力表上视力提高2行及以上。②视力未变:在原视力基础上视力提高0~1行。③视力恶化:治疗后视力下降1行及以上。视力恢复率=视力提高/总眼数×100%。(2)比较两组患者治疗前后眼压(IOP)变化。分别于治疗前、治疗后3个月采用尼德克NT-510非接触式眼压计复查IOP,每眼测定3次后取平均值。(3)比较两组患者治疗总有效率。根据眼压等变化情况,制定疗效评定标准。①显效:不使用抗青光眼药物的情况下,IOP降低>30%,视力提高Snellen视力表2行及以上,未出现并发症。②有效:使用1~2种抗青光眼药物情况下,IOP维持在6~21 mmHg,视力提高Snellen视力表0~1行,未出现并发症。③无效:抗青光眼药物无法控制IOP,IOP>21 mmHg,出现视神经萎缩、白内障、葡萄膜炎等严重并发症或需要进一步手术治疗。治疗总有效率=(显效+有效)/总例数×100%。(4)比较两组患者房水和血清中VEGF、CRP、IL-6水平。其中主要采用酶联免疫吸附试验,通过双抗体夹心法测定患者治疗前和治疗后1个月的状况,试验步骤按照试剂盒说明书严格操作。
1.4 统计学处理
本次试验采取SPSS 20.0软件进行统计学分析。计量资料采用(±s)描述,对比采用t检验;计数资料采用率(%)描述,对比采用χ2检验;若P<0.05则表示两组比较差异有统计学意义。
2 结果
2.1 两组治疗后视力恢复情况比较
观察组治疗后3个月视力恢复率高于对照组,但组间比较差异无统计学意义(P>0.05),见表1。
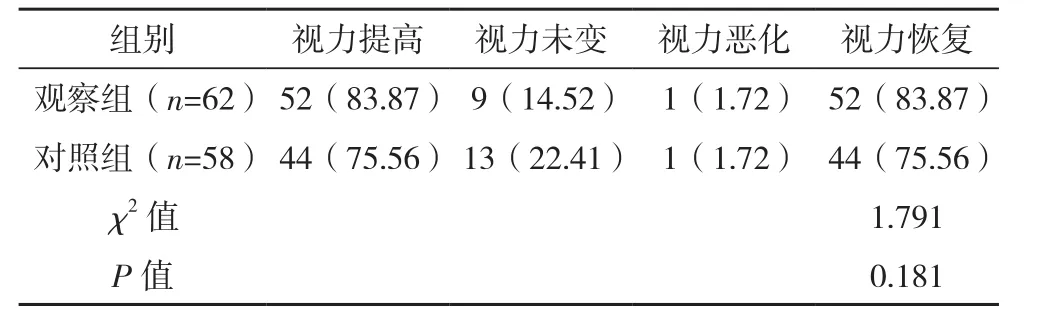
表1 两组治疗后视力恢复情况比较[眼(%)]
2.2 两组治疗前后IOP变化比较
两组患者治疗前IOP及治疗后3个月IOP比较,差异无统计学意义(P>0.05),见表2。
表2 两组治疗前后IOP变化比较[mmHg,(±s)]
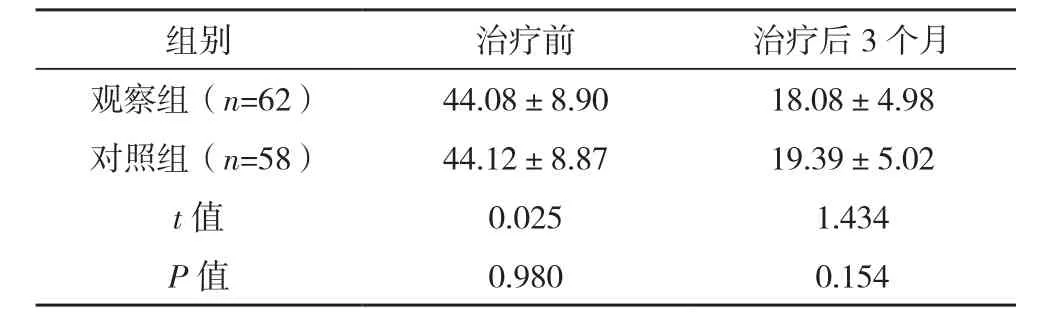
表2 两组治疗前后IOP变化比较[mmHg,(±s)]
组别 治疗前 治疗后3个月观察组(n=62) 44.08±8.90 18.08±4.98对照组(n=58) 44.12±8.87 19.39±5.02 t值 0.025 1.434 P值 0.980 0.154
2.3 两组治疗总有效率比较
治疗后,观察组手术治疗总有效率明显高于对照组,差异有统计学意义(P<0.05),见表3。
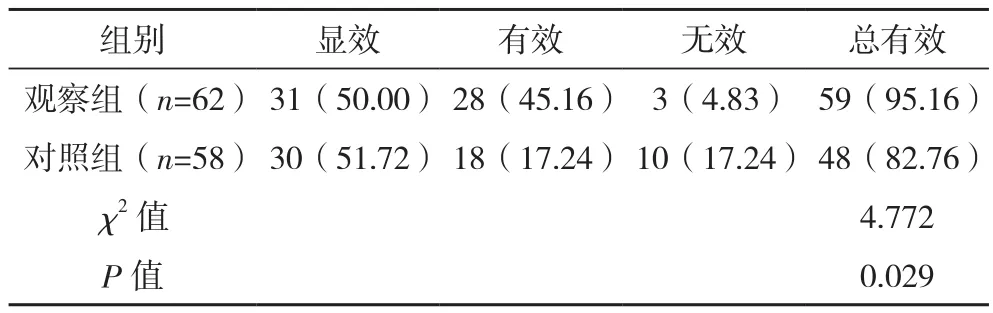
表3 两组治疗总有效率比较[眼(%)]
2.4 两组房水和血清中VEGF、CRP、IL-6水平比较
治疗前,两组房水和血清中的IL-6、CRP、VEGF水平比较,差异无统计学意义(P>0.05);治疗后1个月,两组房水和血清中的IL-6、CRP、VEGF水平均低于治疗前(P<0.05),且观察组低于对照组,差异有统计学意义(P<0.05),见表4、表5。
表4 两组血清中VEGF、CRP、IL-6水平比较(±s)

表4 两组血清中VEGF、CRP、IL-6水平比较(±s)
*与本组治疗前比较,P<0.05;#与观察组治疗后1个月比较,P<0.05。
组别 时间 VEGF(pg/ml) CRP(mg/L) IL-6(pg/ml)观察组(n=55) 治疗前 488.66±149.55 9.77±0.91 281.66±28.56治疗后1个月 269.64±89.92* 6.59±0.87* 189.96±24.65*对照组(n=55) 治疗前 509.96±152.62 9.72±0.89 283.50±27.39治疗后1个月 379.96±102.62*# 7.77±0.81*# 250.06±23.55*#
表5 两组房水中VEGF、CRP、IL-6水平比较(±s)
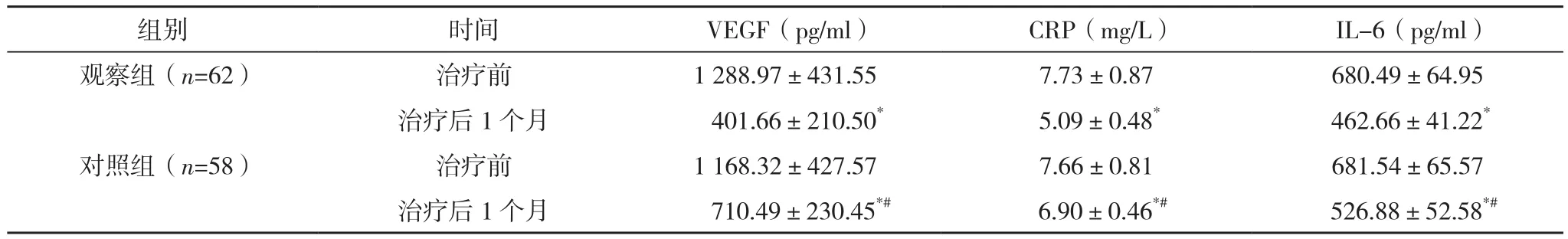
表5 两组房水中VEGF、CRP、IL-6水平比较(±s)
*与本组治疗前比较,P<0.05;#与观察组治疗后1个月比较,P<0.05。
组别 时间 VEGF(pg/ml) CRP(mg/L) IL-6(pg/ml)观察组(n=62) 治疗前 1 288.97±431.55 7.73±0.87 680.49±64.95治疗后1个月 401.66±210.50* 5.09±0.48* 462.66±41.22*对照组(n=58) 治疗前 1 168.32±427.57 7.66±0.81 681.54±65.57治疗后 1个月 710.49±230.45*# 6.90±0.46*# 526.88±52.58*#
3 讨论
NVG是目前危害中老年人患者视力的重大疾病,不仅损害患者视力,而且患者眼部会产生剧烈疼痛。临床上治疗NVG的方法有很多,但是效果不佳,大多NVG患者病情容易复发。目前,治疗NVG的方法主要是抑制新生血管的生成和降低眼压。研究表明,抗VEGF药物已经成为辅助治疗NVG的首选办法,抗VEGF药物对虹膜和前房角的新生血管的消退有积极意义,保障后续的手术治疗顺利实施。本次研究选用康柏西普玻璃体腔注射[8]。传统的手术治疗有睫状体冷凝术、小梁切除术等,前者的缺点是失败率和复发率高,后者的缺点是手术操作复杂,手术过程中IOP极易降低,术后容易发生并发症。引流物植入术问世以来,疗效稳定,安全性高,是治疗NVG的一把利剑,但是长期疗效不理想。
有研究发现,康柏西普联合引流器植入术治疗NVG比单纯的引流器植入术治疗更加安全、有效;然而经康柏西普治疗后,NVG患者行Ex-PRESS引流器植入术或Ahmed引流阀治疗的效果尚不明确[9]。本研究术前注入康柏西普于玻璃体腔内,可以暂时消除虹膜表层新生血管,预防血管渗漏的发生,在此基础上联合引流器植入术,进一步提高了治疗效果。研究对比了康柏西普联合Ex-PRESS引流器与康柏西普联合Ahmed引流阀植入术治疗NVG的影响,前者比后者显示出更好的临床效果。
本研究结论表示:两组患者术后视力恢复情况比较,差异无统计学意义(P>0.05),说明两种手术方式在恢复患者视力方面疗效相当。两组患者治疗后的IOP均明显低于治疗前。且观察组治疗后IOP低于对照组,但差异无统计学意义(P>0.05),这说明两组手术方式均可有效降低IOP。两种方式都通过房水引流装置将房水有限制地引流到眼外,有效增加房水的流出,降低IOP。康柏西普联合Ex-PRESS组和康柏西普联合Ahmed组的治疗总有效率分别为95.16%和82.76%,差异有统计学意义(P<0.05),与文献[10]研究结果一致。因Ex-PRESS引流器是一种由医用不锈钢材质制成,体积小,有很好的组织相容性,不必切除小梁和虹膜,操作较易,手术创伤小,具有很好的可控性,对患者IOP进行控制,从而保证治疗的有效率。Ahmed引流阀为单向弹性阀门,引流出口处的房水储蓄池容积较大,可预防房水逆流,防止引流口周围纤维瘢痕化。但文献[11-12]显示,一些采用Ahmed引流阀植入术的NVG患者术后的疗效不佳,可能与原发疾病控制不理想或者引流管损伤角膜内皮容易引起前房积血和角膜内皮细胞不同程度的下降,不能控制IOP有关。此次研究表明,康柏西普联合Ahmed引流阀植入术组治疗总有效率相对较低,表明其需进一步改善技术。本研究结果显示,患者接受治疗后房水和血清中的IL-6、CRP、VEGF水平显著降低(P<0.05),且观察组明显低于对照组(P<0.05)。因此提示康柏西普联合Ex-PRESS引流器植入术相对康柏西普联合Ahmed引流阀植入术,更具优越性,可明显降低患者炎症反应,促进新生血管的消退。
综上所述,康柏西普联合Ex-PRESS青光眼引流器植入术和康柏西普联合Ahmed阀植入术均能有效增加房水流出,具有相同的降压效果,可改善患者的视力,都是安全有效的。康柏西普联合Ex-PRESS青光眼引流器植入术的临床总疗效更优于康柏西普联合Ahmed引流阀植入术,能够有效保护患者视功能,合理将IOP在可控制范围内。但由于研究样本量较少,且观察时间较短,其长期疗效和安全性仍需要增加样本量及长期随访观察。

