产前超声心动图对单纯卵圆孔血流受限胎儿分娩方式的指导价值
陈 颖, 包立伟
赤峰学院附属医院, 内蒙古 赤峰 024005
卵圆孔有效开放不仅能保证左心室血流灌注,还能平衡左右心房压力,维持正常右心负荷,故是胎儿期左右心房间重要的血流通道[1]。一旦发生卵圆孔血流受限,可造成血流动力学改变,影响心脏结构与功能,增加不良妊娠结局风险[2]。临床对不合并心脏畸形的单纯卵圆孔血流受限胎儿,一般主张超声心动图密切随诊至自然分娩,但当单纯卵圆孔血流受限导致的左右心血流动力学失衡呈进行性恶化,危及母胎安全时,需提前行剖宫产分娩,以保证母婴安全,因此准确对单纯卵圆孔血流受限病情进行评估对分娩方式具有重要的指导价值[3]。但现阶段评估是否需提前行剖宫产分娩,多依据临床医师主观判断,少见定量、客观的产前预测手段,有研究[4]对产前超声心动图诊断胎儿卵圆孔通道血流受限或提前闭合进行了分析,但相关研究尚待深入论证。基于以上背景,本研究尝试探讨产前超声心动图对单纯卵圆孔血流受限胎儿分娩方式的指导价值,以期为临床评估病情、分娩决策等提供参考。
1 资料与方法
1.1 一般资料
选取2019年6月至2021年8月我院收治的105例经产前超声心动图检查为单纯卵圆孔血流受限胎儿作为研究对象。纳入标准:单胎妊娠者;临床资料完整;孕妇精神正常,可正常沟通交流;孕妇及家属知情同意。排除标准:伴有心脏其他畸形者;合并染色体异常疾病者;脱落、失访者;母体合并可引起卵圆孔血流受限疾病者。孕妇均在胎儿超声心动图密切随诊下自然分娩或剖宫产,根据分娩孕周分为早发组(n=30,孕周<37周)、晚发组(n=75,孕周≥37周),其中早发组分娩方式均为剖宫产,晚发组至足月后自然分娩(56例)或剖宫产(19例)。
1.2 方法
使用GE VOLUSON E8超声诊断仪进行产前超声心动图检测。探头频率1~5 MHz,探头型号C1-5-D,启动Fetal Echo模式,根据胎儿超声心动图规范获取9个标准切面,经横向两心房切面、横向四腔心切面、主动脉弓双心房切面观察卵圆孔、房间隔,测量卵圆孔瓣大小、静脉导管A波倒置或消失、动脉导管形态异常、心胸比、右心房/左心房(RA/LA)、右心室/左心室(RV/LV);观察卵圆孔血流速度、三尖瓣反流程度,其中,三尖瓣反流程度分为轻度、中度、重度:反流束末端位于右房中部为轻度;反流面积占右房面积30%~50%为中度;反流束末端位于右房顶部,反流面积占右房面积50%以上为重度[5]。卵圆孔血流受限:房间隔分流束宽度<2.5 mm,其与房间隔总长比值<0.33,与升主动脉内径比值<0.5,与右心房长径比值<0.3,房间隔分流峰值速度>40 cm/s[6]。
1.3 统计学方法
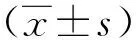
2 结果
2.1 两组一般资料
两组一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组临床资料比较
2.2 两组产前超声心动图比较
两组卵圆孔血流速度、卵圆孔瓣大小、静脉导管A波倒置或消失、动脉导管形态异常比较,差异无统计学意义(P>0.05);早发组心胸比、RA/LA、RV/LV、重度三尖瓣反流比例均明显高于晚发组(P<0.05)。见表2。

表2 两组产前超声心动图参数比较
2.3 超声心动图表现与提前行剖宫产分娩关系分析
将是否提前行剖宫产分娩作为结局变量,多因素Logistic回归分析显示,心胸比、RA/LA、RV/LV、重度三尖瓣反流均与提前行剖宫产分娩相关(P<0.05)。见表3。

表3 超声心动图表现与提前行剖宫产分娩关系的Logistic回归方程分析
2.4 超声心动图表现预测提前行剖宫产分娩的ROC分析
ROC曲线分析结果显示,RA/LA、RV/LV、心胸比、重度三尖瓣反流预测提前行剖宫产分娩的曲线下面积(AUC)分别为0.764、0.757、0.792、0.550,以上各参数联合预测提前行剖宫产分娩的AUC为0.929(P<0.05)。见图1。

图1 超声心动图表现预测提前行剖宫产分娩的ROC曲线
3 讨论
既往研究[7,8]显示,卵圆孔血流速度、卵圆孔瓣大小是诊断卵圆孔血流受限的一个重要参考。本研究显示,早发组、晚发组卵圆孔血流速度、卵圆孔瓣大小相似,提示卵圆孔血流速度、卵圆孔瓣大小对临床分娩指导价值有限。分析原因:一方面与现阶段单纯卵圆孔血流受限的诊断标准存在争议有关,依赖卵圆孔血流速度、卵圆孔瓣大小对卵圆孔血流受限进行诊断的方法,未考虑心脏结构与功能改变,忽视了血流动力学的影响,若仅有卵圆孔血流速度增加,卵圆孔瓣大小减小,而心脏结构、功能尚未发生改变,尚不能诊断为卵圆孔血流受限;另一方面卵圆孔血流速度受胎儿体位、测量角度影响较大,因此仅作为辅助参考[9,10]。
动脉导管是胎儿血液循环主要通路,动脉导管弯曲或呈“S”形改变是卵圆孔血流受限的一个标志[11]。卵圆孔血流受限胎儿因右心房向左心房分流的血流受限,造成右心房容量负荷和压力增大,出现静脉导管A波倒置或消失[12]。李曼等[13]报道,卵圆孔血流受限胎儿中有9.68%出现静脉导管A波倒置或消失。本研究发现,两组静脉导管A波倒置或消失、动脉导管形态异常比较,差异无统计学意义,提示静脉导管A波倒置或消失、动脉导管形态异常与是否提前分娩无关,不能为临床分娩提供指导。
本研究结果显示,与晚发组比较,早发组心胸比、RA/LA、RV/LV、三尖瓣反流程度增加,提示心胸比、RA/LA、RV/LV、三尖瓣反流程度对单纯卵圆孔血流受限胎儿提前行剖宫产分娩具有一定的指导价值。一方面右心负荷增加,引起右心增大,三尖瓣反流,如果出现右心功能进行性损害,则会出现心胸比增大,重度三尖瓣反流;另一方面卵圆孔血流受限使通过房间隔-卵圆孔通道进入左心的血流灌注降低,引起左心缩小,导致RA/LA、RV/LV增大[14,15]。值得注意的是,单纯卵圆孔血流受限引起的左心缩小,通常左心功能在正常范围内,本研究中早发组出生后复查超声,显示心脏各腔室比例恢复正常,说明单纯卵圆孔血流受限引起的是左心容量性缩小,这可为产前诊断与分娩方式决策提供依据。典型的左心梗阻性疾病,如左心发育不良综合征与卵圆孔血流受限引起的左心容量性缩小较易鉴别,其中前者表现为左室上下径明显小于右室、左心功能受损等,后者左心功能常在正常范围[16,17]。RA/LA、RV/LV、心胸比、重度三尖瓣反流预测提前行剖宫产分娩的AUC分别为0.764、0.757、0.792、0.550,而联合预测提前行剖宫产分娩的AUC为0.929,因此建议临床联合检测RA/LA、RV/LV、心胸比、重度三尖瓣反流进行预测,从而为临床提供可靠的参考信息。
结合本研究结果,对单纯卵圆孔血流受限,关键在于产前超声的密切监测,若胎儿心功能尚可,无三尖瓣明显反流,可1周进行1次随诊,并指导孕妇严密监测胎动与胎心变化,期待足月分娩;若随诊发现心胸比、RA/LA、RV/LV增大及三尖瓣反流明显,表现为右心功能恶化征象,结合肺发育情况,建议尽早分娩,应提前行剖宫产。本研究早发组行紧急剖宫产后,新生儿即刻送入监护室,虽然超声提示刚出生后仍存在右心增大、三尖瓣反流,但随着肺部发育成熟,右心均在3个月内恢复正常大小,获得良好预后。本研究不足之处在于,纳入的研究群体均为单纯卵圆孔血流受限胎儿,无心脏畸形、母体无引起卵圆孔血流受限疾病,因此本研究结果可能不适用于伴有心脏畸形、心外畸形的卵圆孔血流受限胎儿,对合并心内外畸形等异常胎儿,其分娩方式、分娩时机等尚有待后续研究的深入探讨。
综上所述,RA/LA、RV/LV、心胸比、重度三尖瓣反流与单纯卵圆孔血流受限胎儿提前行剖宫产有关,产前超声心动图联合检测以上参数变化,对分娩方式具有重要指导价值。

